经皮椎间孔镜下髓核摘除术在腰椎间盘突出症 患者中的应用效果研究
2021-09-13刘唐誉王红英
雷 鸣,叶 青,刘唐誉,王红英
(中国人民武装警察部队广西壮族自治区总队医院外二科,广西南宁 530007)
腰椎间盘突出症是由椎间盘退行性改变且部分或全部纤维环破裂,同时髓核突出压迫或刺激神经根所引起的综合征,以坐骨神经痛或腰痛为主要临床症状。腰椎间盘突出症通常采用手术方式进行治疗,椎板开窗髓核摘除术具有手术视野清晰、操作难度低的特点,可有效解除椎间盘突出对神经的压迫、缓解患者疼痛程度,但手术创伤较大,不利于患者术后恢复[1]。经皮椎间孔镜下髓核摘除术具有术中创伤小、术后恢复快的优势,术中采用局麻方式,同时闭合式操作则术后感染风险较小,治疗效果较好[2]。本研究旨在探讨经皮椎间孔镜下髓核摘除术对腰椎间盘突出症患者手术相关指标与炎性因子水平的影响,现将研究结果作如下报道。
1 资料与方法
1.1 一般资料 按照随机数字表法将2017年1月至2019年12月中国人民武装警察部队广西壮族自治区总队医院收治的98例腰椎间盘突出症患者分为对照组(49例)和试验组(49例)。其中对照组患者中男性25例,女性24例;年龄38~65岁,平均(47.58±5.62)岁;病程5~15个月,平均(8.32±2.38)月;病变节段:L3~L4节段27例,L4~L5节段15例,L5~S1节段7例。试验组患者中男性26,女性23例;年龄37~65岁,平均(47.69±5.42)岁;病程5~14个月,平均(8.89±2.16)月;病变节段:L3~L4节段28例,L4~L5节段13例,L5~S1节段8例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《骨科疾病诊疗指南》[3]中的相关诊断标准者;经X线、MRI检查确诊者;经3个月保守治疗效果不佳者。排除标准:伴有严重骨质疏松症者;由于先天或后天增生导致病变节段椎间孔极度狭窄者;心、肝、肾等重要脏器严重障碍者。两组患者均签署知情同意书,且研究经中国人民武装警察部队广西壮族自治区总队医院医学伦理委员会批准。
1.2 方法 给予对照组患者椎板开窗髓核摘除术治疗,方法:患者取俯卧位,经全身麻醉后,将腰桥架起,使腹部悬空,采用C型臂X线机确定病变椎节段部位,常规消毒后,选取病变椎体棘突为中点作一切口(约5 cm),对皮下组织、筋膜进行分离处理,剥离椎板后棘突附近软组织,拉开椎旁肌肉,使椎间隙显露;采用椎板咬骨钳切除少许上下位椎板部分骨质,并切开黄韧带,分离硬脊膜和神经根,暴露病变椎间盘;采用髓核钳摘除突出的髓核组织,确定神经根无卡压,走行良好后,使用大量生理盐水对创口进行冲洗,并放置引流管,然后逐层缝合伤口。给予试验组患者经皮椎间孔镜下髓核摘除术治疗,方法:患者取俯卧位,腹部保持悬空,采用C型臂X线机定位病变节段,于棘突中线旁8~15 cm处设置穿刺点,在透视下穿刺至病变椎体后上缘,并于关节突周围注射3~4 mL 0.5%盐酸利多卡因注射液(中国大冢制药有限公司,国药准字H20065388,规格:10 mL∶0.2 g);继续将穿刺针推入椎间盘中央,拔除针芯,沿穿刺针为中心作一0.7~0.8 cm切口,应用软组织扩张套管扩张手术通道,锯齿状绞刀截除上关节突前方的部分骨质;椎间孔扩大后置入工作套管,椎间孔镜经工作套管置入,在椎间孔镜监视下使用髓核钳去除突出的椎间盘组织、椎间隙游离髓核,充分松解、探查神经根后用大量生理盐水冲洗病变部位、射频止血,去除椎间孔镜工作套管后逐层缝合皮肤,手术 完成。
1.3 观察指标 ①临床疗效,运用改良MacNab分级标准[4]进行判定,腰腿疼痛消失,下肢肌力、感觉运动恢复正常,直腿抬高>70°视为优;腰腿仍有轻微疼痛但对日常生活无影响,下肢肌力、感觉运动有所减弱,直腿抬高30°~70°视为良;腰腿疼痛明显,下肢肌力、感觉运动显著减弱,直腿抬高<30°视为可;腰腿疼痛、下肢肌力、感觉运动及直腿抬高无明显改善或加重视为差。总优良率=(优+良)例数/总例数×100%。②手术相关指标,观察并记录两组患者切口长度、术中出血量及住院时间。③炎性因子,分别于术前、术后1 d采集两组患者空腹静脉血5 mL,以2 500 r/min的转速进行10 min离心后,将上层血清行分离处理,采用酶联免疫吸附实验法对血清白细胞介素 -6(IL-6)、肿瘤坏死因子 -α(TNF-α)水平进行检测。④视觉模拟疼痛量表(VAS)[5]评分、Oswestry功能障碍指数(ODI)[6]评分,分别于术前、术后3个月评估两组患者疼痛程度与腰背功能恢复情况,其中VAS评分分值为0~10分,得分越低,提示患者疼痛程度越轻;ODI评分分值为0~50分,分值越低,提示患者腰背功能恢复越好。
1.4 统计学分析 本研究应用SPSS 23.0统计软件进行数据分析,其中计数资料、计量资料分别采用[例(%)]、(±s)表示,分别行χ2、t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 与对照组比,试验组患者手术总优良率显著升高,差异有统计学意义(P<0.05),见表1。
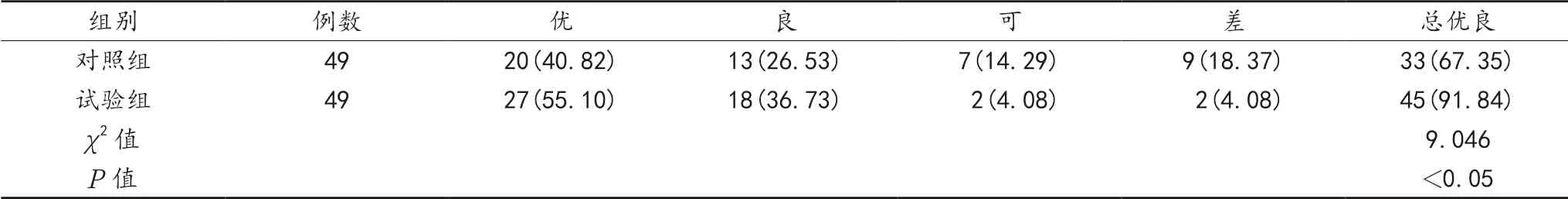
表1 两组患者临床疗效比较[例(%)]
2.2 手术相关指标 与对照组比,试验组患者切口长度、住院时间均缩短,术中失血量减少,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者手术相关指标比较(±s)
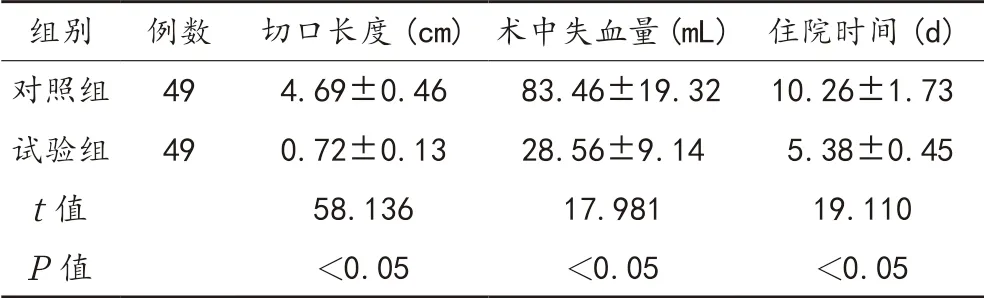
表2 两组患者手术相关指标比较(±s)
组别 例数 切口长度(cm)术中失血量(mL) 住院时间(d)对照组 49 4.69±0.46 83.46±19.32 10.26±1.73试验组 49 0.72±0.13 28.56±9.14 5.38±0.45 t值 58.136 17.981 19.110 P值 <0.05 <0.05 <0.05
2.3 炎性因子 术后1 d,两组患者血清IL-6、TNF-α水平较术前均升高,而试验组低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者炎性因子指标比较(±s,pg/mL)
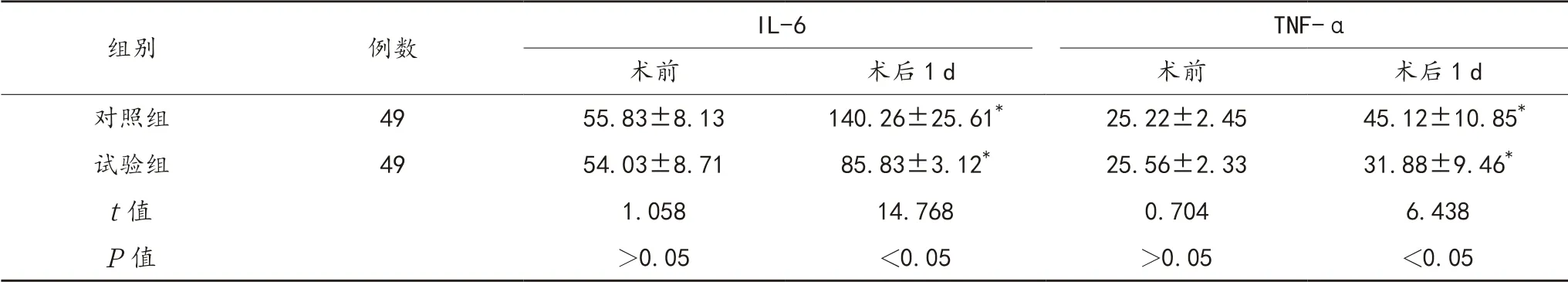
表3 两组患者炎性因子指标比较(±s,pg/mL)
注:与术前比,*P<0.05。IL-6:白细胞介素 -6;TNF-α:肿瘤坏死因子 -α。
组别 例数 IL-6 TNF-α术前 术后1 d 术前 术后1 d对照组 49 55.83±8.13 140.26±25.61* 25.22±2.45 45.12±10.85*试验组 49 54.03±8.71 85.83±3.12* 25.56±2.33 31.88±9.46*t值 1.058 14.768 0.704 6.438 P值 >0.05 <0.05 >0.05 <0.05
2.4 VAS、ODI评分 术后3个月,两组患者VAS、ODI评分较术前均降低,且试验组低于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者VAS、ODI评分比较(±s,分)
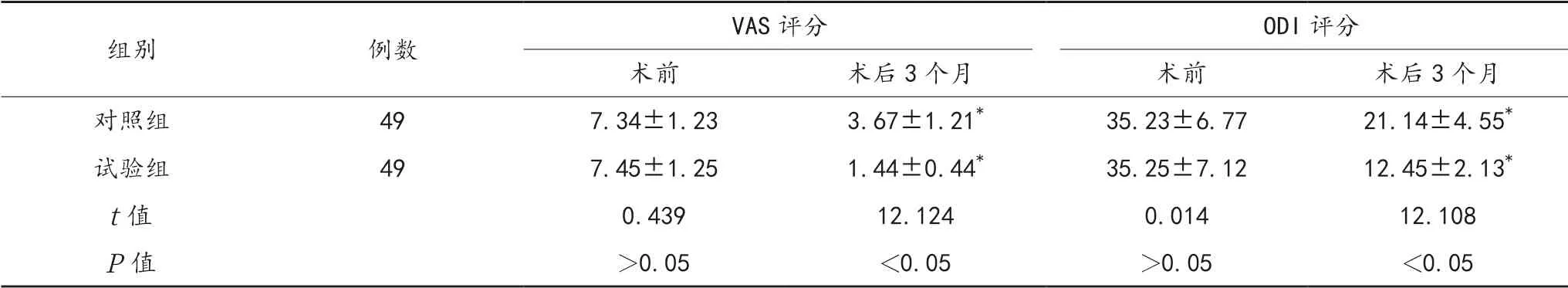
表4 两组患者VAS、ODI评分比较(±s,分)
注:与术前比,*P<0.05。VAS:视觉模拟疼痛量表;ODI:Oswestry功能障碍指数。
组别 例数 VAS评分 ODI评分术前 术后3个月 术前 术后3个月对照组 49 7.34±1.23 3.67±1.21* 35.23±6.77 21.14±4.55*试验组 49 7.45±1.25 1.44±0.44* 35.25±7.12 12.45±2.13*t值 0.439 12.124 0.014 12.108 P值 >0.05 <0.05 >0.05 <0.05
3 讨论
腰椎间盘突出症属脊柱外科常见病和多发病,且随着人们工作、生活方式的改变,其发病率逐年上升,严重影响患者的正常生活。临床上多采用保守方式对早期腰椎间盘突出症进行治疗,当部分患者经保守方式治疗无法改善症状时则需要采用手术的方式进行治疗。椎板开窗髓核摘除术可直观地切除病灶,充分解压神经根,但术后易出现脊柱稳定性下降、局部瘢痕粘连严重等症状。
经皮椎间孔镜下髓核摘除术可在不破坏重要骨质结构及椎旁肌、软组织的基础上,通过微小工作通道,直接达到髓核突出或脱出部位,在内镜下完成病变部分的切除,不仅具有手术创伤小,术中出血量少的特点,还可以缩短患者恢复时间,且术后不易留下瘢痕[7]。 本研究结果显示,与对照组比,试验组患者手术总优良率升高,切口长度、住院时间均缩短,术中失血量减少,且术后3个月试验组患者VAS、ODI评分均降低,提示经皮椎间孔镜下髓核摘除术可提高腰椎间盘突出症临床治疗效果,减轻手术创伤,缩短手术时间,且可降低疼痛程度,改善腰椎功能。手术是一种特殊的创伤性治疗方式,患者术后通常伴有炎性因子的产生,其中IL-6是具有多种生物学效应的炎性介质,可诱导炎性细胞聚集,促进炎性递质释放;TNF-α是参与机体炎症、病变的重要介质,两者常被用来反映手术应激和炎性反应程度。本研究结果显示,术后1 d,试验组患者血清IL-6、TNF-α水平均低于对照组,提示经皮椎间孔镜下髓核摘除术可减轻对腰椎间盘突出症患者机体造成的刺激,进而降低机体内炎性因子水平,利于患者术后恢复。分析其原因可能为,经皮椎间孔镜下髓核摘除术属闭合性手术,可避免椎体直接暴露在空气中,降低病菌进入机体的概率,减轻手术对患者造成的炎性损伤[8]。
综上,经皮椎间孔镜下髓核摘除术可提高腰椎间盘突出症患者临床治疗效果,缩短手术时间,减少手术对机体的创伤,从而减轻机体炎症反应,降低疼痛程度,改善腰椎功能,值得临床进一步研究与推广。
