慢性乙型肝炎患者抗病毒治疗期间自我停药状况及影响因素
2021-09-09钟丽梅唐霏林杨柳琴陆艳珍黄桂敏黄艳
钟丽梅 唐霏林 杨柳琴 陆艳珍 黄桂敏 黄艳
慢性乙型肝炎(chronic hepatitis B,CHB)感染率较高,全球约有2.4亿的乙型肝炎病毒(hepatitis B virus,HBV)感染者[1]。同时,CHB治疗现状不佳,据统计,每年约有88.7万CHB患者死于肝细胞癌、肝硬化等相关并发症[2]。抗病毒治疗是延缓CHB进展的关键,能实现持续病毒学耐药,有助于缓解部分肝脏组织学病变[3]。但是,CHB患者抗病毒疗程长,部分治疗依从性较低的患者可能会出现自我停药的情况,造成复发、病情加重,甚至导致肝功能衰竭,影响预后[4]。不仅如此,不接受规范化长期抗病毒治疗还将增加CHB患者5年肝硬化发生率,而相关研究报道称,肝硬化患者中每年有2%~4%进展为肝细胞癌[5]。可见,坚持长期的抗病毒治疗对CHB患者病情控制具有重要作用。目前,CHB患者治疗依从性较低,找到CHB患者自我停药的原因并进行干预较为重要。但是,现阶段关于CHB患者自我停药的原因相关资料笔者所见较少。基于此,本研究观察CHB患者抗病毒治疗期间自我停药状况并分析CHB患者抗病毒治疗期间自我停药的影响因素,以指导干预,降低自我停药率,改善CHB患者治疗现状。
1 资料与方法
1.1 一般资料 回顾分析2018年7月至2020年7月我院500例接受抗病毒治疗的CHB患者资料,其中男290例,女210例;年龄28~72岁,平均年龄(50.42±2.58)岁;体重指数18.24~25.66 kg/m2,平均(21.98±0.24)kg/m2;病程1~15年,平均病程(5.38±0.42)年。本次研究的设计符合伦理学相关规定,且患者就诊资料、治疗资料、随访治疗等均保存完整。
1.2 入选标准
1.2.1 纳入标准:①符合《慢性乙型肝炎防治指南(2015年版)》[6]中CHB诊断标准;②经病理学、实验室检查等确诊为CHB;③接受抗病毒治疗;④门诊次数>3次;⑤治疗时间>6个月;⑥有HBeAg检查记录。
1.2.2 排除标准:①合并甲、丙等其他肝炎病毒感染;②伴有除肝脏意外的其他诸如肾、肺等重要脏器相关性疾病或功能不全;③合并自身免疫性肝病或者酒精性肝病。
1.3 方法
1.3.1 自我停药评价:抗病毒治疗过程中,自我感觉病情好转、更严重、出现新发症状或无感觉时,曾自行减量或中止服药。
1.3.2 基线资料调查方法:设计一般资料填写表,查阅患者资料,内容包括:①性别:男、女;②年龄;③体重指数:体重指数=体重(kg)÷身高(m)的平方;④病程;⑤文化程度:分为初中及以下、高中及以上;⑥医疗支付方式:划分为全自费、非全自费(医保、公费);⑦HBV家族史;⑧抗病毒治疗药物:划分为干扰素(interferon,IFN)与核苷(酸)类似物(Nucleoside and nucleoside analogs,NAs)两种;⑨疾病知识水平:患者治疗期间均接受疾病知识水平调查,调查问卷为医院自制,调查结果资料完整,问卷Cronbach’αs系数为0.811,效度为0.804,包括传播途径、疾病症状、治疗方式等25个问题,每项1分,共25分,评分越高表示疾病知识水平越高;⑩领悟社会支持:通过领悟社会支持量表(perceived social support scale,PSSS)[7]评估,包括朋友支持(4个条目)、家庭支持(4个条目)、其他支持(4个条目)3个维度,共12个条目,每个条目均采用Likert7级评分法,即完全不同意、很不同意、稍不同意、中立、稍同意、很同意、完全同意分别计1、2、3、4、5、6、7分,总分12~84分,分数越高表示领悟社会支持能力越高。

2 结果
2.1 CHB患者抗病毒治疗期间自我停药状况 500例接受抗病毒治疗的CHB患者,治疗期内107例自我停药,自我停药发生率21.40%(107/500)。自我停药患者医疗支付方式中全自费占比、抗病毒治疗药物中NAs占比高于遵医嘱服药患者,疾病知识水平、领悟社会支持低于遵医嘱服药患者,差异有统计学意义(P<0.05);其他基线资料比较,差异无统计学意义(P>0.05)。见表1。
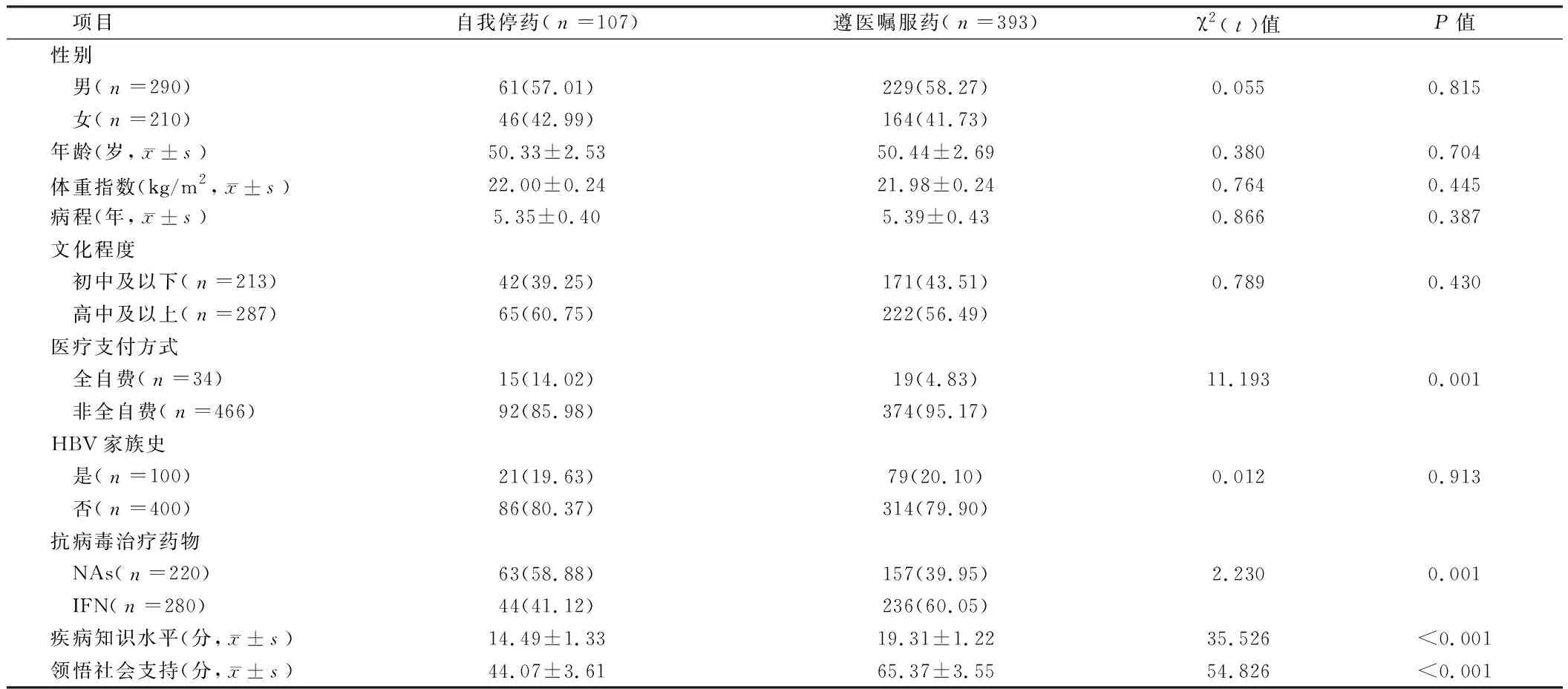
表1 自我停药患者与遵医嘱服药患者的基线资料比较 例(%)
2.2 CHB患者抗病毒治疗期间自我停药影响因素回归分析
2.2.1 单因素Logistic回归分析:将基线资料分析得到的差异有统计学意义的变量作为自变量并进行变量说明,将CHB患者抗病毒治疗期间自我停药情况作为因变量(1=自我停药,0=遵医嘱服药),单因素Logistic回归分析显示,医疗支付方式(全自费)、抗病毒治疗药物(NAs)、疾病知识水平低、领悟社会支持水平低均可能是CHB患者抗病毒治疗期间自我停药的影响因素(OR值为3.209、2.152、9.162、2.082,P<0.05)。见表2、3。

表2 自变量赋值情况
2.2.2 多因素Logistic回归分析:将基线资料中全部资料纳入作为协变量,将CHB患者抗病毒治疗期间自我停药情况作为因变量(1=自我停药,0=遵医嘱服药),建立Logistic多元回归模型行多因素分析,结果显示,校正各个资料之间的影响后,性别、年龄、体重指数、病程、文化程度、HBV家族史与CHB患者抗病毒治疗期间自我停药无关(P>0.05);医疗支付方式(全自费)、抗病毒治疗药物(NAs)、疾病知识水平低、领悟社会支持水平低是CHB患者抗病毒治疗期间自我停药的影响因素(OR>0,P<0.05)。见表4。
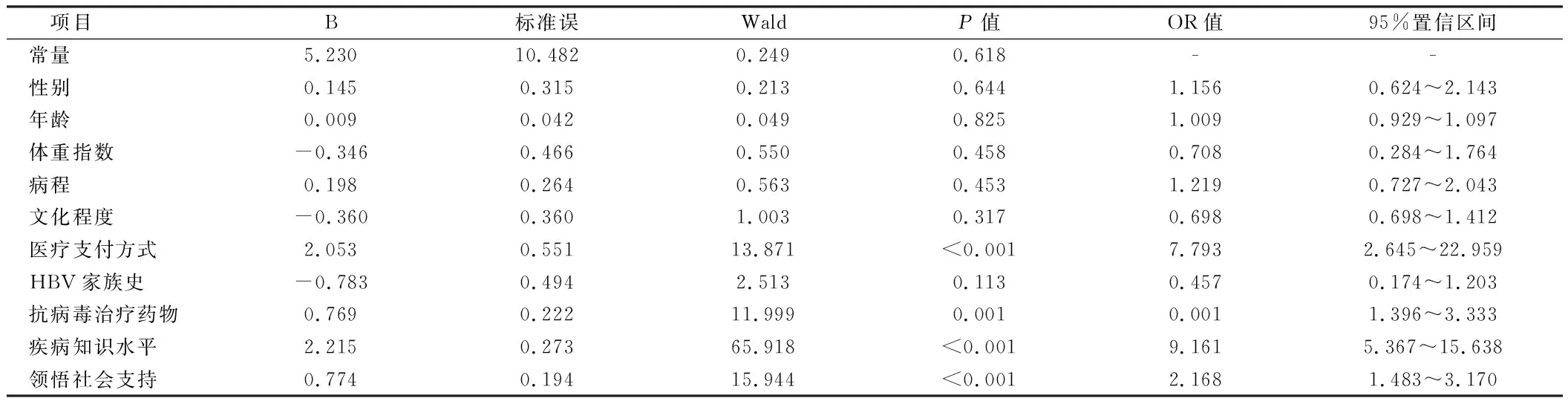
表4 多因素分析
3 讨论
抗病毒治疗是CHB治疗的关键,对于延缓疾病进展具有积极作用,若患者未规律接受抗病毒治疗,将发展为肝硬化、肝细胞癌,增加病死风险[8]。CHB治疗时间较长,尤其是选择NAs治疗的患者,需长时间服药,因而在治疗期间按时按量服药对疾病的治疗较为重要[9]。但是,长期服药可引发一系列问题,如增加不良反应、降低服药依从性等,可能导致患者自我停药的发生。

表3 单项Logistic回归分析
相关文献显示,CHB患者抗病毒治疗的依从率为66%~92%[10]。张建明[11]研究结果显示,CHB患者抗病毒治疗服药依从率仅为58.33%,CHB抗病毒治疗依从性较低。本研究结果显示,研究期内500例接受抗病毒治疗的CHB患者,在治疗期间,107例自我停药,自我停药发生率21.40%,说明CHB自我停药率较高,患者抗病毒治疗依从性低,与上述结果[10,11]相符。因此,分析CHB患者抗病毒治疗期间自我停药相关影响因素是有必要的。本研究经单因素及多因素分析结果显示,医疗支付方式(全自费)、抗病毒治疗药物(NAs)、疾病知识水平低、领悟社会支持水平低均是CHB患者抗病毒治疗期间自我停药的影响因素。
分析原因:(1)医疗支付方式(全自费):CHB治疗费用较高,使用医保支付医疗费用的患者可以得到医疗保障,减轻经济负担[12]。全自费的CHB患者没有医疗保障的支持,无法享受部分医疗费用报销的福利,需要承担抗病毒治疗全部的费用,经济压力较大,部分患者因无法负担治疗费用,继而出现自我停药的现象[13,14]。因此,对于CHB患者,医保覆盖政策具有重要的作用,应向患者积极普及医保政策相关知识。(2)抗病毒治疗药物(NAs):IFN与NAs均为目前常用的CHB抗病毒治疗有效药物,已得到充分科学研究检验。IFN治疗虽然不良反应较多,但是疗程固定,清除表面抗原机会相对更大,相对更易争取到停药的机会[15]。NAs治疗虽然也能有效抑制HBV DNA的复制,但是表面抗原清除率、e抗原转换率均较低,难以实现停药,患者需要长期甚至终身服药,随着治疗时间的延长,患者的治疗依从性降低,可能造成患者自我停药[16,17]。因此,在向患者介绍治疗方案时,应向患者阐明两类抗病毒药物的优劣,结合患者具体情况与意愿选择合理的方案。(3)疾病知识水平低:疾病知识水平低的CHB患者对CHB的诊断、治疗的理解程度、坚持治疗的必要性、治疗的障碍相关认知程度较低,可能造成患者不理解治疗方案,采取自我停药的行为停止治疗[18]。部分患者可能因对CHB认识不足,认为治疗后HBV DNA低于检测值下限即为病情痊愈,自行进行减量或者停药[19]。此外,部分疾病知识水平低的患者未认清CHB易复发的现实,在症状出现好转时即自我停药[20]。可见,健康教育对于CHB患者较为重要,在临床医护工作中,应针对CHB患者具体情况制定健康教育计划,纠正患者的错误认知,避免患者采取自我停药的方式对预后情况造成负面影响。(4)领悟社会支持水平低:虽然CHB传播途径有限,但CHB毕竟是一种传染性疾病,社会大众对CHB的认知不足,仍有相当一部分群众对CHB存在误解,对CHB甚至HBV携带者存有歧视、排挤的心理。加之,目前CHB患者就业受到一定限制,经济收入可能受到影响,取得家人、朋友的支持对CHB患者较为重要[21]。领悟社会支持低的CHB患者可能难以感受到家人、朋友的支持,容易出现不同程度的负面情绪,产生较大的心理压力,对治疗的信心降低,导致自我停药行为的发生[22]。因此,CHB患者应该及时评估领悟社会支持水平,对领悟社会支持低的患者家属、朋友普及相关知识,尽量帮助患者取得来自家人与朋友的支持,提升患者的领悟社会支持水平,继而减少患者已的自我停药行为。
综上所述,CHB患者自我停药率较高,可能与医疗支付方式(全自费)、抗病毒治疗药物(NAs)、疾病知识水平低、领悟社会支持低有关,应采取相应的措施,如普及医保知识、加强健康宣教等方式减少自我停药,针对评估存在的风险因素对患者实施合理干预,从而改善CHB患者预后。
