进展性缺血性脑卒中患者血糖、C-反应蛋白变化特点及与预后的相关性
2021-09-09陈欣马赟英尹少华赵雪丽刘险峰
陈欣 马赟英 尹少华 赵雪丽 刘险峰
急性缺血性脑卒中(acute ischemic stroke,AIS)是临床常见的由于脑动脉闭塞缺血导致的相应脑组织缺血缺氧坏死,并伴随神经元、星形胶质细胞、少突胶质细胞等损伤,是最常见的脑卒中类型,患者多就诊于急诊神经内科,好发于中老年人群,尤其是患有高血糖、高血脂、高血压等疾病人群,发病率较高,至2017年,中国AIS患病率已高达1 981/10万[1]。研究指出,高达43%的AIS患者发病后6 h~1周神经功能缺损会进行性加重或经治疗病情无好转反而加重,常以颈内动脉和大脑中动脉闭塞为主,称其为进展性缺血性脑卒中(progressive ischemicstroke,PIS)[2]。且有研究显示,由于PIS常伴有脑组织、神经功能损害加重,其致残率、致死率高,致残率高达80%,致死率高达70%,还可反复发作[3]。临床上,AIS常表现为突发眩晕、复视、肢体麻木等,PIS则表现为该类症状加重,可出现偏瘫、偏盲、失语、感觉障碍、意识障碍甚至生命危险,严重影响患者的生活质量[4]。目前,PIS的治疗极为棘手,以抗凝、溶栓最为常见,疗效并不显著。因此,PIS的早期有效诊断,对阻碍疾病进一步发展,减轻脑损伤,降低PIS致残致死率具有重要意义。以往,临床常应用脑血管造影、CT/MRI等技术以早期发现并阻止PIS进展,但其滞后性较高[5]。因此,临床致力于寻求早期阻止PIS进展以提高其预后的新方向。研究指出,PIS的发病原因包括血管因素和非血管因素,其由二者共同作用所致,血管因素中以动脉粥样硬化为主,可致患者管腔狭窄、斑块破裂,可控性较低,而非血管因素如高血糖、高血脂、精神因素属于短期可控因素[6]。基于此,寻找PIS的可控危险因素并对其进行早期积极有效干预成为临床预防PIS进展的新方向,且研究发现,患者的血糖水平、炎性反应等危险因素与PIS发生有着密切关系[7]。基于此,本研究通过分析PIS的血糖、C-反应蛋白(C-reactive protein,CRP)变化特点及其与预后的相关性,旨在为临床治疗提供指导。
1 资料与方法
1.1 一般资料 选取我院2018年1月至2019年1月收治的AIS患者180例,根据发病后6 h~1周美国国立卫生研究院卒中量表(national institutes of health stroke scale,NIHSS)评分分为PIS组(NIHSS评分≥2分,100例)和非PIS组(NIHSS评分<2分,80例)。PIS组:男69例,女31例;年龄46~71岁,平均年龄(54.9±13.8)岁;病程1~72 h,平均(40.21±10.02)h;平均体重指数(25.67±3.86)kg/m2;病变部位:基底核56例,其他部位44例;合并症:高血压82例,冠心病19例。非PIS组:男56例,女24例;年龄47~70岁,平均年龄(55.1±12.9)岁;病程1~72 h,平均(38.79±11.27)h;平均体重指数(25.53±3.82)kg/m2;病变部位:基底核47例,其他部位33例;合并症:高血压65例,冠心病15例。2组患者的一般资料比较差异无统计学意义(P>0.05)。同时对PIS组随访90 d并对其进行改良Rankin评分(mRS)评分,其中≤2分者44例作为转归良好组,>2分者56例为转归不良组。本研究经医院医学伦理委员会批准。
1.2 纳入与排除标准
1.2.1 纳入标准:①AIS患者均符合《中国急性缺血性脑卒中诊治指南 2018》[8]中相关的诊断标准:急性起病;局灶神经功能缺损(一侧面部或肢体无力或麻木、语言障碍等),少数为全面神经功能缺损;影像学出现责任病灶或症状/体征持续>24 h;排除非血管性病因;脑CT/MRI排除脑出血。②PIS诊断[9]:应用美国国立卫生研究院卒中量表(national institutes of health stroke scale,NIHSS)评分,由神经内科医师对患者入院时、发病6 h、1~7 d共9次进行评分。发病6 h~7 d评分较入院时增加≥2分,诊断为PIS。③均经颅脑CT/MRI等影像学技术证实;④均为首次确诊,尚未接受过任何关于PIS的治疗;⑤均获得患者及家属同意并签署知情同意书。
1.2.2 排除标准:①合并出血性脑血管疾病;②合并严重基础器官器质性疾病;③合并精神障碍、认知障碍等;④合并心源性、发病原因不清的脑卒中疾病。
1.3 方法 入院后,次日清晨空腹抽取患者肘静脉血4 ml送检,静置30 min,以3 000 r/min速度离心10 min,取上层血清液,分别注于2个试管中,血糖仪(凯思普科技有限责任公司)检测空腹血糖(fasting plasma glucose,FPG),LMK-12血脂自动检测仪(深圳简意兴塑胶模具制品有限公司)检测PIS组总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、高密度脂蛋白(high-density lipoprotein,HDL)、低密度脂蛋白(low-density lipoprotein,LDL)、糖化血红蛋白(hemoglobin A1c,HbA1c)、纤维蛋白原、同型半胱氨酸(homocysteine,Hcy)、CRP水平,记录PIS组一般临床资料,包括年龄、性别、吸烟、饮酒、高血压、高脂血症等。
1.4 观察指标与评价标准
1.4.1 主要观察指标:①FPG、CRP水平变化:根据其发病后6 h~1周NIHSS评分[10]将分为PIS组、非PIS组,比较2组的血糖、CRP、血糖水平分布比例比较,血糖水平分布包括:FPG<6.1 mmol/L、6.1 mrnol/L≤FPG<7.0 mmoL/L、FPG≥7.0 mmol/L。②多因素分析:采用Logistic回归分析FPG、年龄、HbA1c、CRP、高脂血症与PIS预后的相关性:FPG:指在隔夜空腹即至少8~10 h未进任何食物,饮水除外后,早餐前检测的血糖值;HbA1c:指和葡萄糖结合的血红蛋白占全部血红蛋白的比例。
1.4.2 次要观察指标:单因素分析:采用改良Rankin评分(mRS)评分[11]对PIS组分组,包括转归良好组、转归不良组,比较2组一般资料,包括性别、年龄、吸烟、饮酒、高血压、高脂血症比例、TC、TG、HDL、LDL、FPG、HbA1c、纤维蛋白原、同型半胱氨酸(Hcy)、CRP水平,并进行单因素分析。

2 结果
2.1 PIS组、非PIS组的CRP、血糖水平、血糖水平分布比例比较 非PIS组CRP、FPG水平明显低于PIS组,PIS组的FPG<6.1 mmol/L、6.1 mmol/L≤FPG<7.0 mmoL/L、FPG≥7.0 mmol/L的分布比例分别38.00%、14.00%、48.00%,非PIS组分别为63.75%、16.25%、20.00%,2组差异有统计学意义(P<0.05)。见表1。
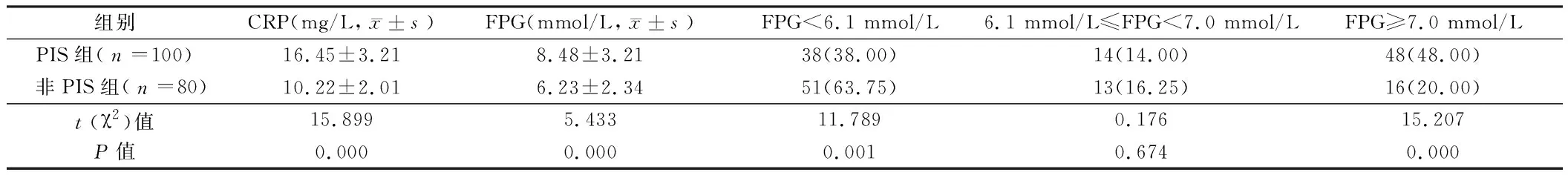
表1 PIS组、非PIS组的CRP、血糖水平、血糖水平分布比例比较 例(%)
2.2 转归良好组、转归不良组的一般资料比较 2组的性别、吸烟、饮酒、高血压、TC、TG、HDL、LDL、纤维蛋白原、Hcy水平比较差异无统计学意义(P>0.05),转归不良组年龄、高脂血症比例、FPG水平、HbA1c、CRP明显高于转归良好组,差异有统计学意义(P<0.05)。见表2。

表2 转归良好组、转归不良组的一般资料比较
2.3 Logistic回归分析PIS预后的危险因素 根据表2,将年龄、高脂血症、FPG、HbA1c、CRP作为自变量纳入Logistic多因素回归分析,以PIS预后转归不良作为因变量,回归分析显示FPG、年龄、高脂血症、CRP是PIS的独立危险因素(P<0.05)。见表3。
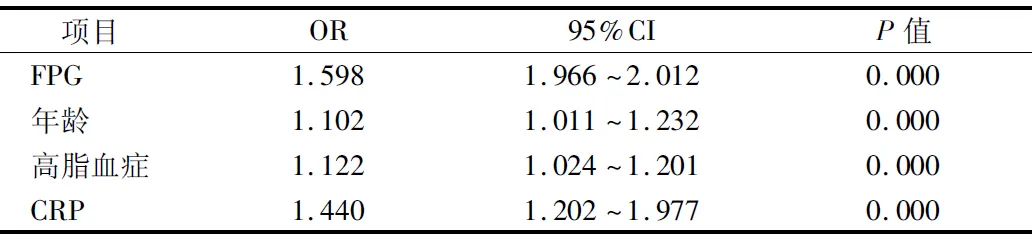
表3 Logistic回归分析PIS预后的危险因素
3 讨论
近年来,随着人口老龄化的加剧及生活水平的提高,PIS的发病率越来越高。且早有研究指出,提高PIS预后的关键在于早期控制其危险因素,因此,临床一直致力于探究PIS的危险因素并分析其与PIS预后的相关性,但目前国内外研究常局限于AIS进展为PIS的危险因素的研究,对于已经进展为PIS的预后不良的危险因素研究较少[12]。
有报道指出,PIS患者多伴有血糖增高,且以血糖水平≥7 mmol/L为主,两者密切相关,且血糖水平越高的AIS患者,其进展为PIS的可能性越高[13]。血糖水平增高不仅可使AIS患者全身微小血管发生病变,还可累及全身大、中血管,同时还包括脑血管,而脑血管耐受性更差,更容易发生神经功能损伤,导致病情加重,极易进展至PIS[14]。本研究中,PIS组血糖水平明显高于非PIS组,证实血糖水平增高是AIS及PIS的危险因素,同时PIS组、非PIS组2组的血糖水平分布比例特点有明显统计学差异,PIS组以FPG≥7.0 mmol/L为主,而非PIS组以FPG<7.0 mmol/L为主,进一步证实PIS患者血糖水平普遍增高。基于此,本研究进一步探讨血糖水平与PIS预后的相关性,旨在为PIS预后的改善提供指导。
研究指出,血糖水平增高可能与PIS发生发展有关,是PIS预后不良的危险因素[15]。动脉动脉粥样硬化是PIS形成的基础,PIS患者多伴有脑大动脉中重度狭窄,在该状况下,其远端血流减少,脑灌注压下降,此时相应脑组织若侧支循环也不良,则发生梗死,相应病变大血管则发生血栓,同时,粥样斑块也可脱落,加重狭窄及一系列病情进展。而血糖水平增高本身是动脉粥样硬化的主要原因,其可损伤血管内皮细胞、破坏微循环,相继引发小血管、大血管及微血管病变;其次,若在PIS疾病基础上,血糖水平控制不佳,高血糖还可从以下途径降低PIS预后质量,造成PIS预后不良[16,17]:(1)血管内皮细胞间黏附分子(ICAM-1)、血清可溶性ICAM-1增多,在PIS广泛脑血管病变狭窄基础上进一步损伤加重,反之进一步促进该ICAM-1、可溶性ICAM-1表达,形成恶性循环,最终恶化预后;(2)脂质氧化加重、自由基形成增多,导致PIS血管壁损伤加重,同时,抑制NO生成,舒张作用减弱,导致PIS脑损害加重;(3)糖酵解加重,产生大量乳酸,PIS基础上脑组织酸中毒、脑细胞水肿,脑梗死范围增大,转成或加重不可逆损伤;(4)纤溶系统活性降低,血栓梗死加重,PIS病情加重;(5)胰岛素功能低下,脑细胞摄取葡萄糖量减少,游离脂肪酸增多,由此内皮依赖性血管舒张功能被破坏,PIS脑损害加重;(6)使得兴奋性氨基酸活性增高,过度激活钙通道,细胞内线粒体受损,PIS基础上,脑神经元坏死、细胞死亡,脑损伤随之加重。因此,本研究结果显示,转归不良组FPG水平明显高于转归良好组,且Logistic回归分析显示,FPG是PIS预后不良的独立危险因素。说明及时控制血糖可降低PIS预后不良的危险性,具有重要指导意义。
多项研究显示,动脉粥样硬化的形成、加剧与年龄密切相关,年龄越高,动脉粥样硬化、狭窄更严重,年龄已成为其确定相关因素[18,19]。张前燕等[20]研究指出,年龄是PIS预后不良的独立危险因素。高龄患者本身全身大小动脉病变、狭窄,在此基础上发生PIS,血管病变加重明显,往往年龄越大,其预后质量越差,本研究回归分析显示年龄是PIS的独立危险因素,与上述研究结果一致,提示年龄较大的PIS患者危险性更高,应得到临床更多关注及预防。Lihong等[21]在分析PIS预后影响因素的研究中,仅单因素分析显示年龄与PIS预后具相关性,这与本研究结果一致,但其并未把年龄纳入PIS预后影响因素的Logistic回归分析,忽略了年龄与PIS预后的独立相关性。
高脂血症与PIS发生发展密切相关,是PIS预后不良危险因素。有研究指出,机体血脂代谢异常可引发脑梗死,机体低密度脂蛋白增多,其可在脑血管内壁上积聚,从而形成动脉内膜粥样硬化斑块,造成管腔狭窄,而高脂血症患者高密度脂蛋白水平多降低,因高密度脂蛋白可抵抗动脉粥样硬化[22]。相关数据显示,合并高脂血症的PIS患者预后不良率约为不合并高脂血症PIS患者的1.5倍[23]。本研究结果显示,转归不良组高脂血症比例明显高于转归良好组,且Logistic回归分析显示,高脂血症是PIS预后不良的独立危险因素,说明高脂血症与PIS预后不良有明显相关性,提示临床应对合并高脂血症的PIS患者多加关注及干预,以改善其预后。究其原因:PIS患者合并高脂血症可致脑动脉内膜过多血脂沉积于管壁,诱发硬化斑块,导致管腔狭窄、血栓堵塞血管,加重脑梗死,PIS预后不良[24]。
研究指出CRP参与机体免疫反应、炎性反应、动脉粥样硬化损伤等,是炎性反应、动脉硬化损伤的标志物之一,血清CRP水平越高,动脉粥样硬化程度越重[25]。邓小莹等[26]研究指出,血清CRP水平增高提示PIS预后不良。CRP是肝脏正五聚蛋白衍生物,其具有半衰期长、稳定性好、灵敏度高等特点,用于预测脑血管事件发生发展具有重要意义[27]。本研究结果显示,非PIS组CRP水平明显低于PIS组,说明PIS发生伴随着血清CRP增高,且研究结果还显示,转归不良CRP水平明显高于转归良好组,且Logistic回归分析显示,CRP是PIS预后不良的独立危险因素,提示临床对PIS患者进行血清CRP监测并及时干预,助于改善预后。分析其原因:PIS本质是一种类型特殊的进展性脑损伤,一旦发病,机体可出现急性相反应,炎性反应程度与大脑梗死区半暗带恶化程度密切相关,炎性反应程度越深,PIS病情越重,血清CRP水平越高;此外,机体血清CRP水平增高可通过影响组织凝血因子水平而影响凝血机制,而凝血因子的激活可使PIS病情加重[28,29]。冯晓静等[30]研究指出,PIS发生发展与炎性反应密切相关,这与本研究结果一致,但本研究分析了具体炎性因子与PIS预后相关性,用于临床指导更具针对性,此为本研究优势所在。
本研究的优势在于探讨了血糖水平的变化特点及其与PIS预后的相关性,为PIS预后的改善提供了精确的指导,然而不足之处在于未选择健康对照组进行血糖水平比较,缺乏全面性。
综上所述,PIS的血糖水平以高血糖为主,且血糖水平与PIS预后有明显相关性,FPG、年龄、高脂血症是PIS预后不良的独立危险因素,早期监测血糖对PIS治疗具有指导意义,值得在临床推广。
