经阴道超声检查在异位妊娠术前诊断中的临床价值
2021-09-08谭玉清陈慧明张亚俊
谭玉清 陈慧明 张亚俊
异位妊娠(EP)是指受精卵在子宫体腔以外着床,虽然大部分可通过保守治疗避免手术带来的并发症和大额医疗费用,但患者常无典型临床表现,未能早期发现异位妊娠仍是孕产妇死亡的直接原因[1]。既往EP 的确诊需手术后组织学证实[2]。随着超声技术的进步,特别是经阴道超声(TVS)的引入已成为评估可疑早期妊娠并发症妇女的标准工具[3]。TVS 在诊断EP 中的准确性差异较大,因为大多数异位妊娠未达到可以通过一次超声检查就能发现附件中的卵黄囊和∕或胚胎这一阶段,往往需要连续超声检查、血清β⁃人绒毛膜促性腺激素(β⁃HCG)及孕酮水平的动态观察结合起来进行诊断[4]。本研究以外科手术结果为参考,分析TVS 术前评估EP 的准确性和相关因素,现报告如下。
1 临床资料
1.1 研究对象要求 (1)纳入标准:①接受妇科手术并经术后病理检查;②术前接受TVS 检查;③术前经过妇科医生检查和诊治。(2)排除标准:资料不完整,无随访记录。2018 年1 月至2020 年12 月广东省江门市妇幼保健院收治的符合研究要求的EP 患者共765 例。
1.2 TVS 方法及诊断 采用GE 公司VolusonE6彩色多普勒超声诊断仪实施TVS 检查,探头频率5-9 MHz。TVS 诊断依据:子宫外结构发现具有EP 的典型形态特征和腹腔积血;发现输卵管孕囊或实性附件肿物,并在同侧或对侧卵巢内观察到黄体,即可诊断输卵管内的EP;正常卵巢皮质中发现妊娠囊或实性肿块,可诊断卵巢EP。EP 形态学分型如下。Ⅰ型:孕囊有明显心脏搏动的胚胎和卵黄囊;Ⅱ型:有胚胎和卵黄囊,无心脏搏动;Ⅲ型:仅有卵黄囊,未见胚胎;Ⅳ型:空孕囊,没有可见的附加结构;Ⅴ型:不均匀实性包块[5]。异位妊娠腹腔积血分类:(1)轻度:道格拉斯囊中存在回声液;(2)中度:道格拉斯窝血块;(3)严重:道格拉斯窝、膀胱子宫间隙∕或Morison隐窝存在血块。
1.3 手术治疗适应证及方法 表现为剧烈疼痛的EP 患者均行急诊手术处理,其他适应症包括:(1)超声检查提示宫外存在活胚胎;(2)包块直径>3 cm;(3)中重度腹腔出血或初始β⁃hCG 高于1500 IU∕L;(4)观察期间EP 和β⁃hCG 水平逐渐升高至1500 IU∕L 以上;(5)适合保守治疗,但患者要求手术。手术均采用腹腔镜微创方法,标本进行组织学分析以确认诊断。
1.4 观察指标 (1)入院时基本资料;(2)主要临床表现如腹痛、阴道不规则出血及腹部压痛、反跳痛等;(3)TVS 的检查结果:包括确定、疑似和未发现EP 及形态学分型;(4)血清β⁃hCG、孕酮水平;(5)评估TVS 诊断EP 的阳性预测值(PPV)、敏感性、特异性及与β⁃hCG、孕酮的联合诊断评估。
1.5 统计学 分析使用SPSS 25.0 统计软件包进行数据分析,以P<0.05 为差异有统计学意义。
2 结 果
2.1 一般资料 本组765 例中,年龄17-46 岁,平均(30.5±5.6)岁。平均停经(42.5±17.3)天。既往史:盆腔炎91 例(11.90%),输卵管手术77 例(10.06%);多次妊娠207 例(27.06%),EP10 例(1.31%),不育史126 例(16.47%)。诊断EP 时胎龄3.6-15.5 周,平均(6.4±1.5)周。临床表现:无症状49 例(6.40%),仅腹痛112 例(14.64%),仅阴道出血140 例(18.30%),腹痛和阴道出血464 例(60.66%);血β⁃HCG 796.19-8535.84 IU∕L,中位数3122.73 IU∕L;血 孕 酮4.86-14.86 ng∕L,中 位 数9.14 ng∕L。
2.2 手术过程 本组765 例接受手术治疗的EP患者中,经TVS 诊断后手术750 例(98.04%),745例术中明确,术后组织学证实743 例,未获组织学证实2 例;5 例术中未发现EP,为黄体出血,在手术后7 d 内随访至血β⁃HCG 恢复至怀孕前水平。15 例(1.96%)虽经TVS 检查,但未确认,由于患者明显腹痛和腹腔积血而手术治疗,术中临床确诊和术后组织学证实诊断。术中见妊娠部位:输卵管744 例(97.25%),宫角15 例(1.96%),卵巢6 例(0.79%)。
2.3 TVS 及β⁃HCG、孕酮水平诊断EP 的比较TVS 首次检查报告诊断620 例(81.05%),不确定145 例,经 第2 次、3 次 复 查 分 别 诊 断97 例(12.68%)、33 例(4.31%),未诊断15 例(1.96%)。TVS 的总阳性预测值(PPV)为99.0%(95%CI,98.3-99.8),敏感性为98.5%(95%CI,97.6-99.2)。5 例(0.91%)假阳性分别为Ⅳ型2 例、Ⅴ型3 例。β⁃HCG 的中位数为3122.73(796-8535)IU∕L,孕酮的中位数为9.14(4.86-14.86)ng∕L。EP 的β⁃hCG及孕酮水平在阴道超声形态学类型的Ⅰ、Ⅱ和Ⅲ型中明显高于Ⅳ和Ⅴ型。详见表1,表2,表3。
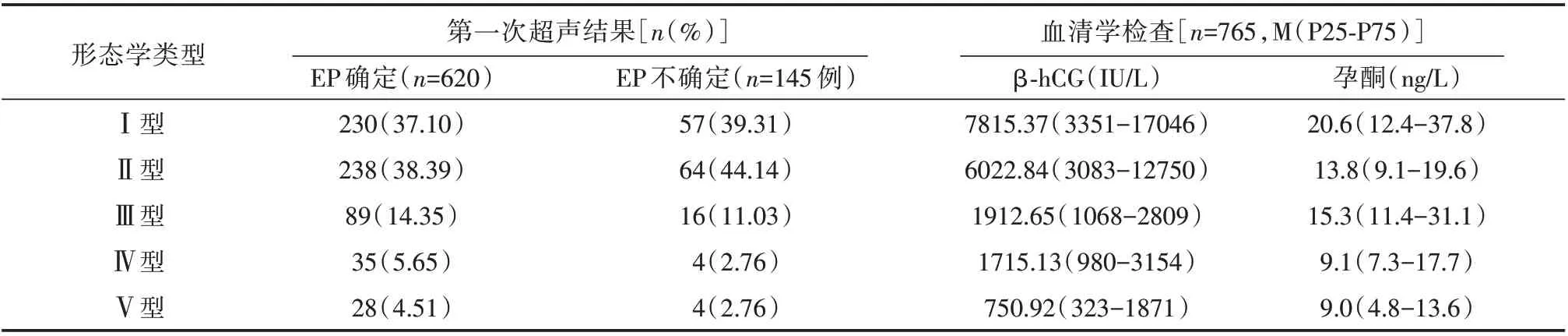
表1 EP 的TVS 形态学类型与血β⁃hCG 及孕酮水平的关系

表2 TVS、β⁃HCG 及孕激素诊断EP 的logistic 分析和效果
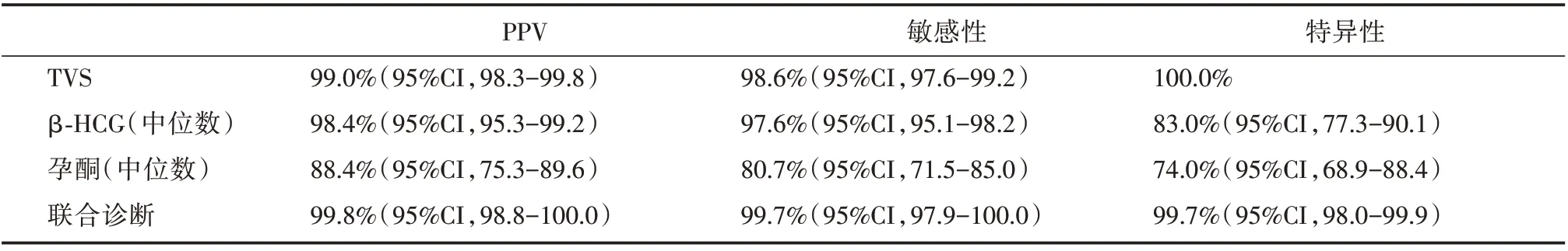
表3 诊断EP 的单独及联合应用的评价
3 讨 论
3.1 TVS 是诊断EP 的重要方法EP 的危险因素包括 异位妊娠病史、输卵管手术史、盆腔炎症或手术史、宫腔操作史、辅助生殖技术的应用、不育、吸烟史等,而盆腔炎症位居首位[6]。本研究结果显示年龄30-40 岁,既往有盆腔炎史的女性发生EP 率高。虽然异位妊娠的病死率不断下降归因于破裂前的早期诊断和处理,但误诊或延迟发现可能是EP 发展难以控制的主要原因,而且临床医生常在初诊时误诊,因为并非每个EP 患者都会表现出相似的症状、实验室结果和影像学特征。虽然非诊断性的超声检查联合β⁃HCG、孕酮水平有助于EP 的动态观察,但这些结果大多只适用于观察和随访,不能完全精准预测最终诊断。临床上对病情比较稳定、无明显腹腔出血患者的EP 诊断主要还是基于TVS 检查确定。Dooley 等[5]报告腹腔镜检查EP 阴性,由TVS 发现的输卵管EP 病例。说明腹腔镜探查有漏诊可能,TVS 可能误诊,如卵巢EP 在TVS 检查中被误诊为输卵管EP 或出现假阳性(如黄体破裂),很少有TVS 检查时漏诊EP;对卵巢EP 未破裂患者,TVS 诊断通常较简单,正确的诊断有助于手术时从卵巢分离和切除异位绒毛组织。本研究结果显示:81.05%的EP 患者在首次TVS 的检查中被发现,经复查2 次或3 次,TVS的EP 诊断率高达98.04%,总PPV 达到99.0%,仅少数假阳性,主要原因是实性不均匀肿块或妊娠空囊的情况下误诊,与文献报道的结果相近[7,8],超过相关文献报道的数据[9]。因此,TVS 可能是接近早期准确诊断EP 的最有效方法。
3.2 提高TVS 诊断EP 的策略 TVS 检查的主要局限性是过于依赖操作者的技术水平,通过超声医生的主观印象来判断和诊断EP。EP 患者TVS检查的结果中,有70%表现为空囊或实性肿胀,对此类患者将通过动态检查血β⁃HCG、孕酮水平和反复TVS 检查而明确,造成误诊漏诊,这可能会增加医疗费用、延迟手术治疗及增加输卵管破裂和腹腔内出血的风险。为提高TVS 检查的准确性,在积极提高超声设备性能的同时,增加超声医生的临床培训、操作技巧学习和结果研判,同时确保始终有经验丰富的超声医生在场把关,最大程度地降低因经验不足而导致错误的结果。
综上所述,由经验丰富的超声医生操作的TVS,无论EP 形态学类型和部位如何,大都可以独立准确诊断EP;对不典型表现者,可通过联合动态β⁃HCG、孕酮水平的检测及反复TVS 检查而提高EP 的准确诊断率。因此,正确应用TVS是诊断EP 的可靠方法。
