癫痫患者睡眠障碍发生情况及影响因素分析
2021-09-07杨淑芳刘艳丽
杨淑芳,刘艳丽
癫痫是由于大脑神经元异常放电引起短暂的大脑功能障碍的一种神经科疾病,可在各个年龄段发病,该疾病病程长,致残率高[1]。睡眠是维持生命活动的生理现象,是保证机体健康与中枢神经正常活动的必要环节[2]。癫痫的发作可导致患者出现睡眠结构紊乱与睡眠质量降低,有研究表明癫痫患者出现睡眠障碍的发生率为35%~55%,与普通正常人相比高出近2倍[3]。睡眠障碍又可以导致痫样放电和引起癫痫发作,严重影响了患者的生活品质,而改善睡眠状况对于控制癫痫患者的病情具有重要意义[4]。因此,本研究探讨癫痫患者睡眠障碍发生情况及其影响因素,旨在为患者用药及治疗提供参考,现将结果报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月至2020年12月开封市祥符区第一人民医院收治的68例癫痫患者作为癫痫组,另选择同期体检健康人群50人作为对照组,本研究已经医院伦理委员会审核批准。癫痫组纳入标准:①所有患者均符合癫痫临床诊断标准[5];②年龄18~80岁;③癫痫病程6个月以上;④无药物依赖与酗酒;⑤所有研究对象已签署知情同意书。排除标准:①有使用过其他类别的镇静催眠药物患者;②合并严重器质性疾病患者;③存在严重的认知障碍与精神障碍患者;④不具备阅读能力的患者。对照组研究对象经过严格年龄、性别匹配,且无癫痫家族史、无高热惊厥史、无中枢神经系统器质性疾病史、无遗传代谢性疾病和其他严重躯体疾病史。癫痫组患者中男35例,女33例,年龄26~50岁,平均(38.5±10.3)岁,体重指数(BMI)(25.3±1.3)kg/m2;对照组中男26例,女24例,年龄25~48岁,平均(39.2±10.5)岁,BMI(25.4±1.3)kg/m2,两组研究对象的性别、年龄及BMI等资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对癫痫组与对照组所有研究对象进行抑郁水平及睡眠质量评估:采用贝克抑郁自评量表(BDI-Ⅱ)[6]评估受试者抑郁水平。BDI-Ⅱ共有21个条目,采用4级评分法,分数越高代表抑郁水平越严重;采用匹兹堡睡眠质量指数量表(PSQI)[7]评估受试者的睡眠质量,表内共含有24个条目,包括5个他评条目与19个自评条目,采用4级评分法,分数越低代表睡眠质量越好;采用疲劳量表(FS-14)[8]评估受试者疲劳程度,共有14个条目反映患者躯体与脑力疲劳程度,分数越高代表疲劳程度越严重,根据睡眠障碍判断标准[9],PSQI评分7分以上可判断为睡眠障碍,对比两组受试者发生睡眠障碍的概率。癫痫组发作类型参考国际抗癫痫联盟分类标准[10],主要分为全面性发作与部分性发作。全面性发作主要包括肌阵挛、失神、失张力的全面性强直阵挛发作。部分性发作包括单纯与复杂部分性发作,单纯部分性发作持续时间一般不超过1 min,意识保留,而复杂部分性发作可表现为癫痫发作伴不同程度的意识障碍。癫痫组服用的传统抗癫痫药物有氯乙琥胺、卡马西平、苯巴比妥、扑痫酮、氯硝西泮和苯妥英钠等,新型抗癫痫药物有氯巴占、拉科酰胺、左乙拉西坦、氯己烯酸和普瑞巴林等。根据是否发生睡眠障碍又将癫痫组患者分为睡眠障碍组和无睡眠障碍组,并对比其基本资料包括性别、年龄、发病年龄和病程等,临床资料包括BDI-Ⅱ评分、FS-14评分、病因、发作类型、频率、用药种数、用药种类和脑电图情况等,并对引起睡眠障碍的相关因素进行分析。
1.3 统计学方法

2 结果
2.1 癫痫组患者与对照组BDI-Ⅱ、PSQI、FS-14评分及睡眠障碍发生率比较
经检测比较,癫痫组患者BDI-Ⅱ评分、PSQI评分、FS-14评分、睡眠障碍发生率高于对照组(P<0.05)。结果详见表1。

表1 癫痫组患者与对照组BDI-Ⅱ、PSQI、FS-14评分及睡眠障碍发生率比较例(%)]
2.2 癫痫组患者发生睡眠障碍的相关因素分析
结果显示本研究中癫痫组患者发生睡眠障碍者29例(43%),其中睡眠障碍组患者年龄、BDI-Ⅱ评分、FS-14评分、发作类型、发作频率、用药种数、用药种类与无睡眠障碍组比较差异有统计学意义(P<0.05)。结果详见表2。
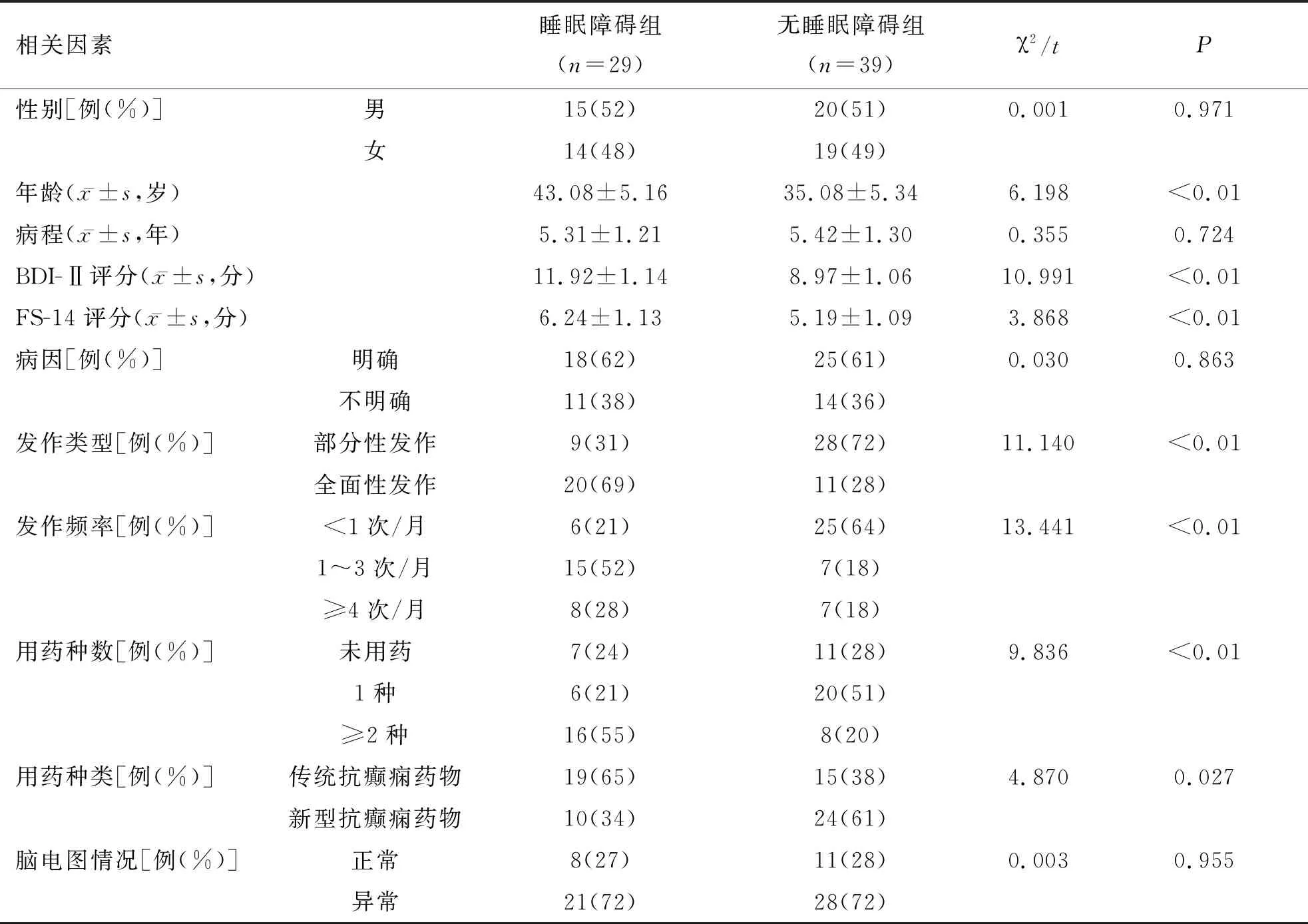
表2 睡眠障碍组与无睡眠障碍组患者的睡眠相关因素分析
2.3 癫痫患者发生睡眠障碍的多因素分析
将单因素分析中有统计学意义数据纳入多因素分析,α入=0.05,α排除=0.10,以发生睡眠障碍为因变量(Y),对以下因素为自变量(X)赋值:BDI-Ⅱ评分:<10分=0,≥10分=1;FS-14评分:<5分=0,≥5分=1;发作类型:部分发作=0,全面发作=1;发作频率:<1次/月=0,≥1次/月=1;用药种数:<2种=0,≥2种=1;用药种类:新一代抗癫痫药物=0,传统抗癫痫药物=1。结果显示BDI-Ⅱ评分、发作类型、发作频率、用药种数及用药种类是引起睡眠障碍的相关因素(P<0.05)。结果详见表3。
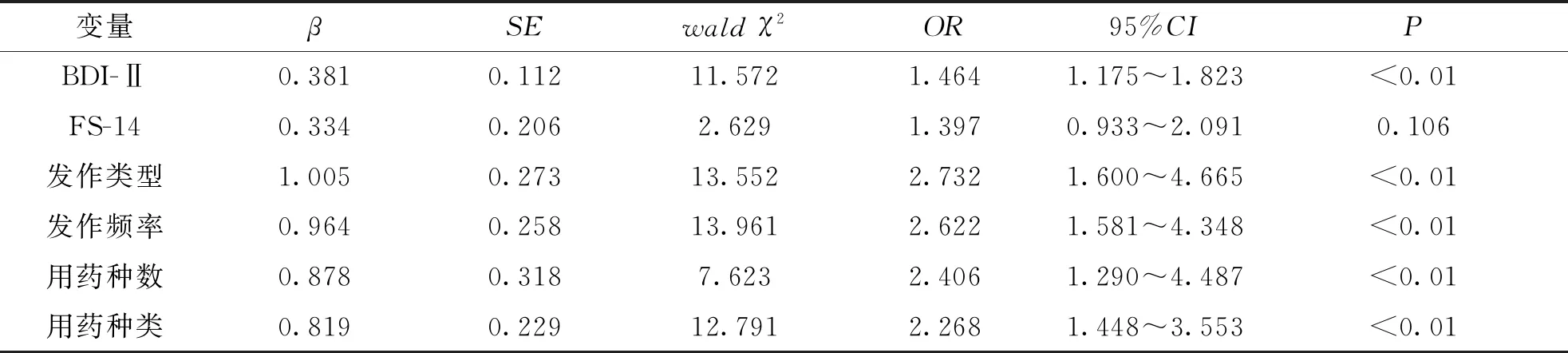
表3 癫痫患者发生睡眠障碍的多因素分析
3 讨论
已有研究证实,癫痫患者无论是在发作期还是发作间期,其睡眠品质均有不同程度的降低[11]。与未发生睡眠障碍的患者相比,出现睡眠障碍的癫痫患者生活品质明显降低[12]。
据相关统计发现,癫痫患者睡眠障碍发生率高达28%~56%[13]。本研究中癫痫组患者BDI-Ⅱ评分、PSQI评分均高于对照组,FS-14评分、睡眠障碍发生率均高于对照组,说明癫痫组患者睡眠品质低于正常人,抑郁感与疲劳感高于正常人,与沈业茹等[14]的研究结果一致。考虑原因为癫痫患者的睡眠中枢如下丘脑、脑干、大脑皮质等电活动,以及上述神经结构分泌的神经递质与神经肽如5-羟色胺、乙酰胆碱、儿茶酚胺、内啡肽等功能存在异常,导致患者出现睡眠破碎性增加、睡眠结构紊乱,进而出现睡眠障碍。
但目前尚未完全明确癫痫患者睡眠品质的影响因素。以往有研究认为发作类型对癫痫患者睡眠品质存在一定的影响[15]。本研究中睡眠障碍组患者年龄、BDI-Ⅱ评分、FS-14评分、发作类型与频率、用药种数、用药种类与无睡眠障碍组比较差异有统计学意义,多因素分析结果显示BDI-Ⅱ评分、发作类型、发作频率、用药种数、用药种类是发生睡眠障碍的影响因素,以上结论与吴小容[16]的研究结果一致。考虑以上因素对睡眠品质的影响原因主要有以下方面:①癫痫发作频繁且发作类型为全面性发作患者,脑部异常放电更多,导致睡眠相转换与觉醒次数增加,NREM期中S1期增加,睡眠结构紊乱,睡眠具有不稳定性;②使用传统抗癫痫药物的患者出现睡眠障碍的比例更高,考虑原因为乙琥胺、氯硝西泮、苯巴比妥等药物对癫痫患者的睡眠结构影响较大,新型抗癫痫药物中非氨脂、左乙拉西坦等药物已被证实不对患者睡眠造成影响,噻加宾等可改善睡眠品质[17-18];治疗癫痫一般遵守单一用药原则,每种药物对睡眠结构影响不同,两种以上药物联合使用不当可能会诱发拮抗作用,影响药物代谢,降低药物效果,甚至导致神经毒性,降低患者睡眠品质,加重睡眠障碍[19]。此外,本研究发现,用药种类和用药种数是癫痫患者发生睡眠障碍的影响因素之一,临床中应根据个体差异合理调整使用的药物,改善患者睡眠障碍,从而提高临床疗效。
综上所述,癫痫患者出现睡眠障碍的因素包括抑郁程度、癫痫发作类型、发作频率、用药种类和用药种数等,临床可根据是否合并睡眠障碍对不同患者采取不同的治疗方案,合理使用药物,缓解睡眠障碍,从而提高癫痫患者的生活品质。
