快速康复外科应用于子宫下段剖宫产围术期的效果分析
2021-09-05房姝妍李涛淘梁婷
房姝妍 李涛淘 梁婷
子宫下段剖宫产术作为产科常见的手术类型,主要是解决前置胎盘、产科合并症等难题的有效手段,其在挽救母婴生命安全、改善分娩结局方面有着重要的意义[1]。与自然分娩相比,剖宫产不可避免面临更高的风险,一方面会引起手术应激反应,延长产妇住院时间,另一方面容易导致产后并发症的发生。为提升产妇产后生活质量、减轻不适,需加强临床干预[2]。快速康复外科在关注产妇生理及身体状况的同时,注重对产妇心理的疏导,既往被应用于骨科、普外科,取得了较好的效果[3]。其应用于产科强调通过个性化麻醉、镇痛,主要目的为降低并发症率,帮助产妇产后得到更好的恢复。为探究其应用效果,此次研究收集2019年8月~2020年8月本院98例子宫下段剖宫产产妇作为研究对象,现对研究结果予以详细汇报。
1 资料与方法
1.1一般资料 选取2019年8月~2020年8月本院98例子宫下段剖宫产产妇,发放随机数字分为观察组和对照组,每组49例。观察组年龄最小22岁,最大37岁,平均年龄(30.63±2.88)岁,孕周37~41周,平均孕周(38.38±1.24)周;初产妇及经产妇例数分别为31、18例。对照组产妇年龄21~38岁,平均年龄(30.53±3.18)岁,孕周37~41周,平均孕周(38.39±1.22)周;初产妇及经产妇例数分别为32、17例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准 纳入标准:①入组产妇孕周≥37周,经产前检查具有剖宫产指征[4];②入组产妇知晓研究流程及注意事项,表示自愿参加,医学伦理委员会认可、支持;③产妇配合度佳,无沟通障碍。排除标准:①心脏受损或肝肾异常者;②合并精神异常、心理障碍或意识丧失者;③产妇存在其他类型恶性肿瘤疾病;④听力丧失、语言沟通不顺畅,对研究无法做到顺利配合者;⑤合并血液系统疾病或凝血功能障碍产妇。
1.3方法 对照组围术期行常规治疗:术前向产妇介绍剖宫产流程及注意事项,禁食禁水均为12 h,尿管应保留24 h;手术期间保护产妇隐私,保温处理,防止受凉;给予常温液体输注,对腹腔予以冲洗,术后采用镇痛泵由产妇自控镇痛;饮食方面以清淡、易消化为主,适应流质饮食后过度到半流质;产后6 h内指导产妇保持去枕平卧位,定时翻身,产后24 h将导尿管拔出,指导下床活动。观察组围术期引入快速康复外科理念。产前对产妇进行疾病知识宣教及快速康复外科干预流程,疏导产妇情绪,鼓励其积极配合;禁食6 h,禁水2 h,可适量饮用葡萄糖;术中采用单次腰麻的方式,无需放置引流管,导尿管留置时间以12 h为宜;术中保温处理,液体输注温度控制在35~37℃,产后给予24 h持续镇痛;产后即流质饮食,6 h可转为半流质饮食;术后6 h指导产妇取半卧位,进行床上被动、主动训练,12 h后将尿管拔除,尽早下床活动。产后30 min协助新生儿吸吮,促进泌乳;术后定时进行宫底按压。
1.4观察指标及判定标准 比较两组产妇产后恢复指标(术后24 h子宫底高度、术后24 h阴道出血量、术后排气时间、住院时间)、产后并发症发生情况以及满意度。产妇满意度问卷为自拟,包括20个条目,按照5分计分法,共计100分,将分值分为3个阶段,80~100分为十分满意,60~80分为基本满意,<60分为不满意,总满意度=(十分满意+基本满意)/总例数×100%[5]。
1.5统计学方法 采用SPSS21.0统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1两组产妇产后恢复指标比较 观察组术后24 h子宫底高度(16.38±0.32)cm低于对照组的(17.23±0.52)cm,术后24 h阴道出血量(280.98±10.21)ml少于对照组的(324.32±10.24)ml,术后排气时间(30.32±5.11)h、住院时间(5.03±1.03)d均短于对照组的(36.12±5.15)h、(7.41±1.02)d,差异均具有统计学意义(P<0.05)。见表1。
表1 两组产妇产后恢复指标比较 ()
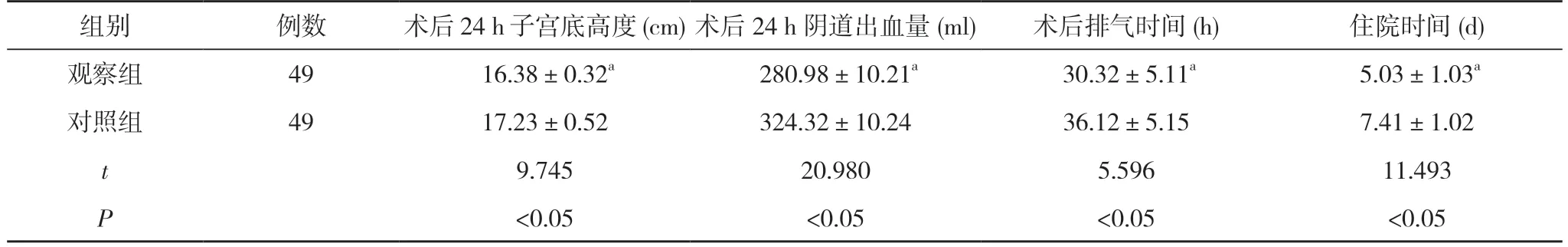
表1 两组产妇产后恢复指标比较 ()
注:与对照组比较,aP<0.05
2.2两组产后并发症发生率比较 观察组产后并发症发生率为4.1%,低于对照组的16.3%,差异有统计学意义(P<0.05)。见表2。

表2 两组产后并发症发生率比较[n(%)]
2.3两组满意度比较 观察组满意度98.0%高于对照组的83.7%,差异有统计学意义(P<0.05)。见表3。
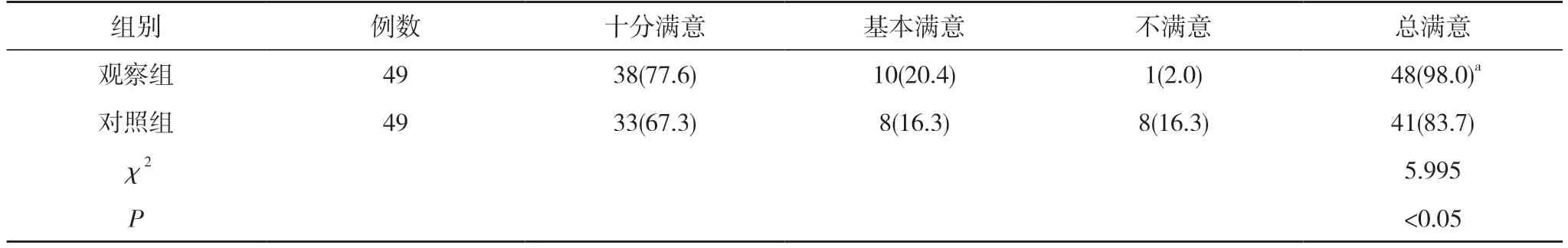
表3 两组满意度比较[n(%)]
3 讨论
子宫下段剖宫产术是临床处理产科危重症及难产的有效方式,同时也是无法行阴道分娩产妇的补救方式,具有较高的安全性与有效性。但大部分产妇尤其是初产妇面对子宫下段剖宫产术出于对胎儿的担心及对手术的不了解,若应激反应过度,不仅会降低手术效果,而且会威胁到母婴安全。而围术期干预则是保障母婴安全、促进产后恢复的有效路径[6]。
快速康复外科在我国已经有10余年发展历史,随着近年来剖宫产率的增高,快速康复外科逐渐渗透于产科,如何保障手术顺利进行、加快产后恢复进程成为产科探讨的重点话题[7]。此次研究对照了不同干预模式的有效性,发现快速康复外科效果更佳。在该理念下,所有操作均在循证医学证据引导下进行,通过术前健康教育、心理疏导能够减轻机体应激反应,有利于产后恢复。传统子宫下段剖宫产围术期强调12 h禁食禁水,快速康复外科则建议6 h禁食、2 h禁水,为减轻产妇躁动或禁食带来的饥饿感,给予葡萄糖口服,预防产后胰岛素抵抗[8]。研究报道,剖宫产产妇术中会出现体温降低,导致肾上腺素及儿茶酚胺释放过多,引起缺氧[9]。因此术中需对产妇予以保温处理,输注液体温度应控制在36℃左右,其不仅能够减少出血量,而且能够对术后感染起到预防作用。产后早期进食有利于机体免疫力、抵抗力恢复,术后6 h指导产妇进行床上活动,早期下床活动训练能够促进产后恢复[10]。从研究结果看,观察组术后24 h子宫底高度低于对照组,术后24 h阴道出血量少于对照组,术后排气时间、住院时间均短于对照组,差异均具有统计学意义(P<0.05)。观察组产后并发症发生率低于对照组,差异有统计学意义(P<0.05)。体现了该模式可促进产后恢复,减少并发症。从产妇满意度可以看出,产妇对快速康复外科有着更高的认可与满意度。
综上所述,子宫下段剖宫产产妇围术期给予快速康复外科干预,能够获得更好的产后恢复效果,产妇并发症少、满意度高,可予以推广。
