阴道镜联合HPV检查对宫颈癌及宫颈鳞状上皮内病变的诊断价值
2021-09-05李玉洋
李玉洋
宫颈癌是女性多发恶性肿瘤,流行数据调查指出,患病率一直呈递增趋势,且患病人群有明显年轻化表现,严重威胁女性生命健康、安全状况[1]。人乳头瘤病毒(human papilloma virus,HPV)感染集中于性活跃期女性,HPV感染、宫颈癌及宫颈鳞状上皮内病变关系密切[2]。当前,随着医疗技术的进步、生活水平的提高、国家“两癌”检查工作的积极落实,实现了宫颈癌疾病的早诊断、早治疗,提高了女性的安全性与生活、生存质量[3]。为了详细了解阴道镜联合HPV技术的诊断价值,本文就门诊2019~2020年的宫颈癌及宫颈鳞状上皮内病变患者为例进行研究。
1 资料与方法
1.1一般资料 选取门诊2019年1月~2020年3月的两癌筛查项目宫颈初筛异常转诊阴道镜患者81例作为研究对象[4],患者年龄最小33岁,最大65岁,平均年龄(46.50±6.05)岁;文化程度:小学5例,初高中30例,大专以及以上46例。纳入标准:①伦理委员会批准;②女性受试患者知情同意;③患者有配合能力;④基线资料完整。排除标准:①急性期生殖道感染患者;②近期妇科手术史患者;③丧失配合能力患者;④妊娠患者。
1.2方法 检查避开女性月经期,告知受检者检查前相关注意事项,包括禁止冲洗阴道、停止用药、停止性生活>3 d。60例患者行HPV检查后行阴道镜检查。HPV检查:先以无菌棉球擦拭外阴、宫颈外口位置,宫颈口插入宫颈刷向同一方向旋转(3~5圈)采集分泌样本,取出宫颈刷后分泌样本密封保存、送检,严格按照试剂盒进行检测,遵循无菌操作原则。阴道镜检查:先使用窥阴器暴露宫颈,擦拭阴道分泌物,以醋酸溶液(3%)涂抹宫颈表面、穹窿观察醋白上皮情况,使用碘化钾溶液(5%)观察碘着色情况,根据试验结果评估病变、癌症情况。异常部位多点取样,组织活检包括上皮基底层,视受检患者个体情况进行宫颈管搔刮处理,甲醛溶液固定后进行样本送检。TCT检查:于宫颈管采集分泌物并储存在液基细胞保存液中,分离处理分泌物样本血液、黏液、细胞后制片,显微镜下检查。阳性判定标准即低级别鳞状上皮内瘤变。
1.3观察指标 统计阴道镜检查和阴道镜联合HPV检查的检出情况及检出患者的宫颈活检病理检查结果,以宫颈活检的病理诊断为标准,比较阴道镜检查和阴道镜联合HPV检查对宫颈癌及宫颈鳞状上皮内病变的阳性检出率。宫颈鳞状上皮内病变包括低级别病变和高级别病变。
1.4统计学方法 采用SPSS23.0统计学软件对数据进行处理。计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
81例参与两癌筛查项目的宫颈初筛异常转诊阴道镜患者中,检出49例,经宫颈活检病理显示炎症19例、低级别病变18例、高级别病变12例以及宫颈癌1例,宫颈癌及宫颈鳞状上皮内病变的阳性检出率为63.27%(31/49)。60例经阴道镜联合HPV检查的患者中,检出38例,经宫颈活检病理显示炎症12例、低级别病变15例、高级别病变11例以及宫颈癌1例,宫颈癌及宫颈鳞状上皮内病变的阳性检出率为71.05%(27/38)。21例阴道镜检查的患者中,检出11例,经宫颈活检病理显示炎症7例、低级别病变3例、高级别病变1例以及宫颈癌0例,宫颈癌及宫颈鳞状上皮内病变的阳性检出率为36.36%(4/11)。阴道镜对宫颈癌及宫颈鳞状上皮内病变的阳性检出率明显低于阴道镜联合HPV检查的,差异具有统计学意义(P<0.05)。见表1。
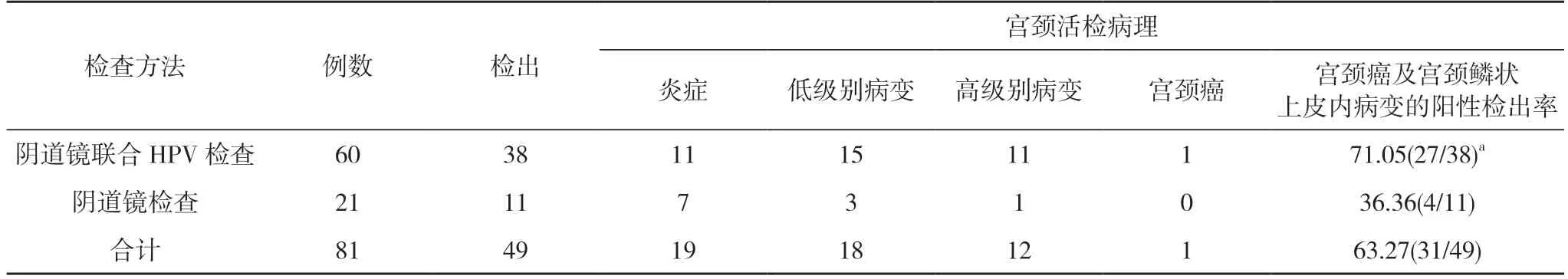
表1 不同检查方法对宫颈癌及宫颈鳞状上皮内病变的阳性检出率比较(n,%)
3 讨论
宫颈癌是妇科多发恶性肿瘤,其中原位癌高集中多发于30~35岁阶段人群,浸润癌多发于45~55岁阶段人群,具有较高的致死风险[5]。当前,伴随医疗技术的进步、国家医疗政策的推行、人们生活水平的提高,越发重视健康体检工作,以尽早发现并治疗疾病,提高安全性[6]。随着宫颈细胞学筛查的普遍应用,两癌筛查项目的推行,促使宫颈癌、癌前病变早发现、早治疗,大大降低了疾病的发病、致死风险[7]。临床工作中发现,HPV感染与宫颈癌、宫颈鳞状上皮内病变关系密切,HPV检查能提高宫颈病变检出率[8]。性是HPV的主要传播途径,感染问题与患者的年龄、性行为等方面关系密切,HPV持续感染尤其是高危型HPV,是宫颈病变的主因,所以宫颈癌防治方面HPV检测尤为关键[9]。HPV感染正常组织情况下,能够整合细胞基因,会在减弱细胞调节增殖能力的基础上诱发肿瘤疾病。另外,结合临床调查数据,绝经后女性HPV检出率下降明显,但宫颈癌发生风险有明显递增表现,分析此情况的原因,主要是年龄增长所致卵巢功能衰退、有害刺激抵抗力下降[10]。“两癌”筛查工作中,通过阴道镜检查能够直观了解受检者的宫颈表面异常上皮、血管等情况,针对可疑部位能够于直观情况下取材,在提高取材准确性的基础上提升检查的准确率,明确病变范围、疾病严重程度,助于患者疾病早期预防、治疗工作。但是,检查工作中发现阴道镜检查对操作者主观判断能力提出了更高的要求,影响病理检查结果,阴道镜单一检查增加了受检患者的漏诊、误诊风险,并耽误患病患者的早期治疗、错失最佳治疗时机。所以,需不断完善检查工作,以提高检查的有效率、准确率。宫颈鳞状上皮内病变分为低级别病变、高级别病变,高级别病变属于癌前病变,筛查宫颈癌前病变是宫颈癌诊断的敏感指标,筛查工作对于宫颈癌防治工作具有积极意义。TCT联合阴道镜筛查的基础上,可以提高宫颈癌及宫颈上皮内病变诊断的准确率。
综上所述,阴道镜联合HPV检查大大提升了宫颈癌及宫颈上皮内病变诊断效率,降低了疾病误诊、漏诊风险。
