妊娠合并血小板减少症135例临床分析
2021-09-05戴英苗董阳阳
戴英苗,董阳阳
阳江市人民医院妇产科,广东 阳江529500
妊娠合并血小板减少症(pregnancy with thrombocytopenia,PT)属于产科常见的血液系统疾病之一,一般由血小板破坏增加、血小板生成减少引起,主要机制涉及免疫相关性破坏,异常的血小板激活以及由过量出血导致的消耗性减少[1]。PT可由多种内科合并症和妊娠并发症引起,如妊娠相关性血小板减少症(pregnancy-associated thrombocytopenia,PAT)、妊娠合并特发性血小板减少性紫癜(pregnancy complicated with idiopathic thrombocytopenic purpura,ITP)、血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)、妊娠期高血压疾病(hypertensive disorder complicating pregnancy,HDCP)等[2]。孕妇主要表现为轻微的出鼻血、皮肤黏膜出血点、瘀斑,如果不及时有效治疗,有可能导致在分娩过程中大出血,以及新生儿颅内出血等严重的后遗症[3]。近些年由于国内外医学临床诊疗技术的高速发展,各种新型药物和医疗器械在临床中大力推广应用,PT在临床诊断和治疗中取得新的突破,产后出血率和母婴死亡率得到明显的降低[4]。本文旨在探讨PT患者对妊娠结局的影响。
1 资料与方法
1.1 一般资料 回顾性分析2016年1月至2019年10月期间阳江市人民医院妇产科收治的135例PT患者的临床资料。纳入标准:①患者均符合《中国成人血小板减少症诊疗专家共识》中的诊断标准[5];②轻度PT患者的血小板计数为<50×109/L,中度为20×109/L~50×109/L,重度为<20×109/L。排除标准:①胎儿染色体异常、畸形、双胎等;②抑郁、躁狂等精神类疾病;③患有高血压、糖尿病、认知功能障碍等产妇。将135例PT患者按病情的严重程度分为轻度PT患者55例(观察A组)、中度PT患者45例(观察B组)、重度PT患者35例(观察C组)。选择同期我院接诊的75例正常妊娠产妇的临床资料作为对照组。纳入标准:①孕龄>28周;②个人临床资料填写完整,均完成医务人员的日常随访到妊娠结束。四组孕妇的一般资料比较差异均无统计学意义(P>0.05),具有可比性,见表1,本研究已通过医院伦理委员会批准。
表1 四组孕妇的一般资料比较(±s)

表1 四组孕妇的一般资料比较(±s)
注:与对照组比较,a P<0.05;与观察A组比较,b P<0.05;与观察B组比较,c P<0.05。
组别 例数 年龄(岁)孕前BMI(kg/m2)孕次(次)产次(次)采血孕周(周)对照组7533.87±5.8727.68±1.802.03±0.501.38±0.2926.15±2.07观察A组5534.21±4.6928.00±1.962.05±0.271.40±0.2625.87±2.13观察B组4533.69±5.2227.26±2.002.08±0.441.39±0.3126.20±2.10观察C组3533.47±5.4627.40±2.152.06±0.531.41±0.2425.96±2.09 F值0.1461.3680.1280.1030.286 P值0.9320.2540.9450.9580.835
1.2 治疗方法 观察A组、观察B组、观察C组孕妇均给予人免疫球蛋白[规格:5%,50 mL(2.5 g/瓶),厂家:山东泰邦生物制品有限公司,国药准字S20013001]肌内注射,用法:每日400 mg/kg,连续5 d,并给与促血小板生成治疗,采用重组人血小板生成素(规格:7 500 U/1 mL,厂家:沈阳三生制药有限责任公司,国药准字S20050048)皮下注射,用法:每日300 U/kg,1次/d,连续5 d。
1.3 观察指标与检测方法 ①血常规:采集四组孕妇在入院次日清晨空腹静脉血5 mL,3 000 r/min的速度离心10 min后提取血清液储存于零下80℃的冷冻箱中待检测,采用乙二胺四乙酸二钾血常规专用抗凝管,通过貝克曼库尔特(生产厂家:美国贝克曼库尔特有限公司;型号:DxH800)全自动血细胞分析仪检测血小板计数(Platelet count,PLT)、血小板平均体积(Mean platelet volume,MPV)、血小板分布宽度(Platelet distribution width,PDW)水平指标;②妊娠结局:统计四组孕妇的分娩结局、早产、贫血和新生儿存活、体质量、发生血小板减少的数据。
1.4 统计学方法 应用SPSS18.0-软件进行数据统计学分析,计量资料以均数±标准差(±s)表示,多组比较采用方差分析,两两比较采用t检验,计数资料比较采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 四组孕妇的血常规比较 随着病情的加重,四组孕妇的PLT不断降低,MPV、PDW逐渐升高,组间比较差异均有统计学意义(P<0.05),见表2。
表2 四组孕妇的血常规比较(±s)

表2 四组孕妇的血常规比较(±s)
注:与对照组比较,a P<0.05;与观察A组比较,b P<0.05;与观察B组比较,c P<0.05。
组别 例数PLT(×109L)MPV(fL)PDW(%)对照组75204.53±50.2410.15±0.9412.30±2.08观察A组55200.05±47.18a10.69±1.12a13.62±2.13a观察B组45163.61±42.06ab11.30±1.04ab14.93±2.02ab观察C组35140.30±35.57abc12.48±1.63abc17.61±2.55abc F值8.93817.23223.645 P值 <0.05<0.05<0.05
2.2 四组孕妇的妊娠结局比较 四组孕妇的剖腹产率和贫血率比较差异均无统计学意义(P<0.05);随着病情的加重,早产率、产后出血率逐渐升高,组间比较差异均有统计学意义(P<0.05),见表3。

表3 四组孕妇的妊娠结局比较[例(%)]
2.3三组孕妇的新生儿比较 三组孕妇的新生儿均存活,新生儿平均体质量比较差异无统计学意义(P>0.05);随着病情的加重,新生儿血小板减少率逐渐升高,组间比较差异均有统计学意义(P<0.05),见表4。
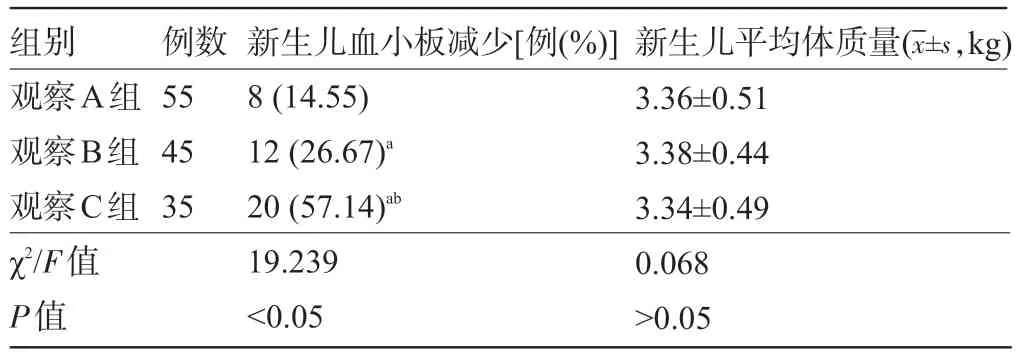
表4 三组孕妇的新生儿情况比较
3 讨论
血小板是人体质量要的凝血作用的细胞,如发生血小板减少,将可能发生凝血功能异常,引起身体各器官的出血,而影响身体功能,甚至危及生命[6]。PT属于妊娠期常见的疾病之一,其发病机制尚不明确,PT患者血小板数量常会持续减少,并可能引起身体异常出血,不利正常妊娠及分娩[7-8]。
血常规检查包括红细胞系统、白细胞系统和血小板系统。其中PLT、MPV、PDW是血小板系统的重要指标,可以直观反映血液的凝血功能[9]。妊娠结局主要包含分娩方式、婴儿早产情况、产后出血和贫血情况,其中早产儿因为各个脏器都发育不成熟,如呼吸、消化系统、神经系统、血液系统、心脏系统等各个系统都相对不成熟,免疫力较差,因此各方面的疾病的发生率高于足月儿[10-11]。新生儿的血小板低会导致人体机制缺陷会诱发各类疾病,可能会引起黏膜出血现象,这也包括口腔黏膜出血、鼻黏膜以及胃肠道等出血等。血小板过低,还会引起内脏出血,像颅内、消化道出血等,严重的还会危及生命[12-13]。
本研究结果显示,观察组中的患者随着疾病严重程度的加重,PLT不断降低,MPV、PDW、早产率、产后出血率均逐渐升高,通过分析是由于妊娠相关性血小板减少症是良性血小板减少,是一种生理性病变,主要与孕妇血液处于高凝状态、生理性血容量增加引起血小板消耗加大,从而抑制PLT的指标水平,促进MPV、PDW指标水平升高。中度和重度患者早产率和出血情况的原因是由于:(1)血小板首先释放缩血管物质,包括肾上腺素、5-羟色胺、儿茶酚胺等,促进血管收缩,其次血小板黏附聚集在血管受损处,形成血小板血栓,起到初步止血的作用。(2)血小板会激活凝血系统,使血浆中纤维蛋白原转变成纤维蛋白,最终形成纤维蛋白网,加固血小板血栓。(3)血小板可以提供营养支持,保持毛细血管血管壁的完整。产妇的血小板的功能受损,从而导致婴儿身体各重要内脏器官难以获得所需的营养,导致脏器发育未成熟,功能未完善,易发生早产情况,母体产后出血增多[14]。此外随着疾病严重程度的加重,新生儿血小板减少率逐渐升高,C组重度PT患者的新生儿血小板较少率高于A组轻度PT患者和B组中度PT患者,B组中度PT患者的新生儿血小板较少率高于A组轻度PT患者,通过分析是由于母婴血液是通过脐带胎盘进行传递、交换、循环的,母体血小板的缺少改变了脉管腔的血液动力学,引发胎盘的血流量降低,母胎之间的血液输送途径产生障碍,胎儿的血液系统发育指标受限,导致新生儿血小板减少的机率升高[15]。但本研究仍存在着部分不足,例如新生儿的静脉血与母血和脐血未进行分析、新生儿生长发育情况、所选的孕妇年龄段受限等,对于该方案的疗效和影响等方面仍需深入探讨。
综上所述,PT患者血小板数量的减少会增加早产和产后出血发生率,易增加新生儿血小板减少的发生率,不利于PT患者的妊娠结局。
