彩超和CT平扫在急性胰腺炎中的临床诊断价值对比研究
2021-09-03刘庆宁王建红董丹胡铁文何成英
刘庆宁,王建红,董丹,胡铁文,何成英
(兰州大学第一医院 重症医学科,甘肃 兰州 730000)
急性胰脏炎是指由胆道疾病、高脂血症、过量饮酒、外伤等原因引起的胰酶激活,继以胰腺局部炎症反应为主要特征的一种常见急腹症。它的主要临床表现为持续性腹痛、恶心、呕吐及发热等症状,其起病急、病情进展快,且有相当高的发病率和死亡率[1]。如果不能及时的诊断和治疗会严重危及患者的生命安全,且预后在很大程度上取决于胰腺和胰腺周围的局部并发症,如胰腺周围病变,脓肿、假囊肿、出血等。因此,在患者发病早期进行有效的诊断,对病情的发展控制和改善患者预后具有积极作用。近年来,由于医学诊疗技术的不断发展,超声和CT 检查已成熟应用于胰腺疾病的诊断中,CT 检查对于评估急性胰腺炎的严重程度、并发症及判断预后具有重要价值。本研究以70 例急性胰腺炎患者为研究对象,通过给予彩超和CT 扫描,分析比较两种影像学诊断急性胰腺炎的准确性。为早期诊断提供指导意义,报告如下。
1 资料与方法
1.1 一般资料
选取兰州大学第一医院2018年11月至2019年11月收治的70 例急性胰腺炎患者为研究的对象,其中男性40 例,女性30 例,年龄15~86 岁,平均年龄(49.78±15.43)岁。所有纳入对象经临床检验,均符合急性胰腺炎的诊断标准:①典型症状,剧烈而持续的上腹部疼痛、恶心呕吐、轻度发热;②实验室指标的升高,即血清淀粉酶或脂肪酶升高,高于正常上限值3 倍以上(血清淀粉酶正常27~154 U/L,血清脂肪酶正常值1~54 U/L);③腹部影像学:结果符合急性胰腺炎影像学改变。符合以上3 项中的2 项可诊断为急性胰腺炎,同时患者的临床病例资料必须完整。急性胰腺炎患者可合并胰腺假性囊肿、胰腺出血和胰性胸腹水等并发症。胰腺炎依据病理分型可分为:间质水肿型胰腺炎和坏死型胰腺炎;依据严重程度分级可分为轻症急性胰腺炎、中重症急性胰腺炎和重症急性胰腺炎。排除标准:①存在严重的心、肝、肾功能不全;②纳入本研究前1 个月内有严重的外伤史;③具有严重的神经及精神系统疾病。所有患者均符合相关医学伦理审核标准。
1.2 方法
所有患者均行彩超和CT 检查。采用M9 多普勒超声诊断仪(上海迈瑞公司)进行检查,探头频率3.5 MHz,探查胰腺及其周围组织,观察胰腺的大小、形态、内部回声及腹腔积液等。采用SOMATOM 螺旋CT 扫描仪(德国西门子公司,)对患者进行平扫,设置扫描参数:管电压120 kv,管电流220 mAs,时间3 s,层厚及层距均为1 mm。患者取仰卧位,沿膈顶部由上而下进行扫描,仔细观察患者胰腺大小、形态、内部回声、周围组织及腹腔积液情况。
1.3 观察指标
分析两种检查方法的影像学表现;比较两种检查方法对急性胰腺炎的阳性诊断情况;比较两种检查方法对急性胰腺炎并发症的检出情况。
1.4 统计学方法
采用SPSS 22.0 统计学软件对数据进行分析,计数资料用n(%)表示,行χ2检验,计量资料用±s表示,行t检验;P<0.05 表示差异有统计学意义。
2 结果
2.1 两种检查方法的影像学表现
彩超表现:急性胰腺炎彩超显示胰腺呈局部或弥漫性肿大,边界清晰,胰腺内部回声减低。重症患者表现为胰腺肿大明显,内部回声不均匀或低回声,边界不清,胰周出现夜行暗区,腹水明显。
CT 平扫表现:急性胰腺炎CT 平扫显示胰腺形态饱满,内部密度均匀或不均,部分可见周围间隙模糊并多发渗出,边缘毛躁。重症胰腺炎患者胰腺明显增大,密度混杂,表现为大片状低密度灶为出血坏死。
2.2 两种检查方法对急性胰腺炎的诊断情况比较
CT 平扫对急性水肿型胰腺炎和急性坏死型胰腺炎的检查阳性率均高于彩超(P<0.05),差异有统计学意义。见表1。
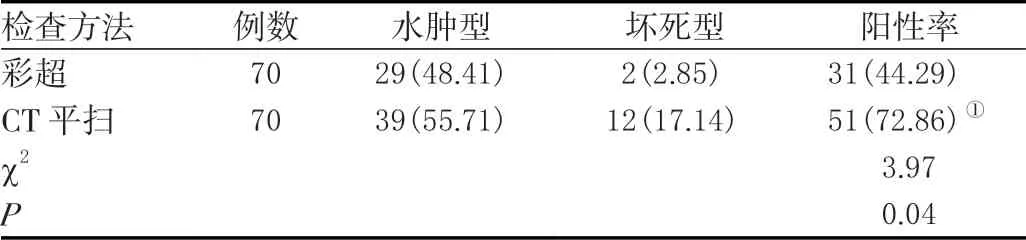
表1 两种检查方法对急性胰腺炎的诊断情况比较[n(%)]
2.3 两种检查方法对急性胰腺炎并发胰管扩张和胆总管结石的检出率比较
两种检查方法对急性胰腺炎并发胰管扩张和胆总管结石的检出结果对比,彩超对急性胰腺炎并发胰管扩张的检出率高于CT,但差异无统计学意义(P>0.05);彩超对急性胰腺炎并发胆总管结石的检出率高于CT,差异有统计学意义(P<0.05)。见表2。

表2 两种检查方法对急性胰腺炎并发胰管扩张和胆总管结石的检出率比较[n(%)]
2.4 两种检查方法对急性胰腺炎并发症检出情况比较
CT 平扫对胰腺出血和胰性胸腹水的检出率均明显高于彩超的检出率,差异有统计学意义(P<0.05)。见表3。
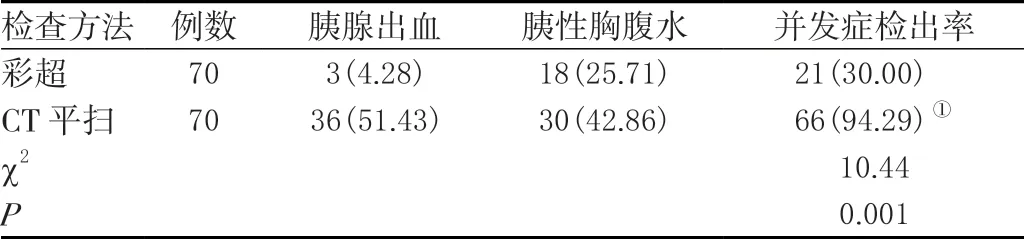
表3 两种检查方法对急性胰腺炎并发症检出情况比较[n(%)]
3 讨论
急性胰腺炎是因胰酶被异常激活后使胰腺及胰周出现局部的炎症反应,患者的临床表现为持续性腹痛、恶心、呕吐及发热等症状。轻型胰腺炎经治疗可恢复健康,但重型胰腺炎的死亡率为15%~30%[2]。急性胰腺炎的致病因素较多,可分为胆石病、过度饮酒、暴饮暴食、高脂饮食等。在以上因素的影响下,胰腺内各种消化酶被激活使胰腺组织消化,导致胰腺及胰周组织水肿[3]。胰腺周围出现炎症反应的同时,炎症因子也可以通过淋巴道及血液转移到其他组织,引起胸腔及心包积液,严重者可引起多系统器官功能衰竭[4],导致患者死亡。为降低急性胰腺炎患者的病死率,在短时间内给予患者科学、有效的诊断方案,以便及时采取治疗措施,对减少病死率、改善患者预后有重要的临床意义。
超声和CT 平扫是临床诊断急性胰腺炎最常用的方法。超声是一种非侵入性检查,可以多角度的扫描胰腺及胰周脏器,不仅可以发现胰腺本身病变,也可以了解肝胆等整个腹腔情况。一般需空腹检查,因为进食后,胃及肠道产生气体,影响超声的穿透使超声对胰腺的整体显示受到限制,其优点是可以重复多次检查且无X 线辐射[5]。多层螺旋CT 平扫是运用冠状面和矢状断层图像全方位显示患者的器官和病变部位,且CT 平扫可以结合临床表现判断病变性质,如水肿、出血、蜂窝组织炎或化脓。它具有分辨率高、不受气体干扰、不受体型限制,可以清晰显示胰腺及周围组织器官,对小范围的病灶及胰腺的坏死程度更加敏感和精确,且可以观察有无并发症及胰外侵犯[6]。
本研究结果显示,CT 平扫对急性胰腺炎的阳性检出率高于彩超,差异有统计学意义,该结果表明CT 平扫对于急性胰腺炎的检出率具有更高的精准度和临床诊断价值。急性胰腺炎的并发症,如胰腺出血、坏死、脓肿、假性囊肿及血管并发症等与急性胰腺炎的严重程度和病死率密切相关[7]。采用多层螺旋CT 检查对胰腺的缺血、出血、坏死等实质性改变,腹膜后间隙、胰周、盆腔、胸腔等远处受累一目了然[8]。本研究结果显示,CT 平扫对胰腺出血和胰性腹水的检出率均明显高于彩超的检出率,由此可见,CT 平扫对预测急性胰腺炎的并发症和降低患者病死率具有重要意义。
综上所述,CT 平扫不仅可以准确诊断急性胰腺炎,还可了解病变范围及程度,但其亦存在一定的局限性,因此,在急性胰腺炎的早期诊断中,要根据各种影像学检查的特点充分合理的利用,必要时可以两者联合检查。
