腹腔镜下尾侧入路根治术对右半结肠癌患者的影响
2021-09-03张一帆
张一帆
(河南省南阳市第二人民医院 普外科,河南 南阳 473000)
结肠癌近年发病率较高,随病情发展,可导致腹腔积液形成,甚至癌细胞转移,对患者生命安全造成严重威胁[1]。因此,采取积极有效措施治疗结肠癌十分必要。手术是治疗结肠癌主要方式之一,以往开腹手术增加了处理肠系膜动脉淋巴的困难,易引发诸多并发症,不利于预后[2]。腹腔镜术式因具有创伤小、出血少及有助于改善预后的优势被引进临床。腹腔镜下结肠癌根治术不同入路方式的手术效果也存在不同差异,舒若等研究显示尾侧入路更利于清除淋巴结,促进患者术后恢复[3]。因尾侧入路更易进入右腹膜后间隙,可直视腹膜后器官,使解剖结构更为明显,有利于保障手术安全性。故推测腹腔镜下尾侧入路根治术应用在结肠癌中效果较好,但目前关于此结论尚未统一。基于此,本研究将针对两组患者采取不同入路方式治疗,分析尾侧入路对患者淋巴结清扫及术后恢复的影响。现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析河南省南阳市第二人民医院2017年12月至2019年12月收治的75 例右半结肠癌患者的病历资料,根据腹腔镜手术不同入路方式分为观察组(腹腔镜下尾侧入路根治术,38 例)及对照组(腹腔镜下中间入路根治术,37 例)。其中观察组男24 例,女14 例;年龄为35~68 岁,平均(51.67±6.06)岁;Duke 分期:A 期9 例,B 期9 例,C 期16 例,D 期4 例。对照组男21 例,女16 例;年龄为38~71 岁,平均(51.34±6.22)岁;Duke 分期:A 期8 例,B 期11 例,C 期15 例,D 期3 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
纳入标准:患者具有大便潜血、腹部疼痛、腹部肿块等症状,均符合《中国结直肠癌诊疗规范(2017年版)》[4]中标准,且经病理活检确诊;预计生存期超过3个月;临床资料完整。
排除标准:存在手术禁忌;存在凝血功能障碍;存在严重器官功能疾病;合并其他部位肿瘤。
1.3 方法
对照组实施腹腔镜下中间入路根治术。患者取头高脚低位,气管插管全麻,大网膜向头侧推,分别向上、向左下牵拉横结肠与小肠,提起回盲部系膜,充分暴露血管并结扎。断开肝结肠韧带与胃之间的连接,清除淋巴结后取头低脚高位,沿着左上腹推送网膜、肠组织,游离、切断右半结肠。
观察组实施腹腔镜下尾侧入路根治术。患者取脚高头低位,气管插管全麻,将大网膜像肝胃间翻开,肠组织推送至左上腹方向,将回盲部作为标志,找出右髂窝内小肠系膜根部附着处并切开,进入融合筋膜间隙,由尾侧向头侧扩展至结肠肝曲,把砂布留置于胰头处当作指引,转至内侧处理回结肠及血管,对淋巴结进行清扫,之后取脚低头高位,向左下方牵拉小肠,将肝、胃结肠断开,游离并结扎右半结肠,淋巴结清扫,再取平卧位,于肚脐正中作5 cm 切口,拉出游离肠管后切除右半肠。冲洗腹腔,进行缝合并放置引流管。
1.4 观察指标
术中、术后相关指标:记录两组手术时间、术中出血量、淋巴结清扫数目、术后相关指标、镇痛时间、排气时间及住院时间等。
癌活力指标:于术后3 d 采集两组清晨空腹静脉血5 mL,以3 000 r/min 速率离心10~15 min,取血清,采用免疫增强化学发光法测定癌活力指标[ 胸苷激酶(TK1)、Polo 样激酶1(PLK1)、凋亡抑制因子(Livin)、X 连锁凋亡抑制蛋白(Xiap)]。
1.5 统计学方法
采用SPSS 23.0 软件进行数据处理,全部计量资料均经Shapiro-Wilk 正态性检验,符合正态分布的计量资料采用±s表示,组间比较采用独立样本t检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组术中、术后相关指标比较
两组淋巴结清扫数目、镇痛时间及住院时间相比无明显差异(P>0.05);相比对照组,观察组手术时间及排气时间较短,术中出血量较少(P<0.05)。见表1。
表1 两组术中、术后相关指标比较(±s)
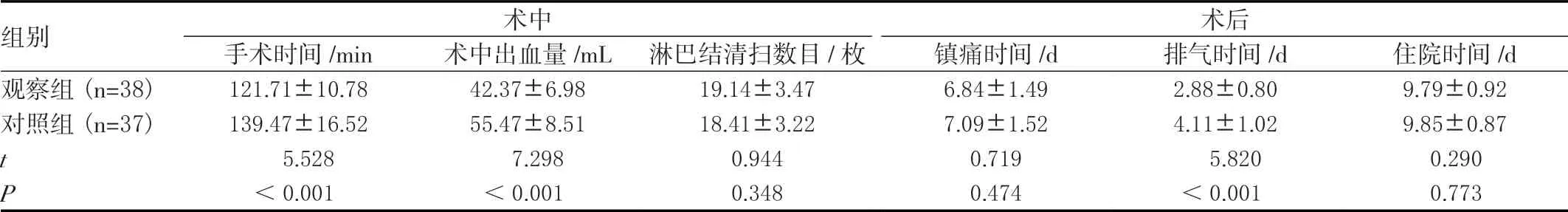
表1 两组术中、术后相关指标比较(±s)
组别术中术后手术时间/min术中出血量/mL淋巴结清扫数目/枚镇痛时间/d排气时间/d住院时间/d观察组(n=38)121.71±10.7842.37±6.9819.14±3.476.84±1.492.88±0.809.79±0.92对照组(n=37)139.47±16.5255.47±8.5118.41±3.227.09±1.524.11±1.029.85±0.87 t 5.5287.2980.9440.7195.8200.290 P<0.001<0.0010.3480.474<0.0010.773
2.2 两组术后癌活力指标比较
术后3 d,观察组的TK1、PLK1、Livin、Xiap 水平均低于对照组(P<0.05)。见表2。
表2 两组术后癌活力指标比较(±s)

表2 两组术后癌活力指标比较(±s)
组别TK1PLK1LivinXiap观察组(n=38)63.47±7.6977.94±7.1850.36±5.47 69.84±8.24对照组(n=37)99.52±15.24 99.28±16.33 96.82±18.23 99.28±15.97 t 12.9847.35915.03310.071 P<0.001<0.001<0.001<0.001
3 讨论
结肠癌发病率位居恶性肿瘤疾病的第4 位,具有较高的发病率及致死率,临床主要症状为疼痛、腹块、大便潜血、消瘦或恶病质表现,严重威胁患者的生命安全[5]。因此,给予结肠癌患者积极有效治疗措施十分必要。随着腹腔镜技术不断发展,腹腔镜下根治术因具有促进患者术后康复、创伤小等优势受到青睐[6]。既往临床多采取中间、侧方入路方式,侧方入路虽具有操作简单的优势,但无法有效避免医源性肿瘤播散,临床应用受到限制;而腹腔镜下中间入路根治术是既往应用较多的一种术式,符合肿瘤根治术原则,强调先分离结扎血管根部,由内向外游离,可确保准确的解剖平面,完全切除系膜,以免损伤至胰腺或十二指肠,最终将系膜与肠管切除[7]。但该入路式操作较复杂,对操作者要求较高,施术者需要具有娴熟的手术技巧与解剖能力,若无法有效把握,极易选择错误间隙,对手术质量造成影响[8]。因此,寻求其他入路方式提高患者术后恢复,促进疾病转归十分重要。
尾侧入路式通过先对内侧进行游离,可保持腹壁与外侧肠管相连,充分暴露肠系膜与回结肠,手术操控性好,利于淋巴结清除,对血管的损伤较小,且针对脂肪厚的患者具有一定应用价值,可弥补中间入路的不足[9]。本研究显示,观察组手术及排气时间较对照组短,出血量少,提示尾侧入路对患者造成的创伤较轻,出血量少,且可促进术后排气。分析其原因可能为,虽然中间入路的肠管游离与血管结扎的效果理想,切除肿瘤时不需要接触病灶,但治疗效果对脂肪较厚的患者不佳。暴露肠系膜动静脉会增加手术难度,手术用时较久,造成出血量较多,影响及时排气PLK1 在肿瘤细胞内表达较高,抑制PLK1 水平可促使癌细胞凋亡;机体的凋亡抑制蛋白因此Livin、Xiap 可与Caspase 分子发生作用以减缓细胞凋亡;TK1 可将机体胸苷转变为1-磷酸胸苷酸,而癌细胞合成DNA 的必要前体为1-磷酸胸苷酸[10]。本研究结果显示,术后,观察组的PLK1、TK1、Livin、Xiap 表达水平均低于对照组,可见尾侧入路对肿瘤细胞的清除效果更优。但目前关于此类研究较少,具体机制尚未明确,具体结论还需日后进一步证实。本研究中两组淋巴结清扫数目、镇痛时间及住院时间对比无明显差异,提示尾侧入路式与中间入路在淋巴结清扫及对患者疼痛程度影响方面相似。这可能与本研究纳入及排除标准选择有关;此外,本研究属于回顾分析,所得资料可能与实际有所偏差,研究仍有局限,具体结论还需临床进行多中心、前瞻性研究加以证实。
综上所述,腹腔镜下尾侧入路根治术在右半结肠癌患者治疗中的应用效果良好,有助于淋巴结清除,促进术后恢复。
