胎儿游离DNA 无创产前检测次要结果在筛查Klinefelter综合征中的价值
2021-09-01陈丽媛徐晓昕谢建生
陈丽媛, 徐 咏, 王 辉, 徐晓昕, 谢建生
(南方医科大学附属深圳妇幼保健院医学遗传中心,广东 深圳 518000)
Klinefelter综合征(Klinefelter syndrome,KS)在新生男婴中的发病率为5.7/10 000,有80%~90%的患者染色体核型为47,XXY,有10%~20%为48,XXXY、49,XXXXY、48,XXYY或嵌合体(主要为46,XY/47,XXY)[1-2]。KS的特征性临床表型包括超出双亲的平均身高、无精症、性腺功能减退、神经发育异常及语言障碍等[3]。KS男婴出生后临床表型存在明显的异质性。流行病学调查结果显示,临床上仅有25%~40%的KS患者被确诊,其中只有10%是在儿童和青少年时期被确诊的,部分患者可能从未被诊断为KS[4]。KS胎儿表型相对正常,没有特异性的超声影像表现,导致产前诊断率很低,仅为10%~13%[5]。美国医学遗传和基因组学会指出,无创产前检测(non-invasive prenatal testing,NIPT)可用于性染色体非整倍体的筛查[6]。我国虽未将性染色体非整倍体检测纳入产前筛查,但大多机构会以NIPT附加报告的形式告知孕妇胎儿性染色体非整倍体异常结果,因此产前筛查发现的KS胎儿数逐渐增多。由于KS不属于严重的致死、致残或致愚性疾病,当产前筛查或诊断为KS胎儿时,不仅对临床遗传咨询提出了挑战,更让家庭的后续选择处于两难境地。本研究旨在探讨NIPT在KS筛查中的应用价值,以及筛查高风险病例的妊娠结局和影响父母决策的因素,从而为KS个体化遗传咨询提供参考。
1 材料和方法
1.1 研究对象
选取2013年3月—2018年12月南方医科大学附属深圳妇幼保健院行NIPT的孕妇50 760例。超声提示单胎妊娠,孕妇1年内无输血、器官移植、骨髓移植、免疫治疗等异体细胞输入史。本研究经南方医科大学附属深圳妇幼保健院伦理委员会批准[2019伦审第(135)号]。
1.2 方法
建议NIPT筛查KS高风险孕妇进行产前诊断,充分告知其胎儿预后,由夫妻双方遵循伦理原则自行决定是否继续妊娠。继续妊娠者,建议行常规产前检查,密切关注超声结果;对于拒绝行产前诊断的孕妇,建议产后行新生儿染色体核型分析。
1.2.1 NIPT 采集所有孕妇孕11+6周静脉血,进行DNA提取、末端处理、聚合酶链反应富集,建立DNA文库,扩增DNA。在BGISEQ500测序平台(华大基因科技有限公司)上完成测序。高通量测序检测胎儿患染色体非整倍体疾病的风险概率由专用的无创产前数据分析管理系统软件(华大基因科技有限公司,胎儿染色体非整倍体基因检测软件)基于二元假设的Z值判断标准进行统计分析。
1.2.2 产前诊断 在知情同意原则下对NIPT提示高风险的孕妇进行介入性产前诊断。孕周<14周的孕妇采用绒毛膜活检或羊膜腔穿刺术,孕周≥14周的孕妇采用羊膜腔穿刺术。产前诊断方法包括G显带核型分析及染色体微阵列分析[CytoScan 750K芯片(美国Affymetrix公司)]。
1.2.3 随访 对未在南方医科大学附属深圳妇幼保健院进行产前诊断的孕妇,通过电话随访其产前诊断结果,并核实检测机构的遗传学检测报告。在深圳市妇幼保健管理系统查阅妊娠登记信息及新生儿登记信息,并电话随访所有研究对象的相关信息及新生儿出生后3个月的健康情况。
1.3 统计学方法
采用Excel 2007及SPSS 20.0软件进行统计分析。计数资料以例或率表示,组间比较采用χ2检验或Fisher精确检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 KS高风险孕妇NIPT高风险率及检测指征
N I P T 筛查K S 的高风险率为0.0 9%(44/50 760)。KS高风险孕妇行NIPT的指征主要是孕妇高龄(≥35岁)和低风险孕妇自行要求检查。见表1。
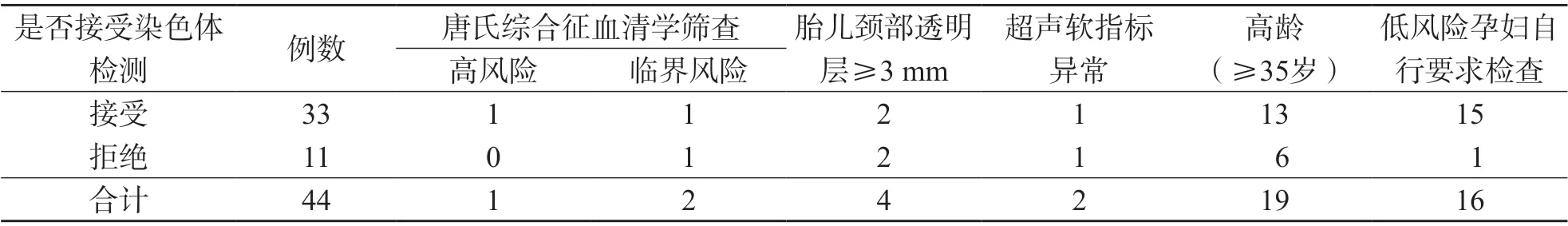
表1 KS高风险孕妇的NIPT指征 例
2.2 介入性产前诊断方案选择及其影响因素
经遗传咨询,有11例(25.00%)孕妇拒绝进一步行介入性产前诊断,有33例(75.00%)接受介入性产前诊断(均行羊膜腔穿刺取羊水样本)。NIPT孕周为12+0~22+6周的孕妇选择介入性产前诊断的比例(84.00%)高于孕周≥23周孕妇(28.57%)(P<0.05)。见表2。
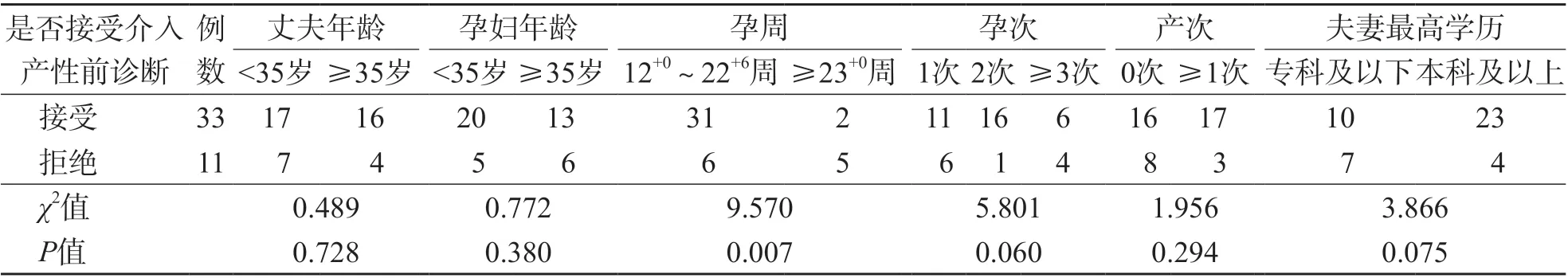
表2 影响NIPT筛查KS高风险孕妇是否接受介入性产前诊断的相关因素 例
2.3 介入性产前诊断结果
33例行介入性产前诊断的孕妇中,有29例(88.00%)介入性产前诊断结果与NIPT结果一致,其中28例为47,XXY、1例为48,XXXY/49,XXXXY嵌合体;有4例(12.00%)产前诊断结果与NIPT结果不一致;见图1。4例NIPT假阳性孕妇的产前诊断结果为:1例染色体核型未见异常(46,XY);1例Xp21.2(31 141 377-31 263 793)×2,大小为122 kb,为致病性拷贝数变异,包含DMD基因;1例18p11.23(7 414 377-8 447 161)×3,大小为1.033 Mb,为临床意义未明的拷贝数变异;1例Xp22.33 or Yp11.32(168 551-1 023 657 or 118 551-973 657)×3,大小为855 kb,为临床意义未明的拷贝数变异。
2.4 妊娠选择
对44例孕妇均成功完成随访。29例胎儿KS确诊孕妇中,有3例继续妊娠(超声均未提示异常),26例选择终止妊娠(其中1例超声提示胎儿颈项透明层为0.45 cm,1例提示胎儿颈项透明层为0.33 cm及鼻骨发育不良)。4例假阳性病例中,1例因其他染色体异常终止妊娠(染色体微阵列分析提示存在致病性拷贝数变异,含DMD基因);2例其他染色体异常,孕妇选择继续妊娠(染色体微阵列分析均提示为临床意义未明的拷贝数变异);1例染色体未见异常,但超声提示胎儿右侧重复肾合并上集合系统积水,孕妇选择继续妊娠。11例拒绝产前诊断的孕妇均选择继续妊娠,包括1例胎儿颈项透明层为0.40 cm和1例胎儿颈项透明层为0.34 cm的孕妇。见图1。
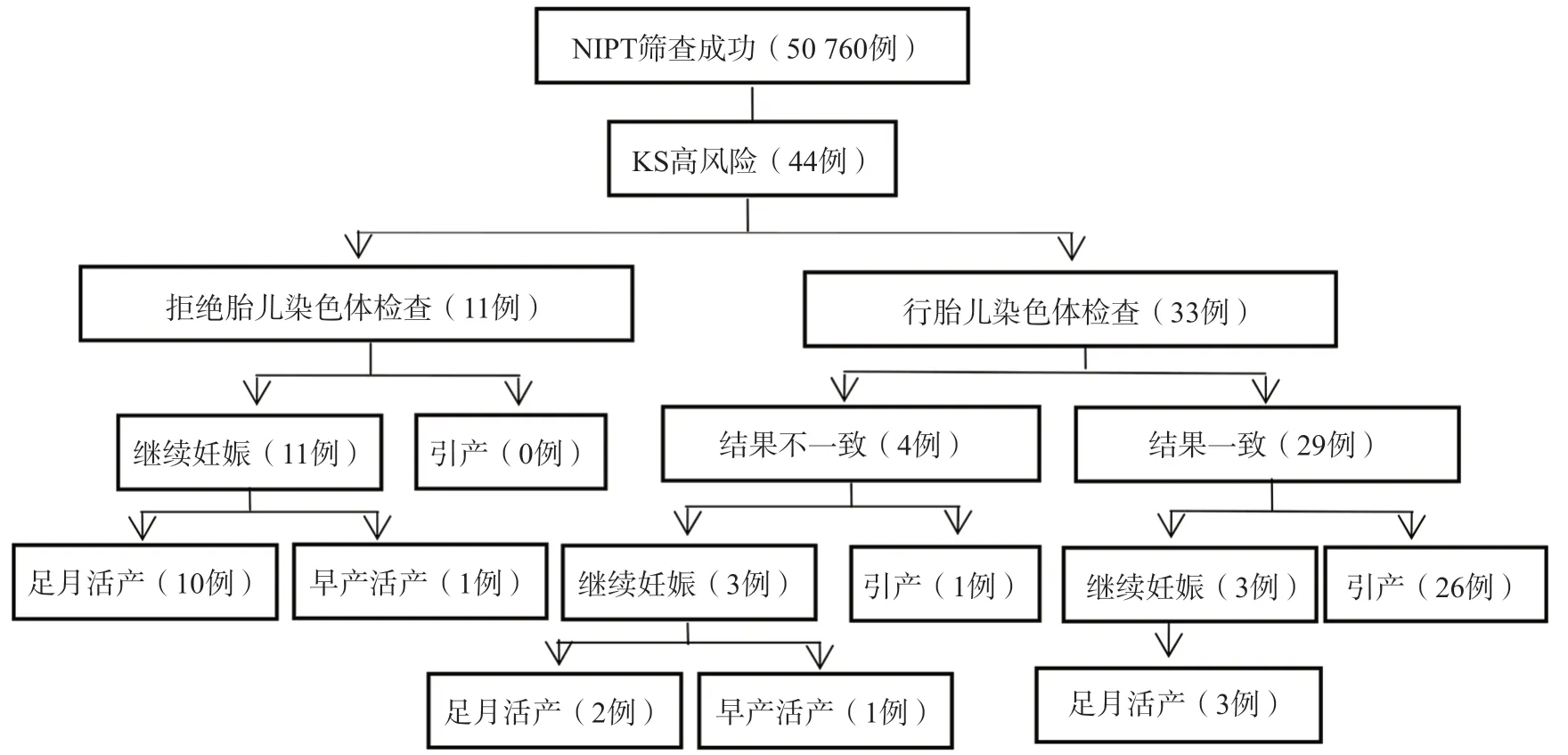
图1 NIPT筛查KS高风险孕妇的产前诊断、妊娠选择及随访结果
除产前诊断确诊的4例NIPT假阳性孕妇外,3个确诊KS并继续妊娠的家庭及11个拒绝产前诊断的家庭均被认为是接受KS患儿。对于KS患儿的接受度,NIPT检测孕周≥23周的孕妇(71.43%)高于孕周为12+0~<22+6周的孕妇(27.00%)(P<0.05),孕次为1次的孕妇(53.33%)高于孕次为2次(12.50%)和≥3次的孕妇(44.44%)(P<0.05),产次为0次的孕妇(52.00%)高于产次≥1次的孕妇(15.79%)(P<0.05),专科及以下学历的家庭(57.14%)高于本科及以上学历的家庭(23.00%)(P<0.05),未进行胎儿染色体核型验证的孕妇(100.00%)高于确诊胎儿染色体核型异常的孕妇(10.34%)(P<0.05)。见表3。
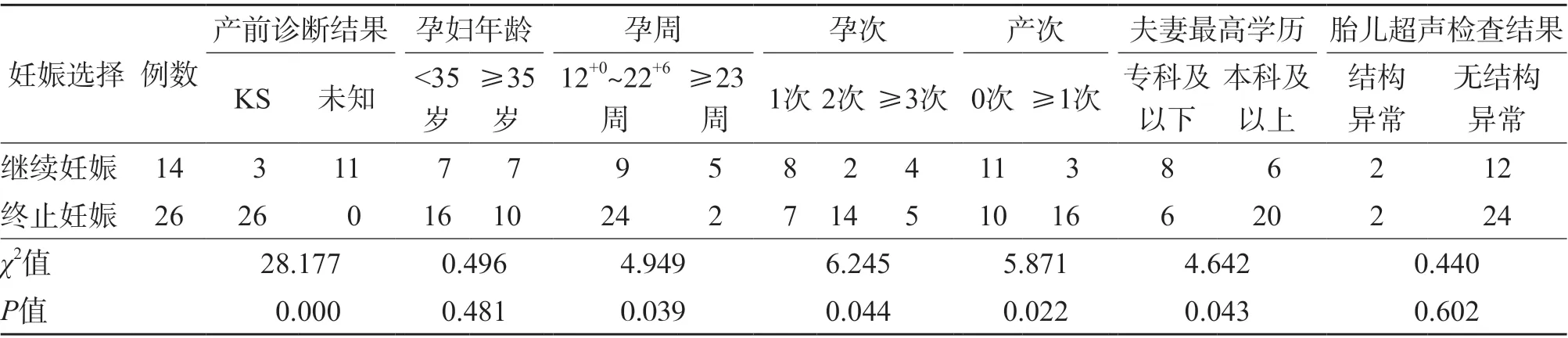
表3 影响NIPT筛查KS高风险孕妇家庭对KS患儿接受度的相关因素 例
2.5 新生儿随访结果
17例继续妊娠的孕妇均活产分娩。3例KS确诊胎儿均足月活产,其中2例出生后随访暂未发现异常、1例提示动脉导管未闭。3例NIPT假阳性孕妇中,2例胎儿携带临床意义未明拷贝数变异,其中1例足月活产、1例早产活产,出生后随访均暂未发现异常;1例染色体正常的胎儿足月活产,超声提示右侧重复肾并上集合系统积水。11例未行介入性产前诊断的孕妇中,有10例足月活产,1例早产活产;9例婴儿出生后随访暂未发现异常,1例婴儿双侧睾丸未降、睾丸和阴囊发育不全,1例动脉导管未闭。见图1。11例KS高风险孕妇及3例KS确诊孕妇分娩的新生儿均未行染色体核型检测,电话随访时再次建议婴儿行染色体检查,家属因常规体检未见明显异常而拒绝检查。
3 讨论
既往研究结果显示,NIPT筛查KS的高风险率为0.04%~0.12%[7-8],本研究为0.09%,与SUO等[8]的研究结果接近。有研究结果显示,NIPT筛查KS的阳性预测值为63.00%~85.00%[8-9],本研究为88.00%(29/33),与PETERSEN等[9]的研究结果接近。本研究在大样本量中证实了NIPT对KS的阳性预测能力较高,因此在目前尚无其他方法可用于产前筛查KS的情况下,可考虑使用NIPT。
NIPT检测的胎儿游离DNA片段来自胎盘绒毛外层凋亡的滋养层细胞,与胎儿成分并非完全一致,并且胎儿缺乏可提示KS的异常表型(如超声指标异常),所以NIPT 提示KS高风险胎儿需要通过产前诊断(核型分析)确诊。
本研究结果显示,KS高风险胎儿的产前诊断率为75.00%,与熊诗诣等[7]的研究结果基本一致。本研究中有11例KS高风险孕妇拒绝行产前诊断。孕妇是否接受产前诊断受多种因素影响,本研究结果显示,筛查时孕周<23周的孕妇更易接受产前诊断。因此,欲提高孕妇产前诊断的积极性,应尽可能在孕23周前行NIPT,为筛查高风险孕妇考虑是否接受介入性产前诊断留出充足的时间。
本研究结果显示,孕周小、多孕次、多产次孕妇及学历为本科及以上家庭对KS患儿的接受度较低,更倾向于选择终止妊娠。SO等[10]报道的KS妊娠终止率为48.00%,而本研究的妊娠终止率为90.00%,这可能与研究对象的文化背景等不同有关。
本研究剔除了3例产前诊断为假阳性的孕妇,在继续妊娠的14例KS高风险孕妇中未出现孕中期自然流产或胎儿死亡,因此推测KS可能不会增加孕中期流产率及胎儿死亡率,与文献报道[10]一致。因本研究3例出生缺陷患儿中有2例未做产前诊断,所以尚不能确定KS是否会增加新生儿的出生缺陷。
KS患儿的早期诊断可以为患儿的早期治疗提供机会,最大限度地改善患儿的预后[11-12]。本研究结果显示,11例拒绝行产前诊断的KS高风险孕妇分娩后均未对新生儿进行染色体检查,除2例新生儿存在结构发育异常外,其他KS高风险新生儿出生时均未见明显异常。虽然依据临床表现诊断染色体非整倍体异常是可行的,但KS患儿的早期表型可能正常,因此婴儿常规体格检查结果正常可能会让家长误认为婴儿是正常的,进而拒绝行进一步检查,延误出生后诊断。建议临床加大对此类患儿家长的宣教,让其加深对KS的认知,以免延误诊断和治疗。
综上所述,本研究基于大样本量人群获得的NIPT筛查KS的阳性预测值结果提示,NIPT筛查KS的准确性较高,可考虑将其作为筛查KS的首选方式,并纳入产前管理。
