骨水泥增强椎弓根钉内固定治疗Kümmell病
2021-08-31许庭珉张天宇陈小锋王艳华刘伟张殿英姜保国薛峰
许庭珉 张天宇 陈小锋 王艳华 刘伟 张殿英 姜保国 薛峰*
Kümmell病(Kümmell's disease,KD)又名椎体迟发性塌陷、椎体缺血性骨坏死,多发生于骨质疏松性椎体压缩性骨折的患者中,常表现为创伤后迟发性、进行性疼痛加重,后凸角度增加[1-2]。椎体真空裂隙(intravertebral vacuum cleft,IVC)是KD的典型影像学表现,而在骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fractures,OVCFs)中IVC的发生率为10%~48%[3-4]。相对于新鲜的骨质疏松性椎体压缩性骨折来说,KD则更为复杂,表现为椎体骨折后迟发性的组织学改变和椎体形态学、动力学改变。椎体成形术治疗后容易出现椎体再塌陷[5]。研究显示,椎体成形术患者中IVC后凸角度进展要大于非IVC患者[6],KD患者椎体成型术后再塌陷相对非KD患者显著升高[7]。有研究指出,单纯的椎弓根钉内固定治疗方案较易引起螺钉松动脱出导致内固定失败等并发症[8-9]。使用骨水泥增强椎弓根钉内固定治疗严重骨质疏松的椎体压缩性骨折已经取得了令人满意的结果[10]。对于Kümmell病患者,采用骨水泥增强椎弓根钉内固定的可以成为选择的手术方式之一。
本研究回顾性研究了25例应用骨水泥增强椎弓根钉内固定治疗的KD患者,旨在研究该种手术方式治疗Kümmell病的有效性以及安全性。
1 资料与方法
1.1 一般资料
分析2017年1月至2019年6月北京大学人民医院创伤骨科25例应用骨水泥增强椎弓根钉内固定治疗Kümmell病的患者资料。其中,男10例,女15例,平均年龄72.28(48~89)岁。纳入标准:①既往创伤病史;②后凸角度(Cobb角)或疼痛呈进展趋势;③影像学提示椎体骨坏死或不愈合:X片的椎体真空裂隙,或CT的IVC表现或假关节形成,或MRI的T1低密度区,以及T2和抑脂像的高/低密度区。排除标准:①胸腰椎骨转移癌导致的病理性骨折;②术后出现随访丢失的患者;③脊柱后凸导致椎管狭窄压迫脊髓和马尾神经的患者。所有手术均由同一主任医师主刀完成。
1.2 手术方式及术后处理
全身麻醉后所有患者均取俯卧位,并将软垫置于受累节段腹侧使脊柱处于过伸位以便于椎体高度恢复。常规消毒铺巾后取椎体后正中切口入路,棘突两侧找到椎旁肌间隙,暴露关节突关节。选择病椎及其上下相邻两个椎体上关节突外侧缘与横突中线连线交点处为进钉点;在G型臂X光机透视下,双侧拧入多孔空心椎弓根钉,钉尾连接骨水泥推杆,向椎体内注入骨水泥,增加螺钉的把持力。安装连接棒,利用棒的弧度撑开恢复伤椎高度。使用同种异体松质骨植于关节突关节周围。冲洗切口后进行止血。逐层关闭伤口,酒精消毒后无菌敷料包扎伤口。在手术过程中不对病椎注射骨水泥行椎体成形术。
对于所有患者,笔者均在术后1周内鼓励患者腰部支具保护下地活动,支具持续保护1个月时间;出现术后疼痛可口服NSAIDs类药物对症治疗,术后常规口服抗骨质疏松药物3个月(口服碳酸钙600 mg/d,骨化三醇0.25 g/d)。
1.3 观察指标
手术时间、术中出血量、骨水泥体积、术中和术后骨水泥相关并发症(包括术中骨水泥椎旁渗漏、椎间盘渗漏、椎弓根渗漏、血管渗漏、椎管内渗漏、术后肺栓塞、手术切口相关并发症等)。
所有患者术前均行X线、CT平扫以及MRI,术后和随访期间均行受累椎体相关椎体的X光正侧位检查。根据患者的病情选择性地进行术后CT或MRI评估。用侧位X射线测量病椎后凸Cobb角和前后高度。用视觉模拟评分(visual analog scale,VAS)评估背痛。使用Oswestry残疾指数(Oswestry disability index,ODI)评估对患者日常生活的影响。术前、术后1周和末次随访时,使用VAS评分、ODI评分、骨折椎体前后高度、后凸Cobb角和神经功能测量来评估变化。
1.4 统计学方法
所有数据均采用SPSS 25.0软件分析处理。计量资料以Mean±SD表示,本研究中病椎前缘高度、VAS评分、ODI评分、Cobb角在术前、术后及末次随访之间的均数差值均不符合正态分布,故采用Wilcoxon符号秩和检验。<0.05为差异有统计学意义。
2 结果
在危险因素方面,入组的25例患者中有9例患者合并高血压病,6例患者合并2型糖尿病,19例患者合并骨质疏松,5例患者存在长期服用激素药物史,2例患者存在恶性肿瘤史。所有患者中Steel分型均在Ⅳ型以上,其中Ⅴ型1例;根据Li分期,Ⅱ型16例,Ⅲ型9例(见表1)。
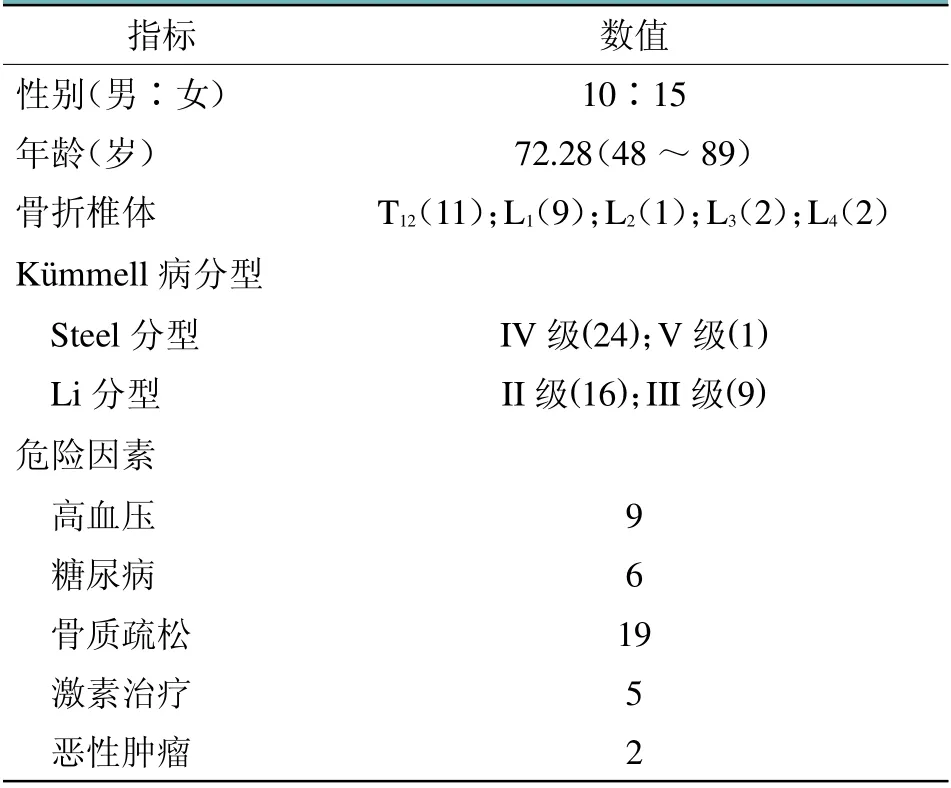
表1 患者信息及临床特点(n=25)
所有患者均顺利手术,平均手术时间(113.8±34.86)min(50~120 min),平均手术出血量(74.8±29.17)mL(20~120 mL),骨水泥平均体积(10.46±2.32)mL(7.0~13.5 mL)。笔者对每位患者进行术后随访,随访期为6~24个月,平均随访时间15.12个月。
如表2所示,VAS评分、ODI评分、病椎前缘高度和后凸Cobb角度显示术前和术后1周以及术前和末次随访值之间比较,差异有统计学意义(<0.05)。对术后1周和末次随访的变量检验,VAS评分无统计学意义(>0.05),而ODI评分、病椎前缘高度和Cobb角的差异具有统计学意义(<0.05)。

表2 术前、术后1周及末次随访的患者疼痛、功能及椎体前缘高度、Cobb角的统计数据
在25例入组患者中,未观察到严重的术中或术后并发症,如肾衰竭和心肺并发症,在末次随访过程中患者未见内固定松动、内固定物周围骨折以及相邻节段骨折。
典型病例:患者,男,82岁,T12/L1椎体压缩性骨折一年半,诊断为Kümmell病,行骨水泥增强椎弓根钉内固定手术(见图1、图2)。
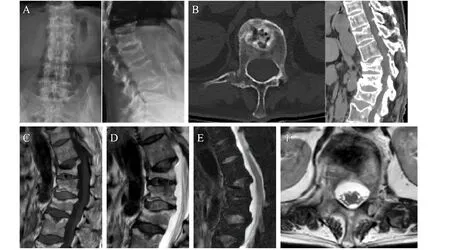
图1 A.腰椎正侧位;B.胸腰椎CT平扫T12椎体CT提示IVC征;C.MRI T1W;D.MRI T2W;E.MRI T2fs;F.MRI T2W T12横断面
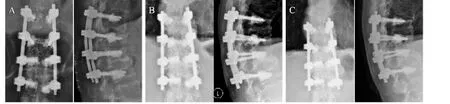
图2 患者术后X片提示良好内固定及脊柱后凸角度恢复良好:A.术后1周;B.术后3个月;C.末次随访
3 讨论
Kümmell病是一种罕见的脊柱疾病,主要发生在50岁以上的成年人,且主要发生在女性身上。尤其好发于胸腰段,T12椎体是最常见的累及椎体节段。患者通常有轻微创伤史,甚至没有创伤史,病因和病理尚不明确,目前,由Kümmell[11]提出的最早的缺血性骨坏死假说,部分学者在病椎的病理学角度[12]以及通过血管造影的影像学角度[13]得到了有效的证实,得到了大多数专家的认可。在本研究中,合并高血压、2型糖尿病患者分别占总体36%、24%,既往长期服用激素及免疫抑制药物患者占比20%,仅有2例患者否认合并上述疾病;合并这些疾病的患者常常伴有微血管的病变。在Matzaroglou等[14]的研究中将糖尿病、高脂血症及激素和免疫抑制剂的使用作为了缺血性椎体骨坏死的危险因素。目前Kümmell病的诊断标准仍不清晰,大多数研究将患者在影像学上有无IVC作为诊断和纳入标准,而基础研究显示IVC的出现其可能机制为椎体缺血坏死、假关节形成[15],且由于临床上常常难以发现患者的隐匿期,对于存在椎体上下终板的骨缺损的患者在进行IVC的研究时并未被判断为KD。2018年,由Huang等[16]提出KD的诊断标准,较好地结合了临床及影像学特点,并将病理学诊断作为确诊KD的金标准。
目前没有针对Kümmell病有效的标准治疗方法。非手术治疗据报导通常效果较差,并且存在延迟神经功能受损的风险[17]。大多数外科医生建议通过手术干预治疗Kümmell病,目前多种手术方式,包括经皮椎体后凸成形术(PKP)、经皮椎体成形术(PVP)以及椎体减压融合手术等。多个研究发现Kümmell病行椎体成形术后出现再塌陷,且后凸角度进展和再塌陷率均显著增加[5-7]。同样,笔者在临床工作中也发现了很多PVP/PKP术后椎体再塌陷、导致渐进性脊柱后凸畸形的病例,可能是由于椎体血供腹侧1/3的血供来自于一对节段性动脉所发出的前中央分支,所以创伤本身可能导致血管损伤[18],从而使得骨折愈合不良进一步塌陷。Li等[19]研究表明,对于伴有上终板损伤的椎体压缩骨折患者术后椎体高度丢失和后凸加重,可能与终板骨折引起的椎体生物力学变化有关。因此,我们需要一种能够有效恢复压缩椎体高度、减少后凸畸形的方法,同时还要避免终板损伤对于手术的影响,以实现对KD患者的有效治疗。骨水泥增强椎弓根钉内固定治疗严重骨质疏松的椎体压缩骨折取得了令人满意的结果[10,20],具有创伤小、有效恢复椎体前缘高度,有效改善椎体后凸畸形、避免脱钉、内固定失败、对老年患者友好等特点。所以,笔者需要对Kümmell病进行安全、有效和微创的手术治疗,但目前并没有研究调查过该种手术方法对Kümmell病的临床治疗效果。
然而,一些报道表明,椎体高度和脊柱后凸角度的改善在手术后随时间发展逐渐逆转,尤其是对于重度骨质疏松的患者有进一步发生后凸畸形的风险[21]。在本研究中,通过骨水泥增强椎弓根钉内固定治疗的方法主要目的是恢复椎体高度,改善患者症状,同时在一定程度上可以减少后凸畸形,而非严格要求对后凸畸形进行矫正。在本研究中,术后1周患者病椎前缘高度为(21.43±3.32)mm、Cobb角为(14.18±8.16)°,相比而言,末次随访时病椎前缘高度为(19.38±2.88)mm、Cobb角为(19.33±11.57)°,存在椎体高度丢失、后凸角度增加的情况,与术后1周比较差异有统计学意义(<0.05);说明运用骨水泥增强椎弓根钉治疗KD依旧无法避免术后远期出现后凸畸形及受累椎体高度降低的可能。在疼痛缓解和功能恢复方面,虽然末次随访VAS评分(3.52±0.65)分较术后1周(3.16±0.85)分增加,但差异无统计学意义;而对于ODI功能评分,末次随访时尽管存在病椎前缘高度丢失、后凸畸形增加,但ODI评分末次随访(28.36±13.56)分较术后1周(50.56±6.31)分降低且差异有统计学意义,即从术前到术后、从术后到末次随访,患者功能均有明显改善。对于脊柱角状后凸畸形严重导致椎管狭窄压迫脊髓和马尾神经的少数患者,在本研究中由于手术方式不同被排除入组,但对于这一类患者笔者进行了椎板切除减压并对后柱行Schwab I级Smith-Peterson楔形截骨手术,采用单节段的截骨方式达到减压同时矫正后凸畸形的目的。Smith-Peterson截骨切除关节突及关节囊可获得大约5°的后凸矫形,协同骨水泥增强椎弓根钉内固定达到更好的治疗效果。本研究中KD患者符合进行Smith-Peterson截骨患者较少,无法进行统计学分析,且手术方式不同,故排除此类患者入组,将来随病例积累可以进行更深入的研究。KD主要表现为疼痛和功能受限,而从疼痛和功能改善的层面出发,丢失的椎体高度和后凸角度并未对手术缓解疼痛的效果产生不良影响。更加远期的内固定并发症需要更长时间的随访及观察,笔者在将来的随访中会进一步跟踪这些患者的恢复情况。
本研究中使用骨水泥增强椎弓根钉内固定治疗的手术方法。笔者认为,其优点为:①与PVP/PKP不同,短棒钉固定方式增加了内固定的稳定性作用,避免了术后再塌陷的可能;②减少脊柱后凸畸形,缓解患者疼痛;③椎弓根钉松动和位移发生率下降,骨水泥增强后使得稳定性大大提高;④Wiltes入路或经皮椎弓根钉固定手术造成的创伤较低,并且能缩短手术时间、减少出血量。
本研究存在一定的局限性:首先,这是一项回顾性的单中心研究,无法保证无偏倚的随机化;其次,本研究样本量依旧小,且无长期随访,远期的临床结果和并发症依旧不明确,有待随访时间延长,进一步增加文章结论的说服力;同时,需要进行前瞻性随机对照研究,以便更好地评估骨水泥增强椎弓根钉内固定治疗Kümmell病的可行性和疗效。
综上所述,骨水泥增强椎弓根钉内固定技术是治疗Kümmell病的有效方法,用较短的手术时间、更微创的方式在短期临床上取得了满意的效果。
