PVP与PKP治疗无神经损害症状的老年人胸腰椎骨折不愈合疗效比较
2021-08-31徐用亿季峰王守国费昊东孙进
徐用亿 季峰*王守国 费昊东 孙进
随着人口老龄化问题的不断加剧,老年人椎体骨质疏松性骨折相关问题也随之凸显,其中包括老年人胸腰椎骨折不愈合发病率呈增加趋势[1-2],而其诊断与治疗有别于新鲜的骨质疏松性椎体骨折。目前,经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)治疗老年人胸腰椎骨折不愈报道较多,而经皮椎体成形术(percutaneous vertebroplasty,PVP)相关报道较少。为探讨PVP和PKP治疗无神经损害症状的老年人胸腰椎骨折不愈合的临床疗效,选取南京医科大学附属淮安第一医院2013年1月至2019年1月期间收治的38例单节段老年人胸腰椎骨折不愈合资料进行回顾性分析,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取南京医科大学附属淮安第一医院2013年1月至2019年1月期间治疗的38例单节段无神经损害症状的老年人胸腰椎骨折不愈合患者,即Kümmell's病一期和二期患者。年龄为68~92岁,平均(77.6±7.2)岁。其中,男16例,女22例,分为PVP组(n=21)和PKP组(n=17)。两组患者术前一般资料比较差异无统计学意义,具有可比性(>0.05,见表1)。本研究经医院伦理委员会批准(YX-2020-167-01),所有患者均自愿签署知情同意书。
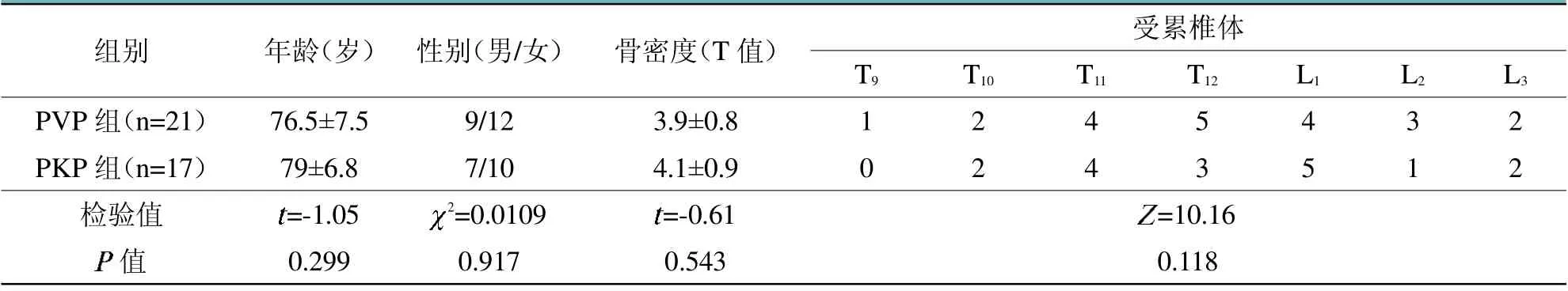
表1 PVP组和PKP组患者术前一般资料比较
1.2 纳入及排除标准
纳入标准:①年龄>65岁;②持续腰背部疼痛(翻身、起床、活动时疼痛或疼痛加重)超过2个月;③单个椎体受累;④CT楔形变椎体内低密度裂隙;⑤MRI:T2相楔形变椎体内界限清晰的、不规则的、均一性高信号征;⑥无明显脊髓神经损伤症状。排除标准:①多椎体受累;②椎体新鲜骨折;③椎体骨折伴神经损害症状;④椎体肿瘤。
1.3 手术方法
所有患者均在术前给予胸腰椎正侧位X射线、CT、MRI和双能X线骨密度检查。术前对患者实施心肺功能检查。取俯卧位、局麻,将腹部悬空,调整手术床使脊柱胸腰段呈过伸位。手术均在C臂X线监视下进行。PVP组采用单侧经椎弓根穿刺[3-4],将穿刺针穿过椎体骨折不愈合硬化带并进入裂隙内,并对针尖的位置和深度进行监视,沿穿刺针方向置入工作套管,经套管向椎体内缓慢注入拔丝期骨水泥,透视下骨水泥充分填充椎体裂隙和接近椎体后壁,停止注射。待骨水泥稍微固化,将导管拔出。术后1 d给予患者X线复查、支具保护下下床活动。PKP组也采用单侧穿刺,方法与PVP组相同,拔出穿刺针芯沿着工作套管,放入可扩张球囊至椎体接近前缘处,缓慢向球囊内注入造影剂进行扩张,控制球囊压力在40~80 psi(1 psi=6 894.76 Pa),压力过大容易将椎体撑破,造成骨水泥渗漏,然后将球囊取出,经工作套管注入拔丝期骨水泥。骨水泥注入量一般为3~9 mL。穿刺系统由创生医疗公司提供,骨水泥由意大利Mendec Spine提供。术后常规积极抗骨质疏松治疗。
1.4 评价指标
记录并比较两组患者的年龄、性别、骨密度、受累椎体、骨水泥注入量、手术时间、住院费用等。采用视觉模拟量表(visual analogue scale,VAS)和Oswestry功能障碍指数(Oswestry disability index,ODI)评估患者腰背部疼痛和功能。影像评价指标及并发症:术前、术后末次随访时的X线片上受累椎体的前缘高度、椎体中线高度、受累椎体后凸角;局部感染、神经损害、骨水泥反应、骨水泥渗漏等相关并发症。
1.5 统计学方法
本次研究数据均采用SAS 8.0软件进行处理和分析。计量资料采用均数±标准差表示,采用 检验;计数资料采用百分比表示,采用卡方检验。<0.05为差异具有统计学意义。
2 结果
PVP组和PKP组的手术时间以及住院费用比较,差异有统计学意义(<0.05);两组骨水泥注入量比较差异无统计学意义(>0.05);两组均有骨水泥渗漏发生,共有10例,但患者均无明显不适症状,PVP和PKP组骨水泥渗漏率分别是28.57%和23.53%,组间比较差异无统计学意义(>0.05),见表2。
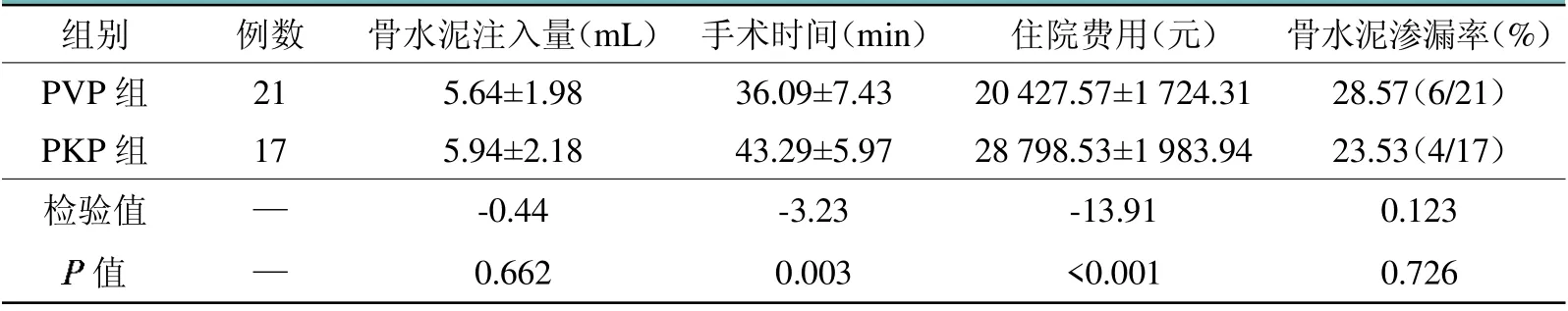
表2 PVP组和PKP组患者骨水泥注入量、手术时间、住院费用及骨水泥渗漏率比较
38例患者均获得12~18个月随访,两组各自腰背痛VAS评分、ODI评分、椎体前缘高度、椎体中线高度以及受累椎体后凸角的术前与术后末次随访时比较,差异有统计学意义(<0.05);末次随访时两组之间的VAS评分、ODI评分、椎体前缘高度、椎体中线高度、受累椎体后凸角以及骨水泥渗漏率比较,差异无统计学意义(>0.05)。具体数据见表3、表4。无伤口感染、骨水泥中毒反应、肺栓塞等并发症发生。
表3 PVP组和PKP组腰背痛VAS评分及ODI评分比较(±s,分)
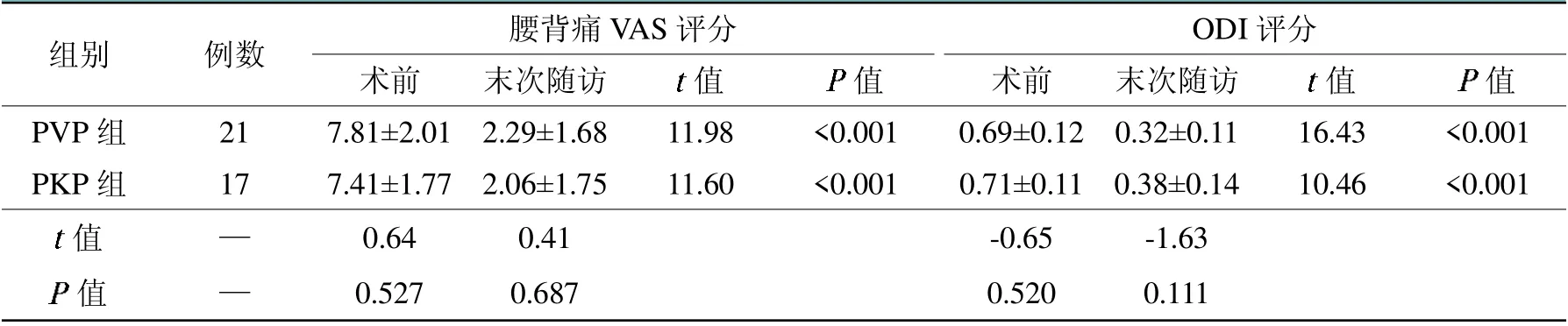
表3 PVP组和PKP组腰背痛VAS评分及ODI评分比较(±s,分)
组别 例数 腰背痛VAS评分术前末次随访 末次随访值images/BZ_79_1361_972_1385_997.png值ODI评分术前值images/BZ_79_2082_972_2106_997.png值PVP组 21 7.81±2.01 2.29±1.68 11.98 <0.001 0.69±0.12 0.32±0.11 16.43 <0.001 PKP组 17 7.41±1.77 2.06±1.75 11.60 <0.001 0.71±0.11 0.38±0.14 10.46 <0.001值0.64 0.41 -0.65 -1.63images/BZ_79_475_1214_499_1239.png值——0.527 0.687 0.520 0.111
表4 PVP组和PKP组腰痛椎体前缘高度、椎体中线高度及受累椎体后凸角评分比较(±s)
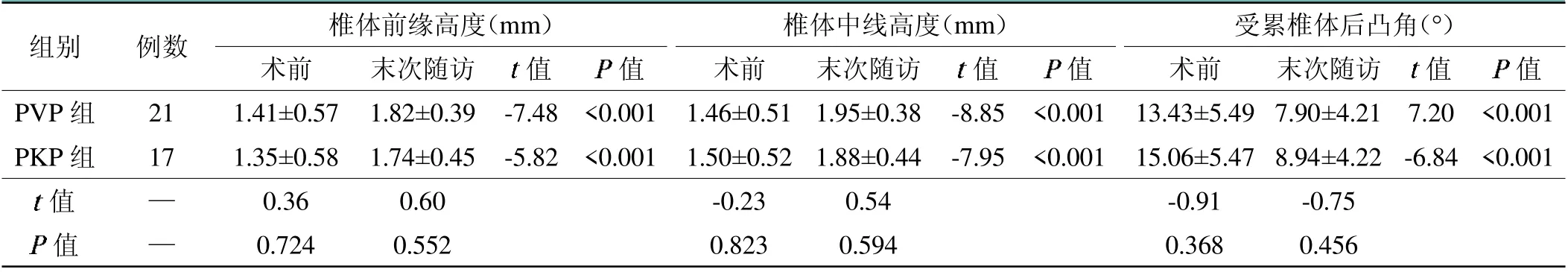
表4 PVP组和PKP组腰痛椎体前缘高度、椎体中线高度及受累椎体后凸角评分比较(±s)
组别 例数 椎体前缘高度(mm) 椎体中线高度(mm) 受累椎体后凸角(°)术前 术前 术前末次随访 末次随访 末次随访值images/BZ_79_1060_1409_1084_1434.png值值images/BZ_79_1662_1409_1686_1434.png值值images/BZ_79_2264_1409_2288_1434.png值PVP组 21 1.41±0.57 1.82±0.39 -7.48 <0.001 1.46±0.51 1.95±0.38 -8.85 <0.001 13.43±5.49 7.90±4.21 7.20 <0.001 PKP组 17 1.35±0.58 1.74±0.45 -5.82 <0.001 1.50±0.52 1.88±0.44 -7.95 <0.001 15.06±5.47 8.94±4.22 -6.84 <0.001值—0.36 0.60 -0.23 0.54 -0.91-0.75images/BZ_79_301_1646_325_1671.png值 —0.724 0.552 0.823 0.594 0.368 0.456
典型病例:患者,男,83岁。腰部疼痛3个月,L1椎体骨折不愈合,采用PVP术式治疗(见图1)。
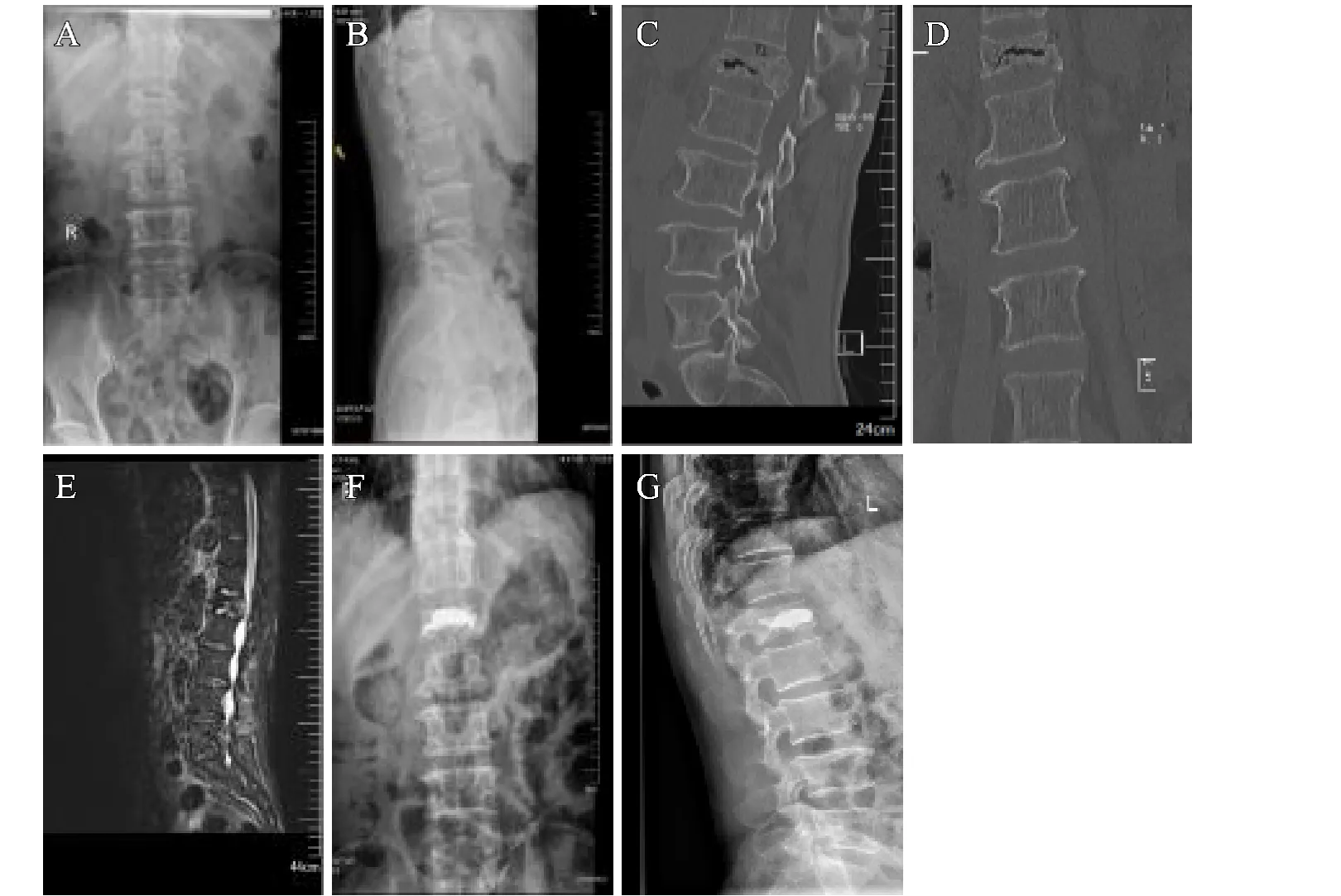
图1 A、B.术前X线片示L1椎体压缩性改变和椎体内裂隙;C、D.CT矢状位和冠状位可见明显“真空裂隙征”;E.MRI抑脂像显示:“真空裂隙征”实为表现高信号的积液征;F、G.经右侧单侧椎弓根穿刺PVP术,术后椎体前方高度增加3 mm、椎体后凸角减少8°
3 讨论
老年人胸腰椎骨折不愈合也称为Kümmell's病、创伤后迟发性椎体骨坏死、迟发性椎体塌陷、椎体真空裂隙征等[5-6],早期报道较为少见,但随着人口老龄化加剧和影像诊断技术的进步,其发病率明显升高[2,7]。胸腰椎骨折不愈合多发生于高龄患者,本研究中患者的平均年龄(77.6±7.2)岁。本病发病机制复杂,目前认为与椎体缺血性坏死、生物力学改变、微骨折修复过程受阻、骨质疏松等多种因素有关[7]。本研究中所有患者都患有严重的骨质疏松症。不愈合椎体出现相应椎节不稳导致腰背部疼痛,尤其是体位改变时疼痛更明显。老年人胸腰椎骨折不愈合的局部稳定性较新鲜压缩性骨折更差,是持续存在的疼痛主要因素[8]。CT上可见楔形变椎体内低密度或者“真空样”裂隙;MRI在T2相上表现为界限清晰的、外形不规则、均一性高信号椎体内积液特征[9],矢状面上可呈现近三角形或条索状,高信号的黑边为骨折不愈合的硬化带,均一性高信号为骨折不愈合的浆液性渗物。老年人胸腰椎骨折不愈合治疗目标是稳定病变椎体并缓解疼痛[7],然而对于高龄患者椎体骨折不愈合的自行骨性愈合能力非常差,常需要手术干预治疗[2]。临床上对于合并有脊髓神经损伤症状的老年人胸腰椎骨折不愈合通常选择开放性手术[10],而对于无神经症状患者向椎体内注入骨水泥治疗取得不错的疗效[11-12],但是选择PVP还是PKP目前仍有一定争议[2,7]。
PVP相比于PKP主要区别在于后者多一步扩张球囊撑开复位的步骤,但是本研究中发现通过过伸体位也能够使Kümmell's病的椎体得到部分复位[13]。笔者在治疗老年人胸腰椎骨折不愈合的研究中,体会到这两种术式在穿刺过程中首先要准确定位,精确穿刺到椎体裂隙内[7],通过术中透视确认,另外还可以参考穿刺套管内有无少量淡黄色澄清液体流出,判断穿刺部位是否准确。笔者有部分病例在穿刺过程中出现黄色浆液性液体从穿刺套管尾部流出的现象。其次是注入椎体内的骨水泥填充一定要充分[12],因为椎体的稳定是通过骨水泥与骨界面的咬合实现的,而病椎椎体内有腔隙的存在使得骨水泥注入量普遍较多,本研究中每个椎体注入量在3~9 mL,根据椎体裂隙大小、术中透视确认充分填充即可。一旦骨水泥填充量偏少,容易导致骨水泥与椎体硬化界面不能充分咬合,病椎无法获得即刻稳定,甚至术后出现移动的骨水泥小体,导致术后椎体稳定性差,因而疼痛症状可能无法完全缓解。所以常常继续向穿刺通道内少量注射骨水泥以增大骨和骨水泥咬合面积,进一步提高稳定性。本研究中所有患者行术中透视确认椎体裂隙均被密度相对均一、界限相对清晰的骨水泥充分填充。在保证骨水泥充分填充的情况下,PVP组和PKP组椎体内注入的骨水泥量无明显差别(>0.05),这与Chang等[14]及Zhang等[13]的报道结果类似。术中两组都有骨水泥渗漏发生,但是无明显不适症状发生。虽然两组骨水泥渗漏率无明显差别,笔者仍建议PKP治疗时球囊压力控制在80 psi以下,缓慢、适度扩张即可[7],防止扩张压力过大、速度过快,造成椎体骨折不愈合周围硬化带的骨折和椎体前方软组织撕裂,导致骨水泥渗漏;杨惠林等[7]采用序贯方法注入骨水泥以防止骨水泥从裂隙前缘渗漏,笔者在透视监控下于骨水泥拔丝期一次性缓慢注入椎体裂隙内,也没有明显出现广泛渗漏,但是裂隙前方可出现膨隆样改变,笔者认为与前方完整的前纵韧带和“骨不连”周围纤维增生性软组织阻挡有关。
PVP组和PKP组治疗术后腰背部疼痛VAS评分和ODI评分较术前明显减少,腰背部疼痛获得了明显缓解,生活质量得到改善。而两组之间的术前、术后的VAS评分、ODI评分无明显差别(>0.05),说明PVP和PKP在改善患者腰背部疼痛症状方面都可以取得令人满意的临床疗效[13-14],且两组疗效没有明显差别。PVP较PKP手术时间短,对于全身情况较差的患者,选择PVP来说可能更容易被患者及其家属接受。PVP组和PKP组术后椎体前缘高度、椎体中线高度都较术前改善(<0.05),但是术后椎体高度两组之间无明显差别(>0.05),说明两者都可以一定程度上恢复部分椎体高度[15-16];且两者不存在优劣,这一点本研究结果与文献报道[2,17]的PKP在复位程度方面要好于PVP的结果存在不同。PVP组和PKP组术后椎体后凸角都较术前减小(<0.05),说明两种术式能够起到改善椎体后凸作用。PVP组住院费用(20 427.57±1 724.31)元低于PKP组住院费用(28 798.53±1 983.94)元(<0.05),很显然经皮椎体成术形较经皮椎体后凸成形术更经济。
综上所述,对于无神经损害症状的老年人胸腰椎骨折不愈合,采用PVP和PKP治疗都能够取得令人满意的临床疗效,但PVP可以有效缩短手术时间和减少住院费用,值得临床应用推广。
