心房颤动快速心室率致埋藏式心脏转复除颤器反复不恰当放电及处理一例
2021-08-31肖冰王帅杨秀春刘凡鲁静朝
肖冰 王帅 杨秀春 刘凡 鲁静朝
患者女性,75 岁,因“晨起活动后自感多次电击感”入院。1年前因“心室颤动(VF)、心房颤动(简称房颤)伴6 s长间歇”植入SJM Fortify DR CD2231-40双腔埋藏式心脏转复除颤器(ICD),除颤导线使用7122。术中测试参数(分析仪5318):起搏阈值为心房1.0 V,心室0.8 V。P波高度为5 m V,R 波高度为20 m V,心房起搏电极阻抗为620Ω,心室起搏电极阻抗为640Ω,高压阻抗为71Ω。术后1年患者诉心悸症状发作频繁,多次就诊于门诊,行心电图示房颤伴快速心室率,心室率170~190次/分,给予β受体阻滞剂、胺碘酮等抗心律失常药物治疗效果不理想。既往高脂血症病史11年,亚临床型甲状腺功能减退症病史2 个月。超声心动图示左房内径(LAD):35 mm,右室内径(RVD):19 mm,左室舒张末内径(LVEDD):45 mm,室间隔厚度(IVS):10 mm,左室后壁(LVPW):10 mm,左室射血分数(LVEF):0.60,二尖瓣中度关闭不全,三尖瓣轻中度关闭不全,主动脉瓣轻中度关闭不全。血常规、肝肾功能、电解质、心肌酶、肌钙蛋白、血浆脑钠素均正常。甲状腺功能正常。
患者就诊当天ICD 共记录3 次室性心动过速(VT)事件,发放3次电击治疗和9次抗心动过速起搏(ATP)治疗。典型腔内电图:房颤伴快速心室率,心室率超过VT 识别频率,触发ICD 发放抗心动过速起搏治疗(3阵Burst刺激)后窦性心律不能维持,ICD 发放20J的低能量电转复后房颤转复为窦性心律(图1)。
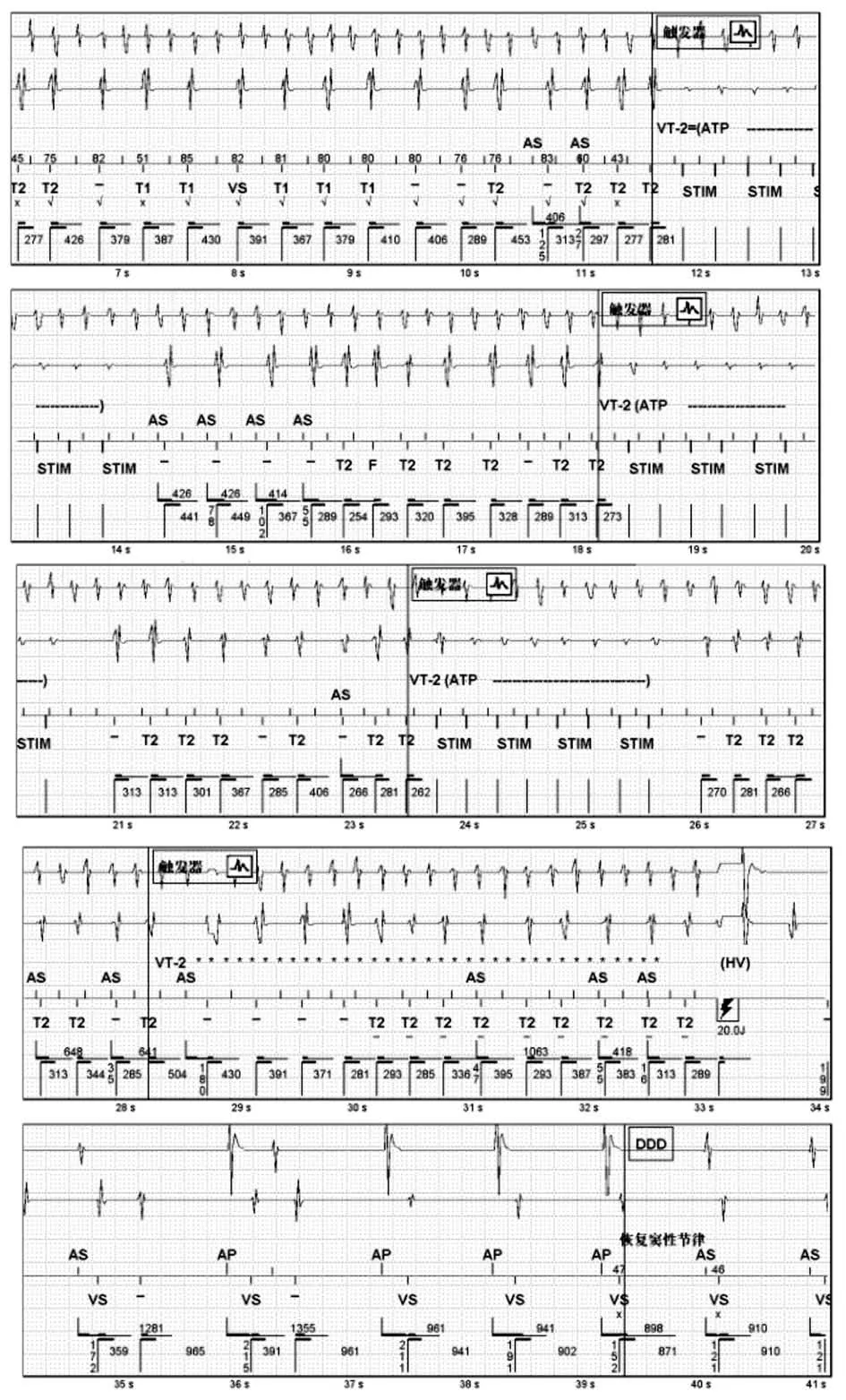
图1 程控仪调出的ICD 腔内电图将房颤伴快速心室率误识别为VT,并触发3次抗心动过速起搏治疗及1次电击治疗
患者入院后给予盐酸胺碘酮后约7 h后转复窦性心律,并调整ICD 识别和治疗方案。根据患者的心律失常特点重新设置了VT 和VF的识别区间,频率设置VT1、VT2、VF三区由之前的150 bpm(monitor only)、190bpm(ATPx3、20 J、36 J、40 J)、230 bpm(ATPx1、36 J、36 J、40 J)调整为150 bpm(monitor only)、200 bpm(10 J、15 J、30 J、40 J)、230 bpm(ATPx1、36 J、36 J、40 J)。打开ICD 识别的频率稳定性标准,增加VT 识别间期数;减少心室后心房空白期;调整间期稳定性。同时给予盐酸胺碘酮及美托洛尔足量口服。经过以上药物和ICD 治疗的调整后,未再发生上述误识别和误治疗。在之后的2 周随访期中,患者虽仍有阵发性房颤,但未再发生ICD 不恰当放电事件,但是快速心室率房颤已经严重影响患者生活质量。考虑到将VT2区调整为200 bpm 有可能导致室性心律漏诊,且患者高龄、心脏已有结构性变化,房颤射频消融治疗复发率高,而房室结消融手术时间短,大多数在60 min内完成,对于老年人容易耐受,避免大剂量应用抗心律失常药的负性变力作用,在与患者充分沟通后决定行房室结消融治疗。常规消毒铺巾,1%盐酸利多卡因局麻后穿刺右股静脉,置入8F鞘管,自8F鞘管送入桔把冷盐水导管于CARTO3引导下右房建壳,于房室结区大A 大H 大V 处放电非盐水功率模式(30 W),放电6 s出现三度房室传导阻滞,有效放电30 s。术后随访1年患者未再诉不适。
讨论 本例由于VF、阵发性房颤伴长间歇植入双腔ICD 是很好的适应证,ICD 判定VT/VF大多是以心率为主要标准。房颤伴快速心室率是引起ICD 不恰当放电最常见的原因[1-2],减少ICD 不恰当放电的治疗策略有程控识别参数、药物和射频导管消融术[1,3-4]。为增加ICD 对VT/VF的特异性,目前所有的ICD 均有室上性心动过速鉴别的增强参数,突发性识别窦性心动过速,稳定性鉴别房颤,形态标准则比较感知的QRS波形与正常时QRS波形。本例患者通过程控ICD 参数、药物调整减少了房颤伴快速心室率引发的放电,但频繁发作的房颤严重影响了患者的生活质量且使患者极度焦虑,抗心律失常药物治疗房颤效果不理想,且胺碘酮可能使VT 频率低于VT 识别界限,VT2标准设置的调整可能也会引起对VT/VF 的识别敏感性下降。因此导管射频消融术成为了选择之一[1],房室结消融能有效地消除ICD 不恰当的放电和治疗难治性的房颤[4]。患者高龄、心脏结构性改变,房颤射频消融复发率高,而房室结消融联合ICD 治疗可带来的主要益处包括:①缓解快速心律失常给患者带来的不适症状;②避免抗心律失常药的负性变力作用;③房室结消融手术时间短,老年易耐受;④避免VT/VF 识别区间频率设置降低引起的VT/VF识别敏感性下降;⑤避免抗心律失常药引起的VT/VF 识别界限降低。但此治疗策略也存在潜在的不足:①造成永久性房室传导阻滞,丧失新的治疗方法的机会;②起搏器依赖,丧失房室顺序收缩;③仍需要长期抗凝。
