对比分析神经内科重症患者肠内营养与肠外营养的护理效果
2021-08-09田晋梅员丽娜
田晋梅 员丽娜
摘 要:目的 对比分析神经内科重症患者肠内营养与肠外营养的护理效果。方法 从2019年4月~2020年4月中国人民解放军联勤保障部队第985医院收治神经内科重症患者中选取92例,按营养护理方案不同,分成肠内组(肠内营养支持)与肠外组(肠外营养支持),每组46例。观察与比较两组患者护理前后营养状态相关指标变化与不良反应发生情况。结果 护理前,两组患者各营养指标比较,差异无统计学意义(P>0.05);护理后,肠内组PAB、AIb、TF、ALT、TP、GLU均优于肠外组(P<0.05),不良反应发生率低于肠外组(P<0.05)。结论 在神经内科重症患者营养护理中,肠内营养支持的护理效果明显高于肠外营养支持,能够有效改善患者营养状况,减少不良反应发生率。
关键词:神经内科;肠内营养;肠外营养;重症患者
中图分类号:R473.5 文献标识码:A 文章编号:1009-8011(2021)-2-0103-03
神经内科重症患者由于病情重、发病急、代谢速度快、免疫力低,在治疗过程中需要为其提供营养支持,以满足机体需求,提高患者对疾病及其并发症预防与控制能力[1]。肠内营养支持与肠外营养支持是临床较为常见的两种营养支持方法,由于营养支持形式不同,其所具有的临床效果也不同[2]。这就需要工作人员对根据神经内科重症患者特征具有全面了解,明确肠内营养与肠外营养所具有的护理效果,便于营养护理方案的科学选用。本次研究主要对神经内科重症患者肠内营养与肠外营养的护理效果进行了探究,报道如下。
1 资料及方法
1.1 一般资料
从2019年4月~2020年4月中国人民解放军联勤保障部队第985医院收治神经内科重症患者中选取92例,按照营养护理方案不同,进行分组(肠外组与肠内组)研究。研究通过中国人民解放军联勤保障部队第985医院伦理委员会批准。肠外组46例,男性22例,女性24例;年龄24~72岁,平均(56.73±4.61)岁;体质量指数13~24kg/m2,平均(16.42±1.37)kg/m2。肠内组46例,男性23例,女性23例;年龄22~75岁,平均(56.78±4.73)岁,体质量指数13~24kg/m2,平均(16.41±1.35)kg/m2。两组患者一般资料比较差异无统计学意义(P>0.05)。1.2 纳入及排除标准
纳入标准:①需进行营养支持患者;②临床资料齐整患者;③签署知情同意书患者。
排除标准:①中途退出研究患者;②对肠内营养支持或肠外营养支持耐受性差患者。
1.3 方法
治疗前对所有患者进行营养状态评估,了解患者实际情况,制定针对性肠内或肠外营养支持方案。
肠外组在患者发病42h之内,为其提供肠外营养支持,即严格遵循无菌操作原则,经患者锁骨下静脉或颈内静脉注入由维生素、氨基酸、微量元素、脂肪乳剂等构成的全营养混合液,根据患者实际情况,利用输液泵控制静脉注入速度,初始少剂量,随后适度增加。
腸内组在患者发病42h之内,为其提供肠内营养支持,即严格遵循无菌操作原则,抬高床头30°,经患者鼻胃管或鼻肠管注入由华瑞制药有限公司生产的瑞能(包含蛋白质、碳水化合物、膳食纤维、维生素、微量元素等多种成分),初始剂量300~500mL,泵速控制在20mL/h,随后适当增加计量,每次增加量控制在200~500mL之间,泵速控制40~60mL/h,具体根据患者耐受性确定。
1.4 观察指标
①营养指标变化情况:基于研究对象护理前后生化检查[3],获取前清蛋白(PAB)、血清白蛋白(AIb)、血清转铁蛋白(TF)、谷丙转氨酶(ALT)、血清总蛋白(TP)、血糖(GLU)等营养状态评估相关指标。 ②不良反应发生情况:在研究对象治疗与护理期间,观察与记录患者腹泻、腹痛、便秘、感染等不良反应发生情况,不良反应发生率=发生例数/总例数×100%。
1.5 统计学处理
研究数据利用SPSS20.0统计学软件处理,营养指标等计量资料用(x±s)表示,指标水平服从正态分布,比较用t检验;不良反应发生率等计数资料用[n(%)]表示,组间比较行χ2检验;用P<0.05表示差异具有统计学意义。
2 结果
2.1 营养指标变化情况
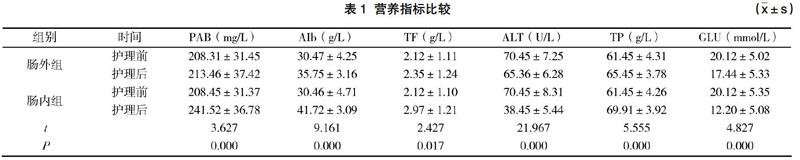
护理前,所有研究对象营养指标比较差异无统计学意义(P>0.05),具有可比性。护理后,营养指标均所有改善,但肠内组PAB、AIb、TF、ALT、TP、GLU等营养指标优于肠外组(P<0.05)。见表1。
2.2 不良反应发生情况
肠外组不良反应发生率为17.39%(8/46),包括2例腹痛、3例腹泻、2例便秘、1例感染;肠内组不良反应发生率为4.35%(2/46),包括1例腹泻,1例便秘,肠内组明显低于场外组(χ2=4.039,P=0.044)。
3 讨论
神经内科重症患者受疾病特征影响,在治疗过程中其机体多处于应激状态,存在内分泌功能失调、水电解质失衡、肠胃功能紊乱、神经功能紊乱等问题[4]。这使得神经内科重症患者具有较高的营养不良发生率,需要医护人员为其提供行之有效的营养护理支持,以改善神经内科重症患者营养状况,促进患者生命体征恢复,提升患者疾病治疗效果。
肠内营养支持与肠外营养支持是临床常用营养护理方法。肠内营养支持是在患者胃肠道功能允许情况下,通过鼻胃管、鼻肠管、空肠造口管等途径,进行肠内营养制剂(安素、瑞代、能全素等)一次性输注、间歇性重力滴注或连续输注,满足患者营养需求;肠外营养支持是在患者胃肠道功能不允许肠内营养支持的情况下,通过中心静脉插管、周围静脉插管等途径,进行肠外营养制剂供给,满足患者营养需求[5]。由于肠内营养支持与肠外营养支持护理形式不同,所以临床护理效果不可避免存在一定差异。在本次研究中,肠内组PAB、AIb、TF、ALT、TP、GLU等营养指标与不良反应发生率,与肠外组比较,差异均具有统计学意义(P<0.05)。这表明:在神经内科重症患者治疗过程中,肠内营养支持的实用性更强,其护理效果明显优于肠外营养支持。因此,在临床实践中,可根据患者实际情况,在神经内科重症患者胃肠道功能允许情况下,加强肠内营养支持的应用,并做好相应护理措施,对于部分无法进行肠内营养护理的患者,可通过静脉注射方式为患者补充营养,以满足患者营养需求,改善神经内科重症患者营养失衡问题。
参考文献
[1]林莉.对比分析神经内科重症患者肠内营养与肠外营养的护理效果[J].贵州医药,2020,44(02):327-328.
[2]刘芳,高岚,王宇娇,等.重症脑损伤患者肠内营养支持的护理实践与依据[J].中国护理管理,2017,17(09):1166-1171.
[3]刘春,陈洁,华平,等.不同营养支持方式治疗神经内科危重症患者的比较研究[J].神经损伤与功能重建,2018,13(11):587-588.
[4]李玉群,袁琛烨.神经内科重症患者肠内营养护理对策探讨[J].实用临床护理学电子杂志,2018,3(19):30-31.
[5]吴昌徽,程琼,张婷.神经危重症患者营养风险评分及营养评估研究[J].当代医学,2020,26(11):28-30.
