国内41例5-羟色胺综合征文献报告回顾性分析研究
2021-08-05尹长森汤其强
吴 军, 尹长森, 汤其强
5-羟色胺综合征又名血清素综合征(serotonin syndrome,SS),是指由药物或药物相互作用引起的5-羟色胺在体内蓄积,导致中枢和外周神经系统相关症状的一种药物反应综合征,Stembach在1991年对该综合征进行总结,并提出了相应的诊断标准,国外曾对该综合征多次总结研究,一项2009年-2013年美国退伍军人回顾性队列研究显示,暴露于5-羟色胺类药物的患者SS发病率为0.23%(总体0.07%)[1]。国内近年来亦有间断的病例报告,但缺乏系统的汇总研究分析。近年来临床上选择性5-羟色胺再摄取抑制剂(SSRI)、5-HT及NE再摄取抑制剂(SNRI)等抗焦虑抑郁药物在内的精神类药物应用明显增加,5-羟色胺综合征的发生风险增加,5-羟色胺综合征可导致严重不良后果,故提高临床医生尤其是综合医院的医生对该综合征的进一步认知是非常必要的。本文拟对国内报道的5-羟色胺综合征个案报告进行汇总分析,提炼发病特点,以期加深认识。
1 资料与方法
1.1 诊断标准 本文对5-羟色胺综合征的诊断参照Dunkly 2003年提出的诊断标准[2]:5 w内服用过5-HT能药物,出现以下任何一条症状:(1)震颤、反射亢进;(2)自发阵挛;(3)肌肉僵直,体温>38 ℃,眼震或诱导阵挛;(4)眼震、激惹或出汗;(5)诱导阵挛,易激惹或出汗。同时排除其他疾病原因引起的症状。
1.2 检索方法 以“5-羟色胺综合征”“血清素综合征”“serotonin syndrome”“SS”为题名检索中国期刊全文数据库(CNKI)、维普数据库和万方数据库,时间范围为建库以来至2019年10月份,由国内医疗单位发表,剔除不同数据库重复收录的,共检索出相关病案报告文献41篇,对照诊断标准,剔除临床资料不全或诊断难以成立的文献3篇,入选文献38篇,共计病例41 例,分别由任冬冬、叶指南、孟媛媛等作者报告发表[3,4]。对患者性别、年龄、原患疾病、合并疾病、怀疑药物、药物以外的诱发因素、5-羟色胺(5-HT)能药物种类、用药至SS发生时间、是否增量过程中发生、是否换药过程发生、合用的相关药物、SS症状表现、治疗措施、临床转归、转归时间等进行分类统计分析。其中SS症状又具体按有无前兆症状(恶心、乏力、坐立不安、腹泻等)、意识障碍、谵妄或激越、多汗大汗、震颤、肌强直或肌阵挛、发热、血压或心率升高8各方面进行分类统计。
2 结 果
2.1 一般情况 41例病例报道一般情况(见表1),患者平均年龄(48.6±20.7)岁。从用相关药物至症状出现的发病时间长短不一,最短1 h,最长的1例长达18 m,中位数为5 d。

表1 41例SS病例报道一般资料一览表
2.2 用药情况 41例患者中有10例(24.4%)有使用帕罗西汀(其中6例为联合用药),8例(19.5%)有使用氟西汀(其中6例为联合用药),7例(17.1%)有使用舍曲林(其中5例联合用药),6例(14.6%)有使用氯米帕明,5例(12.2%)使用曲唑酮(均为联合用药),4例有使用文拉法辛(其中2例为联合用药),3例(7.3%)使用阿米替林(均为联合用药),3例(7.3%)使用黛力新(均为联合用药),3例7.3%使用西酞普兰(2例为联合用药),2例(4.9%)使用利奈唑胺(1例联合用药),2例(4.9%)使用曲马多(1例联合用药),米氮平1例(联合用药),芬太尼贴剂1例。
5-HT能药物用药方面,1例患者应用3种5-HT能药物,17例患者应用两种5-HT能药物,21例患者仅应用一种5-HT能药物,2例患者应用的为非传统5-HT能药物(利奈唑胺和芬太尼)。
进一步分析,17例(41.5%)患者是在5-HT能药物增量过程中出现症状,12例(29.3%)患者是在增加5-HT能类药物过程中出现症状。26例(63.4%)患者存在一种可能影响5-HT能药物的合并用药,3例(7.3%)存在两种及以上的可能影响5-HT能药物的合并用药,最常见的相关合并用药是碳酸锂(6/30),其次为氯硝西泮(3/30)和阿普唑仑片(3/30),非典型抗精神病药物(氯氮平、奥氮平、喹硫平、舒必利等)共5例,苯二氮卓类7例,中药2例(大黄1例,疏肝解郁胶囊1例),其他可能药物包括羟考酮、丙戊酸钠、司来吉兰、普拉克索、异烟肼、氟康唑、甲状腺素片、胃复安片等。
2.3 症状表现特点 5-羟色胺综合征的表现呈现多样化的特点,本文对相关症状进行总结(见图1)。前兆症状指在5-羟色胺综合征诊断标准中的症状出现之前的一些相对较轻的先兆性症状,包括恶心、乏力、坐立不安或腹泻等,结果显示41.5%病例有先兆症状出现。
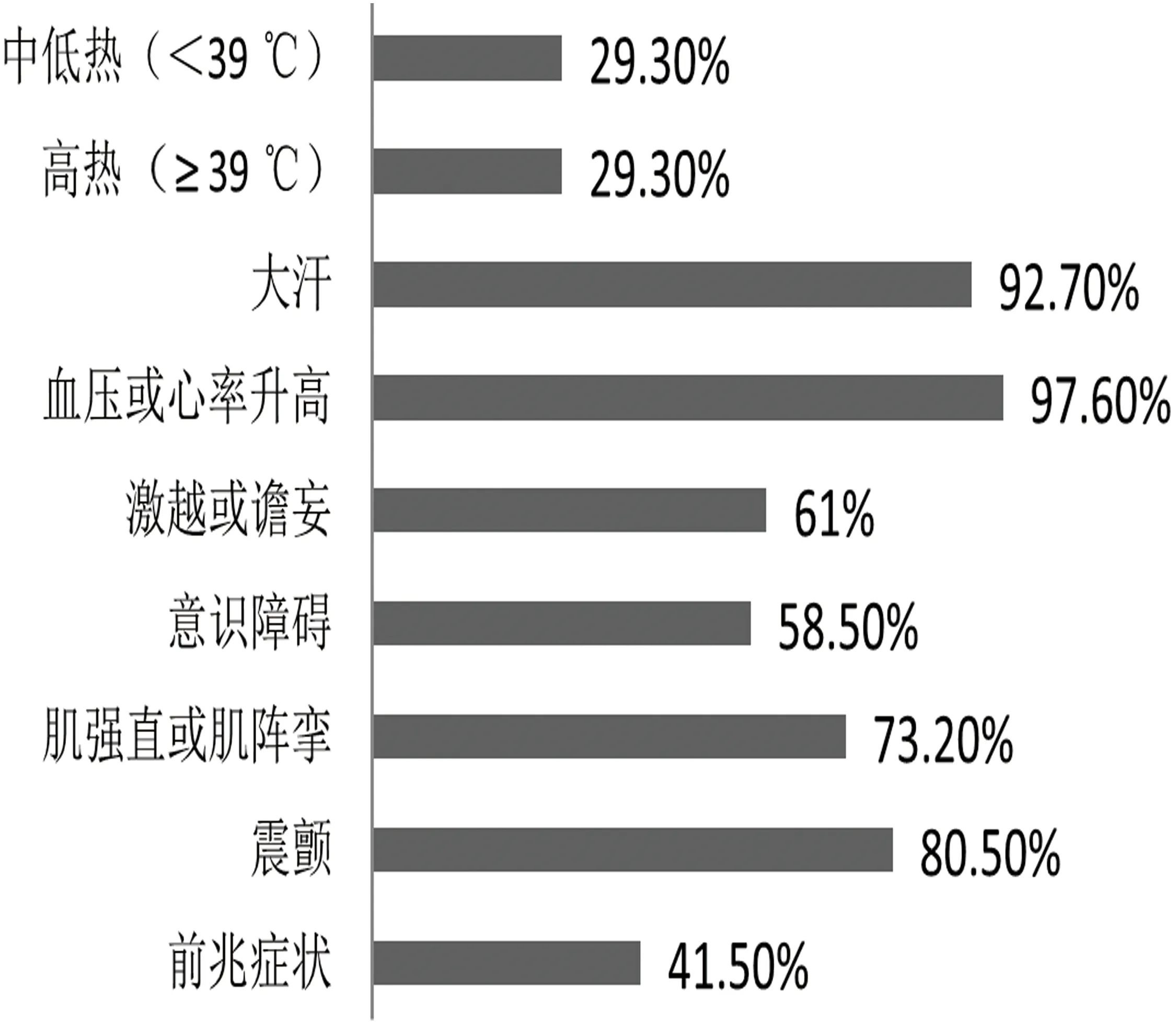
图1 41例患者SS相关症状发生率
值得注意的是3例发生了横纹肌损伤,2例患者发生快速房颤发作(1例舍曲林+曲唑酮,1例舍曲林+利奈唑胺),2例患者在综合征出现后发生呼吸心跳骤停(1例文拉法辛,1例文拉法辛+阿米替林),1例心肺复苏成功,1例死亡。
2.4 治疗及恢复转归情况 41例患者中,40例SS相关症状缓解,1例呼吸心跳骤停死亡。40例缓解的患者平均恢复时间为(3.60±3.19) d,最短1 d,最长18 d。死亡的患者因未能完成尸检,故不能确定死亡原因是否与5-羟色胺综合征直接相关。处理措施上均采取了停药补液等对症支持措施,9例患者使用了赛庚啶,9例应用了氯硝西泮等苯二氮卓类药物。
3 讨 论
3.1 5-羟色胺综合征的发病机制 5-羟色胺综合征的发生机制目前认为是由于药物等作用导致中枢或外周神经突触间隙内5-羟色胺神经递质浓度过度浓聚,不同类型的5-羟色胺受体分布于脑中不同类型的神经元上,重要的受体包括5-HT1A受体、5-HT2A受体和5-HT2C受体,其他还有如5-HT3、5-HT4、5HT5等,前期研究认为SS产生机制上可能主要与5-HT2A受体相关。5-HT2A受体存在于大脑皮质、下丘脑、胃肠道、血管和支气管平滑肌等部位[5],契合SS多样化症状。
基因遗传学层面上,发现SS的发生可能与5-HT2A受体T102C位点多态性、CYP多态性有关,某些T102C位点多态性个体更易发生SS[6,7]。另有研究报告CYP2D6等位基因多态性个体在服用帕罗西汀发生SS[8]。
5-羟色胺综合征并非都是在超剂量使用5-羟色胺能药物时出现,以上文献分析及国外研究均显示相当部分患者在单药常规剂量使用时发病,推测与个体敏感性以及合并用药的因素有关。血液中血清素水平与发生SS综合征无直接关联,检测血液血清素对于SS综合征的诊断并无明确价值。
3.2 诊断进展 SS的诊断基础包括精神状态改变、自主神经活动亢进和神经肌肉异常,SS的诊断至今经历了3个较为公认的诊断标准,先后是1993年的Sternbach标准,2001年的Radomski标准[9]和2003年Dunkly提出的Hunter标准,因SS的诊断几乎完全依赖临床症状及用药史诊断,缺乏特征性的实验室指标,而其临床表现又多样化,故暂时难有十分完美的诊断标准,上述3个标准各有优缺点,Hunter标准表现出相对较好的灵敏度与特异性,可优先推荐[10,11]。
3.3 临床特征 早期的研究认为SS一般在调整药物或过量服药后短时间内起病,大概60%的患者起病时间在6 h内[12],但近年来有研究提出不同意见,对236例患者的回顾性分析中发现仅有27.5%发生6 h内,44.5%的患者发生在24 h后,进一步亚组分析发现,快速或过量服药的组中多达50.2%发生在6 h内,而非快速加量或过量组仅有11.8%发生在6 h内,60.4%发生在24 h后[11]。产生差别可能与前者研究包含的病例以服药过量患者为主有关。本文统计患者从最初用药至发病的时间长短不一,多数在5 d内发病,考虑与5-羟色胺递质浓度聚集需要一定时间有关,少数病例用药初期无特殊,超过1个月以上发病,经分析与叠加药物、合并感染、腹泻等诱发因素有关,这些因素可能诱导突触间歇内5-羟色胺递质浓度进一步升高,导致SS综合征发生。
根据Hunter标准,SS的症状表现分为精神状态改变、自主神经活动亢进和神经肌肉异常3个方面。本文分析结果显示大量出汗、血压心率升高、发热等自主神经活动亢进是最常见的症状,其次是震颤、肌阵挛或强直等神经肌肉的异常表现,而谵妄、激越或意识内容变化等精神异常则相对较少,这有助于与恶性综合征、抗胆碱能综合征鉴别。值得注意的是,本文总结发现SS患者在出现典型的SS症状之前有41.5%出现恶心、乏力、坐立不安或腹泻等先兆症状,既往研究较少有提及先兆症状,对先兆症状的重视或可早发现早干预,降低严重后果的风险。
横纹肌损害或心血管并发症往往提示为重度SS,目前机制尚不明确,横纹肌损害以肌酶升高为表现,严重可出现肾衰竭。心血管并发症相对多见如房颤发作、室上速发作,严重的心源性猝死可能是极度心动过速诱发恶性心律失常,本身可能存在心脏基础疾患。
可导致SS的药物除了常用的抗抑郁剂如SSRI、SNRI类等以外,其他可能诱发SS的药物包括镇痛药如曲马多、芬太尼、利奈唑胺等,偏头痛药物曲坦类国外亦有报告有诱发SS可能,但目前未有定论。单胺氧化酶抑制剂司来吉兰、呋喃唑酮、异烟肼等在与5-HT能药物合用时增加SS风险,上述文献分析发现有部分病例初期单用抗抑郁剂无反应,后期合用单胺氧化酶抑制剂类药物时发生SS,故应促使临床医生及药剂师提高警惕,降低此类不良风险。文献分析发现米氮平相对较少发生SS,有研究佐证原因为米氮平仅通过5-HT1A受体途径增强血清素,而阻断5-HT2和5-HT3受体[13]。
3.4 治疗进展 对于SS的治疗分为对因及对症治疗,对因治疗包括停用相关药物,使用5-HT2A受体拮抗剂如赛庚啶或酮替芬,已有研究证明,SS综合征特别是严重病例,可以通过冰水喷雾、降温毯和许多其他外部降温措施来缓解,有学者通过大鼠模型,验证了外部降温措施通过降低5-HT(2A)受体对过量5-HT的反应性,减轻SS症状的假设[14]。故在伴有高热的SS患者采取有效的降温措施非常重要,包括物理及药物降温、补液等,是否可进一步采取亚低温治疗目前尚无临床证据,尚需进一步研究阐明。
4 结 论
由于SS表现多样化,诊断标准仍存在一定程度的局限性,在临床实践中容易被漏诊,目前对其机制的研究比较有限,许多研究数据来自动物模型和个案报告的病例描述,仍需进一步探索精准的诊断手段。在预防方面,T102C位点多态性等高危基因的检测或可为使用SSRI类等5-羟色胺能药物时降低SS风险提供帮助。
短篇与个案报告
