下腰痛患者腰椎间盘突出与椎间高度指数及腰椎前凸角的关系研究
2021-08-03
(德宏州人民医院/昆明医科大学附属德宏医院骨科,云南 德宏 678400)
下腰痛是骨科常见疾病,表现为下背、腰部、骶部、臀部疼痛或不适,引起此病的原因较多,如退行性骨关节病、骨肿瘤等腰部疾病,泌尿系统结石、妇科炎症等腰部以外病变,其中腰椎退变引起的腰椎间盘突出是下腰痛患者较为常见的病因[1]。椎间盘是腰椎稳定系统的重要构成部分,与腰椎稳定性关系密切[2],因此椎间盘相关参数一定程度上可反映腰椎稳定性。以往临床发现,腰椎间盘退变和腰椎间盘突出的患者椎间高度指数均一定程度降低,且椎间高度指数在不同年龄人群中无明显差异,恒定性和测量一致性较高,具有一定研究价值[3]。此外,有研究认为腰椎前凸角在腰椎稳定性中占有重要地位[4],可能与腰椎间盘退变和腰椎间盘突出的发生有关。然而,以往关于下腰痛的报道多与腰椎间盘退变相关,对腰椎间盘突出研究较少,而椎间高度指数、腰椎前凸角与腰椎间盘突出关系的研究更少。因此,为进一步明确下腰痛患者腰椎间盘突出与椎间高度指数、腰椎前凸角的关系,本研究对我院收治的下腰痛患者进行分析,现报告如下。
1 资料与方法
1.1 临床资料
选取2020年1月1日至2020年12月31日因下腰痛于我院骨科接受治疗的135例患者,根据是否有腰椎间盘突出将其分为2组,非腰椎间盘突出组(NLDH组)54例,腰椎间盘突出组(LDH组)81例,其中单一L4~L5节段突出17例(20.99%),单一L5~S1节段突出34例(41.98%),L4~L5、L5~S12个节段同时突出23例(28.40%),其他节段突出7例(8.64%)。2组患者性别、年龄、BMI比较,差异均无统计学意义(P>0.05),见表1。
纳入标准:①年龄20~70岁;②符合下腰痛诊断标准,下腰痛时间≥3个月,伴或不伴下肢放射痛;③腰椎MRI影像学检查资料完整。排除标准:①伴有腰骶椎畸形、腰椎侧凸、腰椎滑脱等腰椎疾病;②有腰椎手术史或严重腰椎外伤史;③近期椎间隙严重感染。所有患者自愿参与研究并签署知情同意书,本研究通过本院伦理委员会批准。
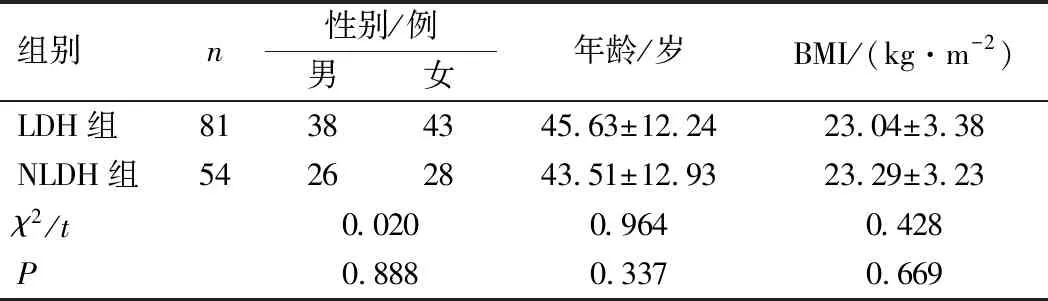
表1 2组患者一般资料比较
1.2 观察指标
1.2.1 椎间高度指数测量和计算 患者入院后均由同一位工作15年以上的影像科医师进行腰椎MRI检查和腰椎正侧位X射线片检查,仪器为美国GE1.5T超导磁共振。腰椎MRI检查:仰卧,取标准背侧位,进行T2WI序列扫描,在T2WI正中矢状位4 mm层厚横断面上应用系统长度测量工具,测量L1~L2、L2~L3、L3~L4、L4~L5、L5~S1各椎间隙上位椎体宽度(下终板相邻的前后缘2点间距离)、椎间隙下位椎体宽度(上终板相邻的前后缘2点间距离)、椎间隙前缘高度(椎间隙前方的上下相邻2点间距离)、椎间隙后缘高度(椎间隙后方的上下相邻2点间距离),计算各个椎间高度指数,椎间高度指数=(B+D)/(A+C)×100%,见图1a。
1.2.2 腰椎前凸角测量 应用Surgimap软件,以Cobb法测量腰椎侧位L1椎体上终板切线与S1椎体上终板切线之间的夹角,即为腰椎前凸角,图1b。
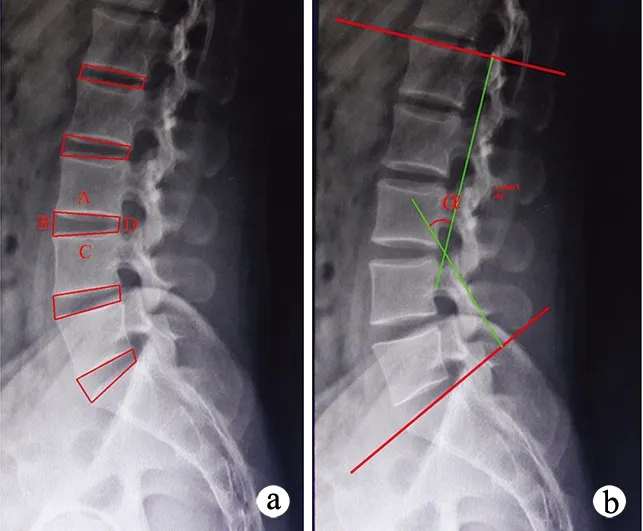
a:椎间高度指数(A为椎间隙上位椎体宽度,B为椎间隙前缘高度,C为椎间隙下位椎体宽度,D为椎间隙后缘高度);b:腰椎前凸角(α为腰椎前凸角)图1 椎间高度指数及腰椎前凸角测量
1.3 诊断标准
参考病史、症状、体征、体格检查及影像学检查进行综合判断,5个诊断标准均为阳性即可诊断为腰椎间盘突出。诊断标准:①腿痛较腰痛明显,且呈典型坐骨神经痛;②神经分布区域皮肤感觉麻木;③下腰脊神经根牵扯体征阳性,即出现直腿抬高试验阳性、直腿抬高加强试验阳性、健肢抬高试验阳性3种体征中的1种;④体格检查阳性,即出现肌肉萎缩、运动无力、反射减退、感觉减退4种神经体征中的2种;⑤脊髓造影、CT或MRI检查结果为阳性(图2、3),与临床症状、体征相符。
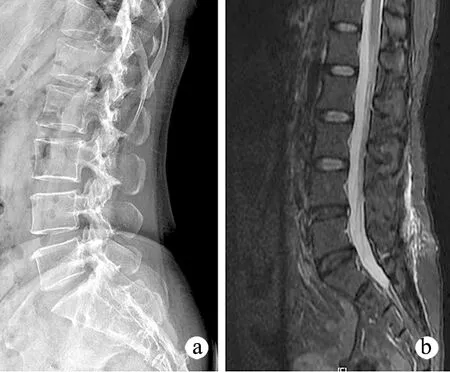
图2 NLDH组患者椎间盘MRI图像(MRI检查结果阴性)

图3 LDH组患者椎间盘MRI图像(MRI检查结果阳性)
1.4 统计学方法
2 结果
2.1 2组患者椎间高度指数及腰椎前凸角比较
2组患者椎间高度指数从L1~L2节段至L5~S1节段呈逐渐升高趋势,L5~S1节段达到最高,差异均有统计学意义(P<0.05);LDH组各节段椎间高度指数均较NLDH组相应节段低,差异均有统计学意义(P<0.05)。LDH组腰椎前凸角小于NLDH组,差异有统计学意义(P<0.05),见表2。

表2 2组患者椎间高度指数及腰椎前凸角比较
2.2 腰椎间盘突出与椎间高度指数、腰椎前凸角的关系
Spearman等级非参数相关性分析结果显示,腰椎间盘突出与L1~L2节段至L5~S1节段椎间高度指数及腰椎前凸角呈负相关(P<0.05),见表3。

表3 腰椎间盘突出与椎间高度指数、腰椎前凸角的关系
3 讨论
下腰痛已成为一种影响人们正常生活的常见疾病,在全球发病率均较高[5]。我国流行病学报告显示,随着人口老龄化加重,腰椎间盘突出型下腰痛的发病率呈升高趋势[6]。因为年龄增加会导致腰椎间盘的蛋白多糖、胶原等成分发生改变,营养物质减少,椎间细胞出现死亡、萎缩,腰椎间盘灵活性、承载能力和稳定性也逐渐随之下降,而这些腰椎间盘生理生化的改变正是腰椎间盘突出发生的病理基础,在受到外力冲击时,腰椎间盘突出、腰椎滑脱等发生风险明显增加[7-8]。本研究对135例下腰痛患者进行分析发现,腰椎间盘突出患者有81例,其中单一L4~L5节段突出17例(20.99%),单一L5~S1节段突出34例(41.98%),L4~L5、L5~S12个节段同时突出23例(28.40%),其他节段突出7例(8.64%),说明L4~L5、L5~S1是下腰痛患者最易发生腰椎间盘突出的节段,与陆圣君[9]的报道结果一致。这是由于L4~L5、L5~S1为腰椎曲度最大处,为重要承重支点,且移动角度较大。
椎间盘是在腰椎生物力学中发挥关键作用的弹性结构,软骨终板是与椎间盘相互嵌合的一种结构,与脊柱运动关系密切[10]。椎间高度是反映椎间盘和软骨终板高度的参数,当椎间盘发生退变或突出后,其椎间间隙变窄,椎间高度变小[11]。目前椎间高度测量方法较多,标准不一,导致研究结果有一定差异。本研究中椎间高度指数是矢状面椎间隙前后缘高度之和与椎间隙上下位椎体宽度之和(即相邻下上终板长度之和)的比值,结果显示,2组患者椎间高度指数从L1~L2节段至L5~S1节段呈逐渐升高趋势,L5~S1节段达到最高;且LDH组患者各节段椎间高度指数均较NLDH组相应节段低,与宋基伟等[12]报道结果一致。分析认为,L1~S1各节段椎间高度指数升高可能是L1~S1椎间隙前缘高度逐渐增加所致,而腰椎间盘突出患者椎间高度指数低于非腰椎间盘突出患者则可能是椎间盘退变导致终板厚度变薄、前后延伸增加所致。另有报道表示,腰椎间盘突出与腰椎曲度发生改变有关,矢状位序列腰椎前凸角减小时,椎间隙前缘高度可能减小,后缘高度可能相对增加[13]。腰椎生理曲度主要以腰椎前凸角表示,恰当的腰椎前凸角不仅可缓冲腰椎震荡,提高腰椎弹性,分散重力和剧烈活动对身体的冲击,而且对人体运动和保持稳定有重要作用,也是腰椎稳定系统自身良好代偿能力的表现[14]。既往关于腰椎前凸角的研究发现,下腰痛的发生与腰椎前凸角的减小有关[15]。本研究结果显示,LDH组腰椎前凸角显著小于NLDH组,说明腰椎间盘突出患者腰椎曲度变直。分析原因为腰椎退行性改变会导致椎间盘胶原蛋白、纤维蛋白等流失,椎间盘各节段力学结构及腰椎曲度发生改变,腰椎前凸角减小、变直,引起下腰痛,而患者为缓解这种疼痛,可能会下意识调整自身姿势,长此以往可能会对腰椎稳定系统的平衡造成影响,从而使得腰椎前凸角进一步变小,进而发生腰椎间盘突出[16-17]。因此,腰椎前凸角变小是为适应腰椎间盘突出发生的改变,而腰椎间盘突出又会导致腰椎前凸角变小,两者互为因果。
综上所述,下腰痛患者腰椎间盘突出可能与椎间高度指数、腰椎前凸角减小有关,且下腰痛患者椎间高度指数自L1~L2至L5~S1逐渐升高,提示椎间高度指数、腰椎前凸角可为下腰痛患者腰椎间盘突出的治疗提供参考。本研究仍有一定不足之处,样本量较少,且研究中心较为单一,可能会对研究结果造成一定影响。
