骨质疏松患者骨折风险及跌倒风险的相关性研究
2021-07-28胡婉
胡婉
(南昌市第三医院内分泌代谢科,江西 南昌 330000)
骨质疏松性骨折已成为当今影响成年人身体健康的主要疾病。随着人们年龄的增长及营养的流失,极有可能导致骨质疏松,尤其是老年人和绝经后的女性。骨质疏松症患者骨折发生率是正常骨密度者的4倍,且随之会出现治疗和护理费用极高的情况,严重者可导致残疾及死亡等[1]。临床研究表明[2],发生骨质疏松的原因为,人体内的骨强度下降和骨量降低,进而使骨骼中的钙质流失,同时还会使人体的激素水平出现变化,吸收和消化能力下降等。临床多表现为腰背部疼痛、驼背、骨折、呼吸功能下降、活动障碍,影响患者健康、生活。FRAX可评估个体发生骨质疏松性骨折的绝对风险,是世界卫生组织推荐使用的常用评估骨折风险的依据,可帮助医生制定干预决策[3]。基于此,本研究旨在探讨骨质疏松患者骨折风险及跌倒风险的相关性,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年6月至2021年2月南昌地区常住≥40岁汉族人群1 000名作为研究对象,男女各500名,根据样本人数的年龄段分为40~49岁、50~59岁、60~69岁、70~79岁、≥80岁。本研究经本院医学伦理委员会审核批准。
纳入标准:均为南昌地区常住汉族人群;年龄≥40岁;签署知情同意书。排除标准:妊娠期或哺乳期女性;白细胞低于正常值下限,或有血液系统疾病者;对X线过敏者。
1.2 方法 登记每例样本的姓名、年龄、性别、绝经年龄(女性)、生日、身高(cm)、体质量(kg)、既往骨折史(有无)、父母髋部骨折史(有无)、目前抽烟行为(有无)、肾上腺皮质激素服用史(有无)、风湿性关节炎病史(有无)、继发骨质疏松症史(有无)、每天摄入酒精3单位以上(是否)、钙质摄入量、晒太阳时间、运动时间及强度、慢性病病程等。然后检测每例样本骨代谢指标(血钙、血磷、维生素D、甲状旁腺激素水平、碱性磷酸酶、总Ⅰ型胶原氨基端前肽、β-胶原降解产物水平,血糖、糖化血红、蛋白、胰岛素水平)等,并随之检测骨密度:每例样本通过法国MEDLINK公司的双能X线骨密度仪检测骨密度,测量部位为股骨颈、腰椎L2~L4,最后根据FRAX获得计算结果,对每例样本进行计算[4]。研究时间为5年,病例随访4年,最后1年进行数据补遗、统计分析及论文撰写,研究入选人群骨质疏松相关危险因素。每年检测1次骨代谢指标及骨密度,计算FRAX值。随访所有人群4年内有无骨折发生,并注明骨折部位,计算实际骨折发生率[5-6]。
1.3 观察指标 ①比较不同年龄段骨代谢指标[7]。主要包括血钙、血磷、维生素D、碱性磷酸酶、甲状旁腺激素水平、总Ⅰ型胶原氨基端前肽、β-胶原降解产物水平、血糖、糖化血红蛋白、胰岛素水平。②比较不同年龄段骨密度指标[8]。采用法国MEDLINK公司的双能X线骨密度仪测量股骨颈、腰椎L2~L4部位的骨密度。
1.4 统计学方法 采用SPSS 19.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t/F检验,以P<0.05为差异有统计学意义,Kruskal-wallis秩和检验分别在基线、1、2、3、4年后5个时间段对5个年龄段进行比较,采用协方差分析模型对各年龄组随访1、2、3、4年后FRAX结果相对于基线差值进行比较。
2 结果
2.1 不同年龄段骨代谢指标比较 随着年龄段的增加,血钙、血磷、维生素D、碱性磷酸酶水平均降低,而甲状旁腺激素、总Ⅰ型胶原氨基端前肽、β-胶原降解产物、血糖、糖化血红蛋白、胰岛素水平均增高(P<0.05),见表1。
表1 不同年龄阶段骨代谢指标比较(±s)

表1 不同年龄阶段骨代谢指标比较(±s)
代谢指标40~49岁50~59岁60~69岁70~79岁 ≥80岁血钙(mmol/L)2.12±0.011.99±0.021.76±0.341.24±0.310.98±0.02血磷(mmol/L)1.34±0.021.09±0.110.98±0.340.78±0.120.66±0.21维生素D(ng/mL)20.39±0.2315.49±0.2213.49±1.205.49±0.223.48±0.23甲状旁腺激素(ng/L)364.93±0.23459.34±0.11599.39±0.12789.03±0.12899.38±0.11碱性磷酸酶(mL)3.22±0.222.88±0.012.02±0.021.98±0.031.28±0.01总Ⅰ型胶原氨基端前肽(μg/L)200.34±0.23329.45±1.29453.45±2.34543.82±2.93678.34±0.23 β-胶原降解产物(ng/mL)0.29±0.030.44±0.010.56±0.010.88±0.011.02±0.01血糖(mmol/L)6.95±0.037.95±0.038.03±0.028.77±0.019.54±0.01糖化血红蛋白(%)5.42±0.016.58±0.027.78±0.028.96±0.099.04±0.03胰岛素(MIU/L)6.95±0.017.49±0.018.69±0.089.04±0.0212.34±0.01 F值4.9325.1765.4335.4926.943 P值0.0110.0080.0060.0320.011
2.2 不同年龄段骨密度指标比较 股骨颈和腰椎L2~L4的 骨密度指标水平随着年龄的增加逐渐降低(P<0.05),见表2。
表2 不同年龄阶段骨代谢指标比较(±s,g/cm2)
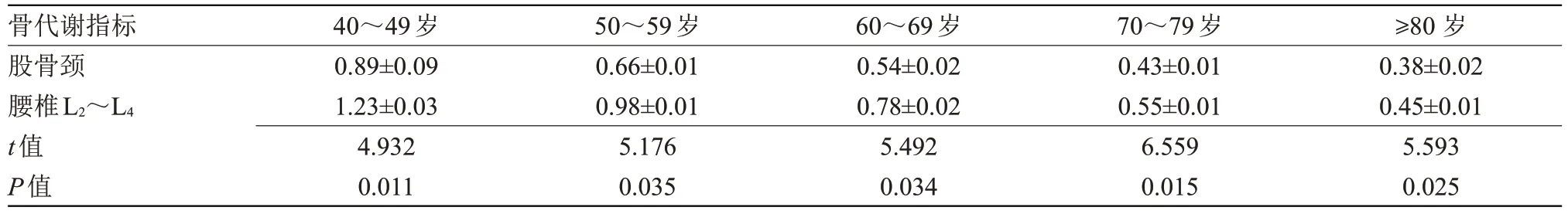
表2 不同年龄阶段骨代谢指标比较(±s,g/cm2)
骨代谢指标40~49岁50~59岁60~69岁70~79岁 ≥80岁股骨颈0.89±0.090.66±0.010.54±0.020.43±0.010.38±0.02腰椎L2~L41.23±0.030.98±0.010.78±0.020.55±0.010.45±0.01 t值4.9325.1765.4926.5595.593 P值0.0110.0350.0340.0150.025
3 讨论
临床实践表明,60~80岁的人群出现骨折的比例逐年升高,最高可达13倍,由于这类人群的颈干角较迟钝,力臂相对较长,所以在受到外力的作用下,极易出现骨折现象[9]。当然,骨折的发生不仅与年龄的增长有关,还与种族、饮食习惯、抽烟饮酒、缺乏运动和使用药物等因素相关,这些不良习惯均会减少患者体内骨量,降低骨密度[10-11]。本研究结果显示,随着年龄的增加,血钙、血磷、维生素D、碱性磷酸酶水平会相应降低,而甲状旁腺激素、总Ⅰ型胶原氨基端前肽、β-胶原降解产物、血糖、糖化血红蛋白、胰岛素水平会随之增高(P<0.05),表明,骨代谢指标能为骨质疏松患者骨折风险提供一定的参考,减少跌倒风险事件的发生。
骨质疏松症作为全身性骨代谢疾病的一种,被临床专业人员广泛研究,提倡早发现早治疗的方式,对骨质的缺失提供及时有力的补充。临床分析骨代谢指标中的血清和骨密度数据,是有效防止骨折和跌倒风险的重要方法[12]。同时,骨密度还与人体内的肌力、绝经年龄、身高、体质量等具有一定相关性,可考虑在生活中改善不良习惯,减少因年龄的增加而导致下肢骨骼肌质量和强度的变化。本研究结果显示,股骨颈和腰椎L2~L4的骨密度指标水平随着年龄的增加逐渐降低(P<0.05),表明,对骨密度指标进行相关性分析,可获得良好的社会和经济效益,从而提高骨质疏松防治水平。
综上所述,对骨质疏松患者进行骨折风险及跌倒风险的相关性研究,可提高本省骨质疏松的防治水平,减少患者病痛,降低医疗费用,为我国一级预防制定参考标准提供参考依据,值得推广应用。
