老年患者无痛结肠镜的安全性探讨
2021-07-28辛志军林青孙立丽蒋丽云林秋里陈霞
辛志军,林青,孙立丽,蒋丽云,林秋里,陈霞
(1.烟台市口腔医院,山东 烟台 264000;2.烟台芝罘医院,山东 烟台 264000;3.烟台海港医院,山东 烟台 264000)
近年来,越来越多的老年患者需接受结肠镜检查。WHO及中华医学会定义老年患者即≥60岁的人群,常伴有高血压、冠心病等慢性基础疾病,在结肠镜检查治疗时由于内镜刺激肠道,可能发生迷走神经反射、呼吸及循环的剧烈波动,产生心肺脑等重要脏器的严重并发症。所以麻醉专家共识建议年龄过高为无痛消化内镜的相对禁忌证[1],但无痛结肠镜检查因具有痛苦小、较易操作、麻醉管理方便等特点,已被越来越多的患者和医生所接受。本研究选取本院内镜中心2018年6月至2019年12月行结肠镜检查治疗的65~90岁老年患者110例作为研究对象,分析其安全性,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年6月至2019年12月于烟台芝罘医院消化内镜中心行结肠镜检查治疗的老年患者110例作为研究对象,分为常规组(n=54)和无痛组(n=56)。常规组男26例,女28例;年龄65~90岁;ASAⅠ级4例,ASAⅡ级27例,ASAⅢ级13例;合并高血压病16例,合并冠心病8例,合并糖尿病12例,合并非急性期脑梗死5例,合并过敏性哮喘稳定期1例,合并慢性支气管炎2例,合并结肠肿瘤病史7例,合并乙肝病史1例。无痛组男27例,女29例;年龄65~90岁;ASAⅠ级3例,ASAⅡ31例,ASAⅢ级12例;合并高血压病14例,合并冠心病9例,合并糖尿病9例,合并非急性期脑梗死4例,合并慢性阻塞性肺疾病2例,合并慢性支气管炎病史2例,合并过敏性哮喘稳定期2例,合并乙肝病史2例,合并结肠肿瘤病史9例。两组患者临床资料比较差异无统计学意义,具有可比性,见表1。排除标准:急诊内镜如消化道出血、异物等内镜检查禁忌证者;有严重心血管疾病、呼吸系统疾病者;经麻醉科会诊不能进行全身麻醉者;对麻醉药物过敏者。
表1 两组患者年龄、身高、体质量、BMI比较(±s)Table 1 Comparison of age,height,body weight,and BMI between the two groups(±s)
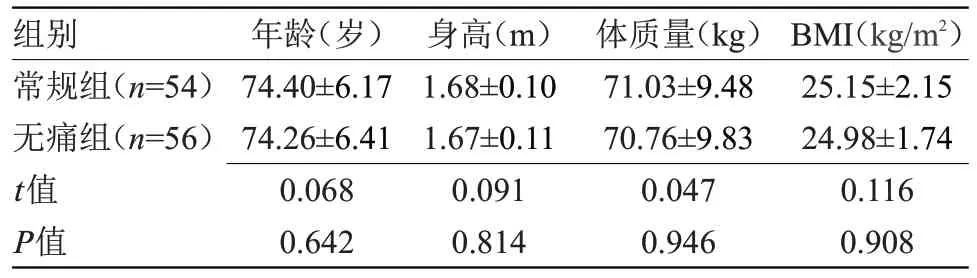
表1 两组患者年龄、身高、体质量、BMI比较(±s)Table 1 Comparison of age,height,body weight,and BMI between the two groups(±s)
注:BMI,体重指数
组别 年龄(岁) 身高(m) 体质量(kg)BM(Ikg/m2)常规组(n=54)74.40±6.171.68±0.1071.03±9.4825.15±2.15无痛组(n=56)74.26±6.411.67±0.1170.76±9.8324.98±1.74 t值0.0680.0910.0470.116 P值0.6420.8140.9460.908
1.2 方法 两组均由同一内镜医师进行操作。两组患者术前均禁饮食,检查血常规、心电图无明显异常,常规口服聚乙二醇电解质散清肠,入室进行严密的心电监护,左侧卧位,鼻导管吸氧。常规组清醒状态下镜检,如患者检查过程中出现疼痛不适难以忍受使操作无法进行则视为检查失败。无痛组建立静脉通路输入林格氏液或5%葡萄氯化钠注射液,检查前将地佐辛2.5~5 mg缓慢静注,丙泊酚0.5~2 mg/kg缓慢静注,待患者意识消失后开始镜检。
1.3 观察指标 比较两组患者检查前(T0)、检查开始后5 min(T1)、检查开始后10 min(T2)、检查结束时(T3)的SBP(收缩压)、DBP(舒张压)、HR(心率)、SPO(2血氧饱和度),记录两组结肠镜的操作时间、检查失败例数,记录腹痛、高血压、恶心、躁动等不良反应发生率及心脑血管意外、出血、穿孔等并发症发生情况。记录两组患者血压、心率、血氧饱和度变化情况和腹痛、腹胀、恶心、躁动等不良反应的情况,术中若出现血压升高>20%的初始血压则定义为高血压,血压降低>20%定义为低血压,心率>100次/min定义为心动过速,心率<60次/min定义为心动过缓,SPO2<90%定义为低氧血症,根据情况对症处理,以对患者不造成不良影响和严重后果为标准。
1.4 统计学方法 采用SPSS 17.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料采用[n(%)]表示,比较采用χ2/F检验,多组间比较采用单因素方差分析,不服从正态分布的数据采用非参数检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者结肠镜检查时间、检查成功率、结肠镜检查并发症发生率比较 无痛组检查时间短于常规组,差异有统计学意义(P<0.05);无痛组操作成功率高于常规组,差异有统计学意义(P<0.05);两组并发症发生率比较差异无统计学意义,见表2。

表2 两组检查时间、操作成功率、并发症发生率比较Table 2 Comparison of inspection time,operation success rate,and complication rate between the two groups
2.2 两组患者各时间点生命体征比较 T0时间点,两组SBP、DBP、HR、SPO2比较差异无统计学意义;T1、T2、T3时间点,两组SBP、DBP、HR比较差异有统计学意义(P<0.05);T2、T3时间点,逐渐恢复正常水平;T1点,两组SPO2比较差异无统计学意义;T1、T2时间点,常规组血压、心率均高于T0点,SPO2低于T0点;而T1、T2、T3时间点,无痛组血压、心率低于T0点,SPO2低于T0点,见表3。常规组SBP、DBP、HR从在整个检查过程中均偏高,且常规组血压、心率的上升幅度较大,无痛组的血压变化幅度较小,心率也较慢,见图1。
表3 两组患者各时间点生命体征比较(±s)Table 3 Comparison of vital signs at each time point between the two groups(±s)

表3 两组患者各时间点生命体征比较(±s)Table 3 Comparison of vital signs at each time point between the two groups(±s)
注:SBP,收缩压;DBP,舒张压;HR,心率;SPO2,血氧饱和度。与常规组比较,a P<0.05;与T0点比较,b P<0.05
组别 指标T0T1T2T3常规组(n=54)SBP(mmHg)141.9±11.3166.9±12.6b160.0±11.7b152.5±10.2 DBP(mmHg)85.9±8.588.9±13.191.4±6.4b87.5±6.7 HR(次/min)82.3±10.289.1±15.2b96.8±5.9b86.7±6.1 SPO(2%)98.1±1.095.8±3.4b97.6±1.398.5±1.3无痛组(n=56)SBP(mmHg)140.9±13.2123.0±15.4ab124.3±10.3ab128.3±10.3ab DBP(mmHg)88.6±9.971.9±12.2ab67.2±9.9ab71.2±9.9ab HR(次/min)83.2±8.267.1±6.3ab66.9±6.3ab70.9±6.3ab SPO(2%)98.0±1.095.6±4.2b96.3±1.9ab97.4±1.4
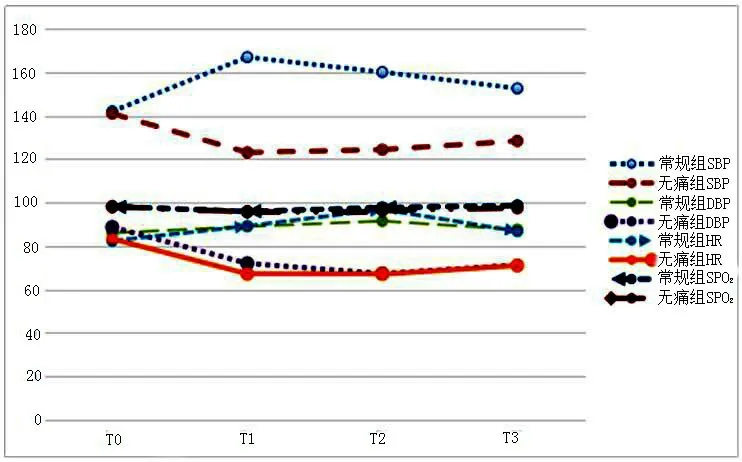
图1 两组患者各时间点SBP、DBP、HR、SPO2均值趋势图Figure 1 The trend graph of the mean values of SBP,DBP,HR and SPO2 at each time point between the two groups of patients
2.3 两组患者不良反应发生率比较 两组患者不良反应发生率进行非参数检验(Mann-Whitney U)(Z=-7.78,P<0.05),无痛组平均秩次21.79,常规组平均秩次99.59,无痛组平均秩次小于常规组,无痛组不良反应发生率低于常规组。常规组恶心、躁动、腹痛、腹胀、高血压、心动过速发生率高于无痛组,差异有统计学意义(P<0.05);低血压发生率无痛组高于常规组,差异有统计学意义(P<0.05);两组低氧血症、心动过缓发生率比较差异无统计学意义,见表4。

表4 两组不良反应发生率比较[n(%)]Table 4 Comparison of the incidence of adverse reactions between the two groups[n(%)]
3 讨论
结肠镜检查是诊断和治疗肠道疾病的常用手段,但具有检查时间长、应激反应强烈及患者依从性低等缺点,常见不良反应如腹痛、腹胀、躁动等,严重者可影响心率、血压和SPO2,甚至诱发心脑血管意外等严重并发症。因而多数患者在接受治疗后心理伤害较严重,因此,不愿意配合医生,错过最佳诊疗时机,病情加重,影响治疗效果[2-3]。无痛结肠镜检查即在全身麻醉药物辅助下进行结肠镜操作,因其具有镜检刺激小、操作时间短、恢复快的特点,逐渐被越来越多的患者所接受。然而,使用全身麻醉药物可能会影响呼吸、循环稳定,诱发心脑血管疾病或复苏延迟,尤其对老年患者,机体各器官系统功能发生衰退[4],多合并冠心病、高血压、脑梗死等心脑血管疾病,潜在风险更高。因此,考虑在检查过程中出现严重并发症甚至导致死亡,多数老年患者被列入结肠镜检查禁忌范畴[5]。所以麻醉医师对老年患者行无痛结肠镜检查需保持谨慎态度,国内有学者进行类似的研究[6]发现,老年患者行无痛结肠镜检查麻醉,难度大,风险高,且麻醉药物体内蓄积易产生不良反应。而老年患者如果不实施静脉麻醉下结肠镜检查,由于焦虑、心理恐惧会引起交感神经兴奋,镜检刺激疼痛会引起血压、心率的剧烈波动,甚至诱发心脑血管意外,因此,对高龄患者行无痛结肠镜检查时,需注意监测血压、心率的变化,注意麻醉药物的用量及推注速度[7],常规建立静脉通道,便于随时用药和补充有效循环血量。随着麻醉技术的进步,多数高龄(90~100岁)骨科和肿瘤患者均能顺利的进行麻醉和手术,无痛结肠镜检查在临床的运用也得到迅猛发展。本研究结果表明,老年患者行无痛结肠镜检查治疗较常规结肠镜检查治疗更安全有效,无痛结肠镜检查与普通结肠镜检查比较具有的优点如下:①可提供较好的镇痛、镇静效果,使患者舒适无痛,并有效抑制交感神经兴奋及检查过程中的应激反射;②较普通结肠镜检查时无监护盲目的进行检查,很难及时发现患者心脑血管是否出现严重意外,无痛结肠镜检查过程中麻醉医生全程心电监护,反映患者的心血管变化动态,出现异常情况时可及时进行干预和治疗,相应降低心脑血管意外及并发症的发生率。本研究中无痛组患者无心动过速,而常规组有46%的患者出现心动过速,常规组、无痛组患者分别有4例、6例出现心动过缓,应用少量阿托品均能达到正常水平,虽然无痛组患者心率均有不同程度的下降,但也相应的降低心肌氧耗,且因麻醉药物的镇静催眠作用,结肠镜检查对消化道的刺激敏感性下降,反射性地引起心脏与血管负荷增高的可能性大幅减少,心律失常与心肌缺血损伤的发生率显著减少,特别对原有心脏器质性疾病又需做结肠镜检查的患者有较好的保护作用[8],这对老年患者反而有利。③实施无痛结肠镜检查首先由麻醉医生和消化科医生共同评估并进行术前准备,使老年人合并的慢性疾病控制在较稳定的状态,从而达到麻醉和镜检的要求,因术前禁饮食及清肠可造成不同程度的血容量不足,血液黏稠度增加,所以入室即开放静脉通路,输注林格氏液或5%葡萄糖氯化钠注射液以改善有效循环血量,防止血压过度波动导致重要脏器的缺血缺氧,通过补液和随时用药维持生命体征稳定,常规组因无静脉通路,如有意外发生再建立静脉通路可能会延误急救时机,个体化小剂量静注镇痛、镇静药,避免患者在清醒状态下镜检因焦虑、恐惧、疼痛、躁动不安而扭动身体引起的机械损伤,同时也避免普通结肠镜检查时交感神经过度兴奋后引起的血压、心率的剧烈波动。本研究结果表明,无痛组结肠镜检查成功率明显高于普通组(P<0.05),无痛结肠镜检查优势明显,其既能使许多需要手术治疗的疾病在无痛结肠镜下一次性治愈,解除患者多次检查治疗的顾虑和对机体的再次扰乱,亦能减轻患者痛苦、缩短住院时间,符合加速康复外科理念,同时也可减少患者的医疗费用。此外,在药物选择方面,应选择小剂量地佐辛联合丙泊酚诱导麻醉,具有起效快、半衰期短、可控性强、呼吸抑制轻等优点,以提高患者在检查过程中的安全性和舒适性[9]。
综上所述,老年患者无痛结肠镜的检查和治疗与常规结肠镜检查和治疗比较更安全有效,但麻醉前需做好术前评估及相应的急救药品和设备的准备,与患者签署无痛结肠镜检查知情同意书,由经验丰富的麻醉医师和内镜专业医师进行操作,术中全程实时监测心率、血压、心电图,常规开放静脉通道,及时补液,并根据患者的个体差异小剂量缓慢给药,及时发现并处理不良反应及并发症,才能使整个检查和治疗过程更平稳、顺利。
