TICL植入术治疗近视性高度屈光参差的效果观察
2021-07-28杜玲芳谭华霞何芳宋伟琼周小平
杜玲芳,谭华霞,何芳,宋伟琼,周小平
(湖南省郴州市第一人民医院南院眼视光中心,湖南 郴州 423000)
高度屈光参差的复合性近视散光患者一眼为中高度近视,另一眼为上千度的超高度近视。以往一般建议患者只对中高度近视的眼睛进行准分子激光近视矫正术,而另外一只眼睛因为度数太高,而放弃手术治疗。随着晶体眼人工晶体植入手术的不断开展,其安全性和有效性得到广泛认可。目前对高度屈光参差的近视患者,一般采用TICL植入术,可显著矫正患者的屈光参差,达到良好的视觉效果。本研究旨在观察高度屈光参差的近视患者双眼行带散光的有晶体眼人工晶体植入术即TICL后的视功能变化,现报道如下。
1 资料与方法
1.1 临床资料 选取2015年6月至2017年12月于本院接受TICL植入术有高度屈光参差的复合性近视散光患者26例,其中男15例(30眼),女11例(22眼);年龄20~35岁,平均年龄(25士5)岁。所有患者一只眼术前平均球镜度(-5.40±1.85)DS,平均散光度(-1.18±0.56)DC,术前裸眼视力均<0.1,最佳矫正视力(1.05±0.15);另一眼术前平均球镜度(-10.75±1.45)DS,平均散光度(-2.18±0.14)DC,术前裸眼视力均<0.1,最佳矫正视力(0.45±0.15)。术前两眼等效屈光度差值(-5.10±1.45)DS。患者前房深度均>2.9 mm,所有患者均排除白内障、青光眼、视网膜脱离、葡萄膜炎等。如有视网膜裂孔或周边网膜变性的,TICL植入术前2周以上行局部网膜激光光凝术。自愿接受手术并签署知情同意书。本研究经本院伦理委员会审核批准。纳入标准:角膜水平子午线直径≥10.8 mm;内皮细胞计数≥2 200个/mm2;前房深度≥2.9 mm;每年近视屈光度增长≤0.50 D且稳定1年以上;年龄20~40岁。排除标准:青光眼;白内障;葡萄膜炎;视网膜脱离。
1.2 方法
1.2.1 术前检查 包括电脑验光、检影验光、综合验光和插片验光、OrbscanⅡ检查、角膜A超、眼前后节光学相干断层扫描(OCT)、超声生物显微镜检查(UBM)、非接触性眼压、散瞳裂隙灯下前置镜查眼底、眼部B超、角膜内皮细胞计数、必要时行荧光素眼底血管造影(FFA)等,术前查双眼的调节幅度(负镜片法)和调节灵敏度(翻转拍±2.00 D)。
1.2.2 晶体选择 TICL为STAAR瑞士公司生产可折叠带散光人工晶体V4c。STAAR公司确定:晶体直径大小、近视度数、散光度数、术中需沿水平轴向旋转的度数和示意图。
1.2.3 术前准备 术前3 d给予患者左氧氟沙星滴眼液,每天4次。
1.2.4 TICL植入手术方法 术前1 h用复方托匹卡胺散瞳至瞳孔直径约8 mm,术前30 min口服醋甲唑胺1片降眼压。用安尔碘Ⅲ原液消毒睑缘,20%稀释液冲洗结膜囊,倍诺喜表麻3次。术前让患者坐在裂隙灯前,用标记笔先标记好角膜的水平轴向和术中TICL轴向需转至的位置。术中用2.8 mm角膜刀在角膜颞侧做透明角膜切口,将TICL推注植入前房内,注入粘弹剂,将4个脚襻逐一植入虹膜后,调整晶体至居中位置,根据晶体上面的菱形标志,将其转至术前的标记位置,用双灌注抽吸针头冲吸出眼内的粘弹剂,水密切口。术后术眼涂妥布霉素地塞米松眼膏,用纱布遮盖术眼。术中不能对TICL施压,不能碰其光学部。所有手术操作均由同一个医师完成。
1.2.5 术后处理 术后第1天密切监测眼压,给予甘露醇静滴,妥布霉素地塞米松眼液,每天4次,噻吗心安眼液,每天2次,玻璃酸钠眼液,每天4次,根据眼压情况采取前房放液,第2天患者眼压均稳定在术前水平。1周后改用普拉洛芬眼液,每天4次,玻璃酸钠眼液,每天4次,逐渐减量,用药1个月左右。
1.2.6 随访时间 术后1、6个月,复查屈光度、裸眼视力(UCVA)、非接触性眼压、双眼的调节幅度和调节灵敏度等。
1.3 观察指标 比较手术前后两眼等效屈光度差值、双眼调节幅度和调节灵敏度。观察安全性和满意情况。
1.4 统计学方法 采用SPSS 19.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料以[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术前后两眼等效屈光度差值比较 术前,两眼等效屈光度差值(-5.10±1.45)DS,术后1个月等效屈光度差值(-0.25±0.15)DS,差异有统计学意义(t=16.96,P<0.05);术后6个月等效屈光度差值(-0.20±0.25)DS,与术前比较差异有统计学意义(t=16.98,P<0.05)。
2.2 手术前后近视术眼比较 所有患者TICL植入超高度近视眼术后1、6个月裸眼视力均优于术前最佳矫正视力,差异有统计学意义(t=7.18、8.65,P<0.05)。中高度近视眼术后1、6个月裸眼视力与术前最佳矫正视力比较差异无统计学意义(t=0.47、1.37),见表1。
表1 手术前后近视术眼比较(±s)Table 1 Comparison of myopia eyes before and after operation(±s)
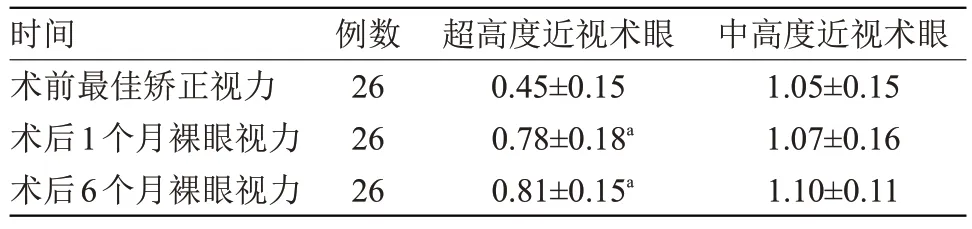
表1 手术前后近视术眼比较(±s)Table 1 Comparison of myopia eyes before and after operation(±s)
注:与术前最佳矫正视力比较,a P<0.05
时间 例数 超高度近视术眼 中高度近视术眼术前最佳矫正视力260.45±0.151.05±0.15术后1个月裸眼视力260.78±0.18a1.07±0.16术后6个月裸眼视力260.81±0.15a1.10±0.11
2.3 手术前后双眼调节幅度和调节灵敏度比较 患者双眼调节幅度术后1、6个月与术前比较,调节幅度增加,差异有统计学意义(t=2.49、3.34,P<0.05);双眼调节灵敏度术后1、6个月与术前比较,调节灵敏度有提高,差异有统计学意义(t=2.35、5.43,P<0.05),见表2。
表2 手术前后双眼调节幅度和调节灵敏度比较(±s)Table 2 Comparison of amplitude and sensitivity of binocular accommodation before and after operation(±s)

表2 手术前后双眼调节幅度和调节灵敏度比较(±s)Table 2 Comparison of amplitude and sensitivity of binocular accommodation before and after operation(±s)
注:与术前最佳矫正视力比较,a P<0.05
时间 例数 双眼调节幅度(D)双眼调节灵敏度(cpm/min)术前266.21±2.289.48±1.11术后1个月267.89±2.58a10.16±0.97a术后6个月268.26±2.15a10.81±0.57a
2.4 安全性和满意情况 随访过程中所有患者均未发生瞳孔阻滞性青光眼和晶体前囊膜下混浊等并发症,安全性可靠。患者的视觉质量明显提高,视疲劳明显改善,满意度较高。
3 讨论
临床上低中度的近视性屈光参差(1~2.5 D)较为常见,患者一般可耐受;高度屈光参差(2.5~6 D),患者会产生较明显的双眼视力问题;重度屈光参差(>6 D)基本上无双眼视觉功能[1-3]。角膜接触镜和屈光手术是目前矫正高度屈光参差的理想选择。配戴框架眼镜会产生融像困难,配戴角膜接触镜可能会引起角膜感染等[4],因此,屈光手术成为很多成年患者的首选。
Nakamura等[5]报道显示,ICL植入术后视觉质量、安全性优于角膜屈光手术。由于生物力学稳定性和角膜厚度的限制[6],对超高度近视合并散光患者,准分子激光术难以兼顾切削面积和角膜厚度,术后有发生圆锥角膜、角膜扩张的风险[7],因此,TICL植入术是较理想的治疗方案。本研究结果显示,术前,两眼等效屈光度差值(-5.10±1.45)DS,术后1个月等效屈光度差值(-0.25±0.15)DS,差异有统计学意义(t=16.96,P<0.05)。所有超高度近视眼患者TICL植入术后1、6个月的裸眼视力均优于术前最佳矫正视力,差异有统计学意义(P<0.05)。表明通过TICL植入治疗,患者的屈光参差得到很好的矫正。因TICL晶体表面光学性能好,光学区更大,植入后节点在瞳孔附近,有效提高视网膜的成像质量,不仅白天甚至在暗光下也能达到很好的视力[8-9]。自身晶体的调节功能存在,患者术后无视近困难。因保留角膜的完整性,因此,不易出现眼表问题,如干眼[10]。
屈光参差相关的问题有:①双眼矫正镜片不等带来的棱镜效应;②双眼所需的调节不等;③双眼的相对放大率不等。轻度的屈光参差患者多靠调节维持双眼视力,易产生视疲劳;高度屈光参差融像较为困难,可能会产生一眼的抑制,进而发生废用性斜视、弱视,部分患者养成两只眼分别视远和视近的习惯,此时无需太多的调节[11]。因此,有屈光参差的患者的双眼调节功能一般较差。本研究结果显示,患者术前双眼调节幅度(6.21±2.28)D,调节灵敏度(9.48±1.11)cpm/min,均低于正常值。术后1、6个月与术前比较,双眼调节幅度和调节灵敏度均增加,差异有统计学意义(P<0.05)。分析原因为,通过TICL植入术矫正近视后,无融像困难和棱镜效应,双眼的调节与集合的协调功能均得到改善,再加上术后视网膜成像质量提高刺激调节,调节幅度和调节灵敏度也相应提高[12],视疲劳的症状减少。
综上所述,高度屈光参差的近视患者行TICL植入术安全、有效。手术能提高患者双眼的调节幅度和调节灵敏度,明显改善视觉质量和视疲劳。由于本研究的样本量较少,观察时间短,远期的视觉质量及手术安全性需更大样本及更长时间的随访观察。
