术前血小板与淋巴细胞比值、淋巴细胞与单核细胞比值与胃癌病人预后的关系
2021-07-28李昂庆徐阿曼
李昂庆,徐阿曼
胃癌是最常见的恶性肿瘤之一,其发病率、死亡率均很高。而在中国,胃癌的发病率仅次于肺癌以及结直肠癌,排在所有癌症中的第三位,而它的死亡率仅次于肺癌位于所有癌症的第二位。因此,如何发现早期胃癌,评估胃癌病人的预后显得尤为重要。根据中国抗癌协会临床肿瘤学协作专业委员会(CSCO)诊疗指南,胃癌的诊断及预后的评估主要是依赖于影像学、胃镜、病理、免疫组织化学等检查,然而在临床中,是否有更简单方便的检测指标来预测胃癌病人的预后?这值得进一步探讨。
众所周知,炎症反应在肿瘤细胞的增殖以及扩散中起到重要的作用,而血小板与淋巴细胞比值(PLR)、淋巴细胞与单核细胞比值(LMR)均是检测炎症反应的临床指标。它们在直肠癌、胃癌、胆管癌、阴茎癌、宫颈癌、卵巢癌等多种癌症的诊疗过程中都起到重要作用。本研究探讨这两个指标与胃癌病人预后的关系。
1 资料与方法
1.1 一般资料
收集2015 年10 月至2017 年4 月安徽医科大学第一附属医院胃肠外科收住的胃癌病人900 例。入选标准:经过术后病理证实为原发性胃癌,术前血常规检查资料完善,术前无感冒、发烧等影响血常规结果的因素,术前未接受化疗、放疗及免疫治疗。排除标准:住院期间发生严重并发症,进行过二次手术,临床病理资料不完善,失访或者出院后30 d 内因与胃癌无关的原因死亡。所有入组的病人均已了解本研究的具体实施情况,并签署知情同意书,本研究符合《世界医学协会赫尔辛基宣言》的相关要求。1.2 病人信息的采集与随访
收集研究对象的性别、年龄、血常规、肿瘤指标、TNM 分期(根据AJCC第八版胃癌分期标准)、肿瘤位置、病理类型、鲍曼分型、分化程度、肿瘤直径等资料。术后所有的病人通过电话、门诊等方式进行随访,随访的开始时间为病人出院日期至2020年5月31日,所有病人随访时间为41.25月,随访时间范围为35~53个月。1.3 统计学方法
采用SPSS 23.0 软件进行数据分析。首先根据病人3年生存率绘制ROC曲线来确定PLR 及 LMR 的界值,使用χ
检验比较不同 PLR 及LMR 分组病人的临床资料,使用COX 回归模型对胃癌病人进行单因素及多因素分析,寻找病人预后的影响因素。绘制Kaplan-Meier 生存曲线计算总生存率,采用log-rank 检验对不同PLR 及LMR 分组病人进行生存分析。P
<0.05 为差异有统计学意义。对于同一数据组检验多个假设,根据假设数目采用Bonferroni法校正P
值。2 结果
2.1 PLR、LMR 界值的确定及分组方法
根据病人 3 年生存状态,绘制 PLR 及 LMR 的 ROC 曲线,其中,PLR 的曲线下面积等于 0.822,当 PLR 取 140.35时约登指数最大,LMR 的曲线下面积等于0.212,根据LMR 的曲线形状,考虑LMR 与病人3年生存状态是负相关的关系。当LMR 取4.88时约登指数最大。所以,在我们的研究中,取PLR=140.35 及LMR=4.88作为分界点,将病人分为低PLR 组(PLR<140.35)、高 PLR 组(PLR≥140.35)和低 LMR 组(LMR<4.88)、高LMR组(LMR≥4.88)。2.2 PLR、LMR 分组后临床资料的比较
低PLR与高PLR 与癌胚抗原(CEA)、CA19-9、T 分期、N 分期、病理学TNM 分期、鲍曼分型、分化程度、肿瘤直径及3年生存状态均有关系(P
<0.05)。而低LMR和高LMR 与性别、年龄、CEA、CA19-9、T 分期、N 分期、病理学TNM 分期、鲍曼分型、肿瘤直径以及3 年生存状态之间均差异有统计学意义(P
<0.05),见表1。
表1 不同血小板与淋巴细胞比值(PLR)、淋巴细胞与单核细胞比值(LMR)分组后胃癌病人临床病理资料的比较/例
2.3 胃癌预后的单因素及多因素分析
年龄、CEA、CA19-9、TNM 分期、鲍曼分型、分化程度、肿瘤直径、PLR 及LMR 均是影响胃癌病人术后生存率的因素,其中CEA、CA19-9、TNM 分期、肿瘤直径,PLR及LMR是胃癌病人预后的独立影响因素,见表2。
表2 胃癌病人预后的单因素及多因素分析
2.4 PLR、LMR 分组后的生存分析
低PLR 组和高PLR 组的生存曲线之间差异有统计学意义(χ
=218.117,P
<0.05),其中高PLR 组生存期为(35.624±1.114 月),3 年总生存率为46.7%,低PLR 组生存期为(52.968±0.558 月),3 年总生存率为88.0%。低LMR 组和高LMR 组的生存曲线之间差异有统计学意义(χ
=135.896,P
<0.05),其中低LMR 组生存期为(39.788±0.940)月,3 年总生存率为 56.9%,高LMR 组生存期为(53.941±0.572)月,3年总生存率为89.9%。将病人进一步分为低PLR 高LMR 组、高PLR 高 LMR 组、低 PLR 低 LMR 组及高 PLR 低 LMR组这四组。四组生存曲线之间差异有统计学意义(χ
=410.390,P
<0.05),四组病人两两比较,运用Bonferroni 法校正P
值,以P
<0.008 为差异有统计学意义,除了高 PLR 高 LMR 组与低 PLR 低 LMR 组的生存曲线差异无统计学意义(P
>0.008),其他几组比较,均差异有统计学意义(P
<0.008),见表3。不同组 的 生 存 期 分 别 为(55.801±0.509),(49.306±1.461),(49.634±1.017),(27.884±1.242)月,3 年生存率分别为94.4%、76.4%、79.5%、30.0%。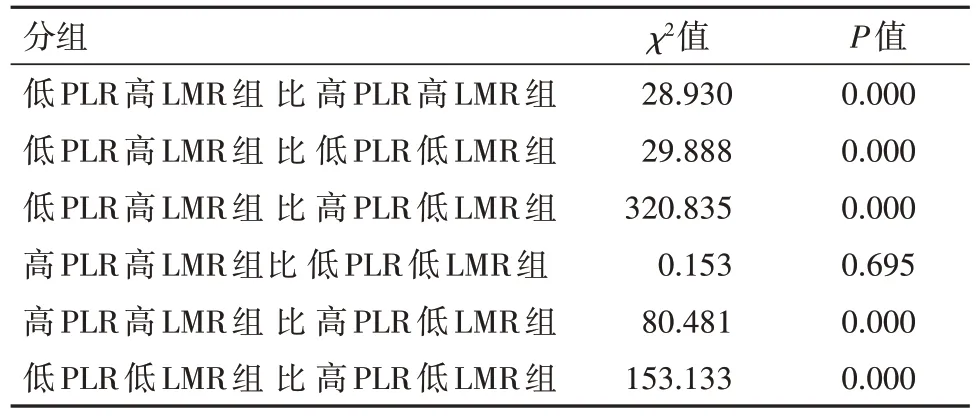
表3 不同PLR、LMR分组病人生存曲线之间的比较
3 讨论
胃癌是最常见的消化道恶性肿瘤之一,具有发病率高,预后差的特点。炎症反应,在癌症的进展中扮演着重要的角色。慢性炎症是一种对组织内稳态丧失的保护性反应,它同时也参与了癌变过程的许多重要环节,而且有些炎症递质则是直接或者间接参与了癌细胞扩散的过程。炎症反应可以由癌症所引发的突变来激活,并且可以通过相关炎症因子促进癌症的进展。而外源性和内源性炎症又可导致免疫抑制,这些都为癌症的进展提供了一个良好的环境。PLR 及 LMR 都是血常规中的常见指标,胃癌病人术前和术后都会完善血常规检查以了解病人的病情,因此血常规具有采集方便、结果可靠的特点。本研究选取了PLR 以及LMR 炎症相关指标,来研究其对于胃癌病人预后的影响。
血小板与肿瘤的发生、转移和血管生成有关,血小板可以通过活化及释放细胞因子和表达多种粘附受体参与肿瘤的生长和转移的过程。而抑制血小板活化可以有效的抑制肿瘤的转移,这表明血小板是肿瘤转移所必需的。据推测,血小板与癌细胞的结合也可以保护癌细胞免受剪切诱导的损伤,并促进癌细胞在人体内的定植。PLR 是临床中可以有效反映血小板功能的指标,所以临床上可以通过研究PLR 高低与胃癌的关系来探讨血小板在胃癌当中的作用。有研究指出,PLR 的高低在结肠癌病人的预后的评估中有重要的价值,Deng等的研究中指出,PLR 与食管癌病人的预后有着显着的关系,而高PLR 可能提示食管癌病人的临床病理结果较差。一项关于乳腺癌的研究指出,高PLR与乳腺癌病人的生存率相关。在我们的研究当中,高PLR 是胃癌病人预后的独立影响因素,高PLR组病人的生存时间明显短于低PLR组病人。高PLR组病人3年生存率为88%,而低PLR组病人3年生存率为46.7%。这就说明随着PLR 值的升高,胃癌病人的预后越差。
淋巴细胞在抑制肿瘤细胞增殖及转移的过程中发挥着重要的作用,它们往往都具有强大的清除肿瘤细胞以及促进肿瘤细胞归巢的能力,淋巴细胞也可以在人体的微环境中表达多种细胞因子,从而达到抑制肿瘤细胞增殖的目的。淋巴细胞被认为是免疫反应的监测指标以及临床疗效的预测因子,近期出现的针对癌症病人的免疫疗法也与淋巴细胞对于肿瘤细胞的清除作用密不可分。单核细胞同样也是人体防御系统的重要组成部分,有研究指出,它在人体中可以分化为肿瘤相关巨噬细胞(TAMs),该细胞是肿瘤微环境中的一个重要角色,它促进肿瘤的发展同时也可以促进肿瘤周围微血管的生成从而导致肿瘤细胞的扩散。所以,我们可以选择淋巴细胞计数与单核细胞的计数的比值来用于预测胃癌病人的预后状况。而在之前的一些研究当中,也证明了LMR 与多种肿瘤间的关系。在一项关于上皮癌的荟萃分析中指出,病人治疗前的LMR 与晚期上皮癌的临床治疗结果相关。徐金良等的研究结果显示,LMR 等血常规中的常见指标可协助鉴别诊断良恶性卵巢肿瘤,同时在卵巢癌临床病理分期的判断中有意义。我们发现LMR是胃癌病人预后的独立影响因素。低LMR 组病人与高LMR 组病人的总生存率在统计学上有差异,其3年生存率分别为56.9%和89.9%。所以,随着LMR值的升高,胃癌病人的预后越好。
以往已经有研究证实了PLR 和LMR 与胃癌病人预后的关系。但是很少有研究将两个指标联合在一起来探讨其对于胃癌病人预后的影响。在我们的研究中,病人被进一步分为低PLR 高LMR组、高 PLR 高 LMR 组、低 PLR 低 LMR 组、高 PLR 低LMR 组。这四组病人的生存时间总体上差异有统计学意义,而我们发现只具备一种危险因素的高PLR 高 LMR 组 以 及低 PLR 低 LMR 组之间 的 生存率差异无统计学意义,而高PLR 低LMR 组比其他三组病人的预后差。因此,如果病人术前检查提示PLR高而LMR低,则表明该病人的预后可能较差。
综上所述,PLR 及LMR 与胃癌病人的预后有着密切的关系。PLR 值越高,LMR 值越低都预示着胃癌病人预后越差,而如果该病人术前检查提示PLR值较高而且LMR 值较低,则说明预后会更差。本研究仍有不足之处,如研究属于回顾性研究,随访时间较短,只有病人总生存时间(OS)的数据,尚需要大样本、多中心的临床试验来验证结论的可靠性。
