宫外生长迟缓早产儿出院后不同营养策略对体格发育的近期影响
2021-07-28武宜亮殷其改霍汝亚寒崔新华盛红刘恒
武宜亮,殷其改,霍汝亚寒,崔新华,盛红,刘恒
随着新生儿学科的发展、新生儿监护病房的普及以及肺表面活性物质替代治疗、新生儿肠外营养等技术的成熟应用,越来越多的早产儿尤其是极早早产儿得以存活,但由于肠内营养建立延迟、宫内营养储备匮乏以及各种并发症的多重影响,这些早产儿在出院时多存在宫外生长迟缓(EUGR),甚至是严重宫外生长受限。EUGR 早产儿出院后均需强化营养目前已达成共识,但强化营养的强度及时间仍存在争议。我国早产儿出院后喂养指南中建议,宫外生长迟缓早产儿作为高危早产儿,应足量强化至校正胎龄38~40周后半量强化至校正月龄6个月;同时,指南中也强调了个体差异,可根据体格生长指标在校正同月龄的百分位数决定是否继续强化营养,小于胎龄儿体格生长指标达P
以上时可参考个体增长速率逐渐终止强化喂养。鉴于此,本文即对EUGR早产儿出院后给予不同的强化营养强度及时间,观察研究其对体格生长指标的影响,以期为EUGR 早产儿寻找最佳的出院后强化营养策略。现报告如下。1 资料与方法
1.1 一般资料
2016 年 1 月至 2018 年 12 月在江苏省连云港市第一人民医院住院好转出院的宫外生长迟缓早产儿。纳入条件:①出生胎龄<37 周;②出生体质量<2 500 g;③出院时体重低于同校正胎龄平均体重的第10 百分位(P
);④病例资料完整;⑤出院时无合并严重的影响生长发育的疾病,且能完全经口喂养;⑥无遗传代谢性疾病或先天性畸形。排除条件:住院期间及出院后随访期间罹患严重的明显影响生长发育的疾病。1.2 方法
1.2.1
分组 将入选病例按随机抽样表进行随机分组,将其分为A、B 两组并编号。两组分别采用不同的强化喂养策略,A 组给予足量强化营养至校正胎龄(CGA)40 周后改半量强化营养至校正月龄(CA)6 月龄,B 组给予足量强化营养至体质量达同校正胎龄平均体质量的第10 百分位(P
)后改半量强化营养至体质量达同校正胎龄平均体质量的第25 百分位(P
)。其中母乳喂养者足量强化是指在每20 mL母乳中添加1 g母乳强化剂(HMF),半量强化为一半直接母乳,一半按每20 mL 母乳中添加1 g母乳强化剂(HMF);配方喂养者足量强化是指给予早产儿配方奶(PTF)喂养,半量强化是指给予早产儿出院后配方奶(PDF)喂养;部分母乳喂养者,当母乳量≥50%时足量强化是指足量强化母乳+PTF,半量强化是指半量强化母乳+PDF,当母乳量<50%时足量强化指母乳+PTF,半量强化指母乳+PDF。HMF、PTF、PDF均由雀巢公司提供。1.2.2
调查与随访 所有纳入研究的EUGR 早产儿均由课题组专人进行随访,测量其体质量、身长、头围并填写“EUGR 早产儿随访表”。CGA40 周内(或体重在生长曲线P10以下)每两周随访一次,CGA40周后(或体重在生长曲线P10 以上)每4 周随访一次直至校正月龄6月(CA6m)。在预定时间7 d内随访者均视为按时随访,超过7 d 者视为失访。早产儿家长对研究方案签署知情同意书。本研究符合《世界医学协会赫尔辛基宣言》的相关要求。1.2.3
生长发育评估标准 出生后CGA40 周前采用 2013 年修订的 Fenton 早产儿生长曲线为评价标准。CGA40 周后采用2009 年我国儿童生长曲线作为参考标准。体格生长指标(体质量、身长、头围)达校正同胎龄生长曲线的P
以上视为追赶生长比较满意。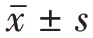
2 结果
2.1 研究对象的一般情况
共纳入178例EUGR 早产儿,其中 A 组 82 例,B 组 96 例。两组婴儿性别、出生时胎龄、体质量、身长、头围、出院时校正胎龄、体质量、身长、头围及出院后喂养方式差异无统计学意义(P
>0.05)。见表1。
表1 宫外生长迟缓早产儿178例基本情况比较
2.2 出院后体格发育指标比较
在校正胎龄40周、校正月龄1月龄时,两组婴儿的体质量、身长、头围比较之间差异无统计学意义(P
>0.05)。校正月龄2、3、4、5、6 月龄时A 组婴儿的体质量、身长、头围均超过B组,差异有统计学意义(P
<0.05)。见表2。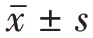
表2 宫外生长迟缓早产儿178例出院后体格发育指标比较/
2.3 两组中严重宫外生长受限早产儿的一般情况
本次纳入研究的178 例EUGR 早产儿中,共有52 例属于严重宫外生长受限(出院时体质量小于同校正胎龄平均体质量的第3 百分位)早产儿,其中A组24例,B 组28例。两组婴儿性别、出生时胎龄、体质量、身长、头围、出院时校正胎龄、体质量、身长、头围及出院后喂养方式差异无统计学意义(P
>0.05)。见表3。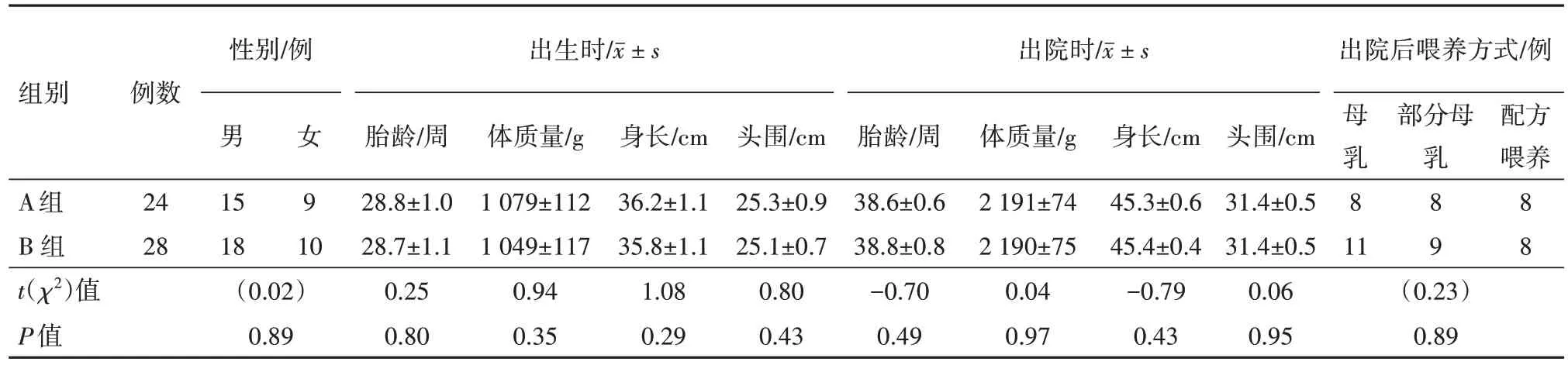
表3 宫外生长迟缓早产儿178例中严重宫外生长受限早产儿52例基本情况比较
2.4 严重宫外生长受限早产儿出院后体格发育指标比较
在校正胎龄40 周、校正月龄1、2、3、4、5、6月龄时,两组婴儿的体质量、身长、头围比较,差异均无统计学意义(P
>0.05)。见表4。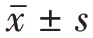
表4 宫外生长迟缓早产儿178例中严重宫外生长受限早产儿52例出院后体格发育指标比较/
2.5 两组EUGR 早产儿出院后体格发育指标达同校正胎龄
P
情况
两组EUGR 早产儿在校正月龄6月龄时体质量、身长、头围均达同校正月龄平均体质量、身长、头围的P
以上。其中A 组早产儿自校正月龄5月龄起体质量、身长、头围均达同校正月龄平均体质量、身长、头围的P
以上,B 组早产儿自校正月龄4月龄起体质量、身长、头围均达同校正月龄平均体质量、身长、头围的P
以上。见表5。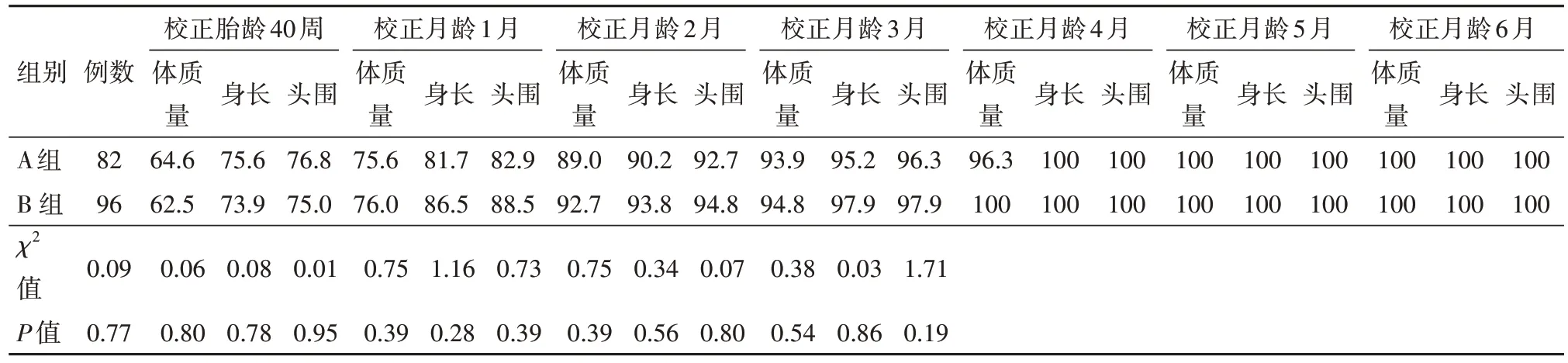
表5 两组EUGR早产儿出院后体格发育指标达同校正胎龄P10情况比较/%
3 讨论
早产、低出生体重儿是婴儿和儿童期发生生长发育迟缓落后、感染性及营养性疾病的高风险人群,也是导致5 岁以下儿童死亡的主要原因。目前全球每年约有1 500 万早产儿出生,我国早产儿每年出生率为7%~8%,达110 万左右,位居世界第二。与足月儿相比,早产儿更容易面临营养缺乏以及宫外生长迟缓的风险。宫外生长迟缓(EUGR)是相对于宫内生长迟缓(IUGR)而言的,是指出院时的体重、身高或头围低于同胎龄的第 10 百分位。我国早产儿EUGR 发生率明显高于国外报道。证据表明,早产儿出院后的营养状况、头围的增长与神经发育的结局及远期预后密切相关,甚至与成年后的慢性疾病相关。EUGR 早产儿在出院时即存在严重营养匮乏及生长发育迟缓,因此,EUGR早产儿出院后的营养状况更应当重视。
我国《早产/低出生体重儿喂养建议》中提出,在制定早产/低出生体重儿营养管理的目标时应当基于不同的出生体重和不同的年龄阶段。“不同年龄阶段”中,第一阶段为“转变期”,即生后7 d 以内,此时的管理目标是维持营养和代谢的平衡;第二阶段是“稳定一生长期”,即临床状况平稳至出院,此时的管理目标是达到宫内体质量增长速率即15 g·kg·d;第三阶段“出院后时期”,指出院至 1 岁,此时的管理目标是达到理想的追赶性生长。适于胎龄早产儿体重、身长、头围达到校正月(年)龄的P~P、小于胎龄早产儿>P均视为追赶生长比较满意。早产儿追赶生长不仅与其远期预后及体格发育密切相关,更可使其神经发育结局受益,因此如何帮助早产儿实现出院后追赶生长至关重要。
由于EUGR 早产儿出院时存在严重营养匮乏,为实现追赶生长,EUGR 早产儿出院后需给予强化营养已形成共识,同时,部分学者认为,早产儿在追赶生长过程中可能会因为体重在短期内增长速度过快而对成年期心血管疾病、代谢性疾病的发生形成不良影响。为此,如何给予EUGR早产儿出院后最优化的强化营养强度及时间一直是近年来国内外学者讨论的内容。欧洲小儿胃肠、肝病和营养学会(ESPGHAN)推荐,出院时体重低于正常的早产儿应用强化母乳喂养或蛋白质、矿物质和微量元素含量较高、并含长链不饱和脂肪酸的PDF 喂养至校正胎龄(CGA)40周,甚至到校正胎龄52周。冯琪教授建议,出院时体重小于同胎龄、同性别胎儿第10百分位以下者,母乳喂养时可短期使用母乳营养素全强化喂养,随后根据生长状况转为营养素半强化,直至停止强化;对不能母乳喂养者,可在严密监测下短期使用早产儿配方,随后建议使用早产儿过渡配方直至体格生长到相应人群第25百分位。我国《早产、低出生体重儿出院后喂养建议》中指出,宫外生长迟缓早产儿(高危),母乳喂养者足量强化母乳喂养至校正胎龄38~40周后,母乳强化调整为半量强化;部分母乳喂养者,如母乳量≥50%,则足量强化母乳+早产儿配方至校正胎龄38~40 周,之后转换为半量强化母乳+早产儿过渡配方,如母乳量<50%,或缺乏人乳强化剂时,鼓励直接哺乳+早产儿配方至校正胎龄38~40 周,之后转换为直接哺乳+早产儿过渡配方;配方喂养者应用早产儿配方至校正胎龄38~40周后转换为早产儿过渡配方;同时,建议中也强调了个体差异,可根据体格生长指标在校正同月龄的百分位数决定是否继续或停止强化营养,小于胎龄儿体格生长指标达P以上时可参考个体增长速率逐渐终止强化喂养。综上,EUGR 早产儿出院后的强化营养策略可总结为两种意见:①足量强化营养至校正胎龄38~40 周后改半量强化营养至校正月龄6 月龄;②足量强化营养至体重达校正同胎龄体重的P后改半量强化营养至体重达校正同胎龄体重的P。为了明确哪种强化营养方案可以更好地帮助EUGR 早产儿实现适宜的追赶生长,我们对上述两种营养方案进行了对比研究实验。
在我们的研究中,分别对随机分组的两组EUGR早产儿给予上述两种不同营养方案进行比较,结果显示这两组早产儿在校正月龄6 月龄时体质量、身长、头围均能达同校正月龄平均体质量、身长、头围的第10百分位(P)以上,这两种营养策略均能帮助宫外生长迟缓早产儿实现追赶生长。两组早产儿在校正胎龄40 周、校正月龄1 月的体格发育情况差异无统计学意义(P
>0.05),在校正月龄2~6月龄时前组早产儿体质量、身长、头围均超过后组,差异有统计学意义(P
<0.05),因此,我们认为,在总体上前者较后者有优势,在出院后按照校正胎龄及校正月龄去强化,对促进EUGR 早产儿的体质量增长可能更为理想,这种营养优势对早产儿后期的营养状况及神经系统发育情况也可能更为有利。其中,两组中严重宫外生长受限(出院时体质量小于同校正胎龄平均体质量的第3百分位)的早产儿,后组在校正月龄1~6月龄体质量、身长、头围均大于前组,但差异无统计学意义(P
>0.05),考虑样本量偏少,且随访时间较短,其远期影响尚需进一步研究。总之,早产儿在出生后常常合并各种疾病,出院时的营养个体差异较大,出院时要给予合理的营养风险评估,制定个性化营养方案,达到个性化喂养,以实现最优化的追赶生长,帮助早产儿达到理想的营养状态。