桉柠蒎肠溶软胶囊联合鼓室注射地塞米松治疗分泌性中耳炎的临床研究
2021-07-22何婷婷吴树浓李柏滋邹健华
何婷婷,卢 坚,吴树浓,李柏滋,邹健华
(江门市人民医院耳鼻咽喉科,广东 江门 529000)
分泌性中耳炎(SOM)是与感染、免疫反应及咽鼓管功能障碍有关的耳鼻喉科疾病,临床主要表现为听力下降、中耳积液[1-2]。若SOM患者得不到及时有效的临床治疗,可导致听力减退,严重者还可能出现听小骨破坏、听力严重受损,降低了患者的生活质量[3]。鼓室穿刺引流能有效清除中耳积液、改善听力,但不能完全消除积液,极易引起复发[4]。而糖皮质激素具有免疫抑制、消肿及缓解炎症反应等药理作用,其中地塞米松在消除局部水肿、抑制炎症反应、强效抗过敏等方面效果更为突出,是现阶段临床治疗SOM的常用药物[5]。而鼓室内注射激素为局部给药方式,全身副作用小,靶特异性高,外淋巴使药物快速到达病灶,明显改善局部炎症反应,抑制鼓室内分泌[6]。桉柠蒎肠溶软胶囊可以稀化黏液,增加咽鼓管粘膜黏液纤毛的清除功能,有利于分泌物排出,同时缓解炎症和肿胀症状,改善疾病转归[7]。基于此,本研究探讨SOM治疗中桉柠蒎肠溶软胶囊联合鼓室注射地塞米松的疗效,报告如下。
1 资料与方法
1.1 一般资料
选取本院2018年1月-2020年11月SOM患者70例。纳入标准:①满足《实用耳鼻咽喉头颈外科学》[8]中SOM诊断标准,并经耳镜检查、声导抗测试等确诊;②单耳发病;③年龄超过18岁;④患者签署知情同意书;⑤近期未接受抗生素及其他药物治疗。排除标准:①存在耳部手术史者;②合并化脓性中耳炎及其他类型中耳炎者;③对本研究药物过敏者;④合并鼻咽部肿瘤、鼓膜穿孔者;⑤精神及认知功能严重损伤者;⑥心、肺、肾等严重功能障碍者。经随机数字表法将70例患者分为观察组和对照组,均为35例。观察组:男性19例,女性16例;年龄22~51岁,平均(35.84±6.96)岁;患侧:右耳15例,左耳20例;声导抗测试:B型22例,C型13例。对照组:男性16例,女性19例;年龄20~55岁,平均(36.15±7.26)岁;患侧:右耳17例,左耳18例;声导抗测试:B型23例,C型12例。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
对照组采用鼓室注射地塞米松治疗。患者取坐位,头部微倾,确保患侧面对医师,对鼓膜进行表面麻醉,常规消毒外耳道,将鼓膜穿刺针头于鼓膜前下限位置进行穿刺,抽出积液,当注射器抽出气泡后停止抽吸,于患处注射地塞米松磷酸钠注射液(河南润弘制药股份有限公司生产,国药准字H41020330)5mg,注射完成后头部偏向对侧0.5小时,同时按压耳屏,感觉到咽部有药液流出后结束按压,1周/次,连续治疗4周。观察组采用桉柠蒎肠溶软胶囊联合鼓室注射地塞米松治疗。鼓室注射地塞米松的用法用量与对照组一致;同时桉柠蒎肠溶软胶囊(北京九和药业有限公司生产,国药准字H20052401)口服,0.3g/次,3次/d。
1.3 观察指标
①临床疗效评估:治愈,即鼓膜形态和活动恢复正常,耳部症状消失,纯音听阈测试结果恢复正常水平,声导抗图为A型;好转,即耳部症状改善,鼓膜形态和活动趋于正常,纯音听阈测试听力改善10dB以上,声导抗图为A型或C型;无效,即耳部症状、鼓膜形态及活动、纯音听阈测试结果及鼓室导抗图均无改善[9]。将治愈率及好转率之和视为临床治疗总有效率。②生活质量:应用慢性耳病调查量表(CCES)[10]评估,包括活动限制(3条目,总分3~17分)、症状(7条目,7~40分)和医疗资源占用(3条目,3~15分),分值与生活质量成正比。③听阈水平:在治疗前后使用纯音测听仪(丹麦Madensen公司生产,型号OB922)测定两组500Hz、1000Hz、2000Hz频率下的听阈水平。④不良发应发生率:统计并比较两组治疗期间头晕、消化道反应、水肿及失眠等不良反应发生情况。
1.4 统计学方法
采用SPSS 20.0软件统计。符合正态分布的计量数据用t检验;计数资料n(%)用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
两组临床治疗总有效率分别为91.43%和71.43%,观察组高于对照组(P<0.05)。见表1。
2.2 两组治疗前后生活质量比较
两组治疗前活动限制、症状、医疗资源占用及CCES总分,差异无统计学意义(P>0.05)。两组治疗后活动限制、症状、医疗资源占用及CCES总分较治疗前升高,且观察组高于对照组(P<0.05)。见表2。
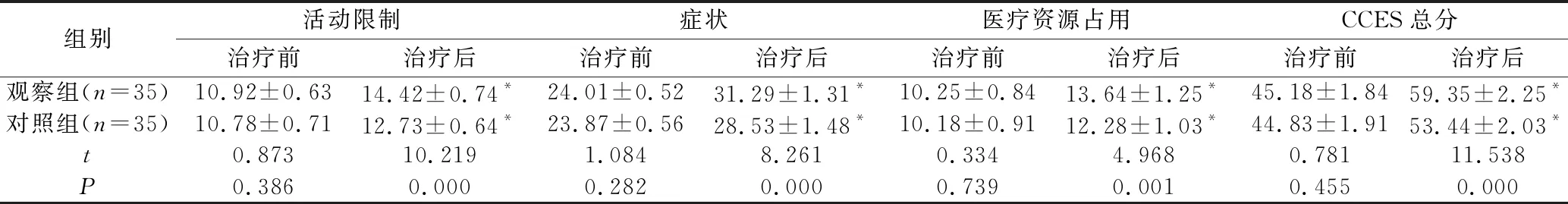
表2 两组治疗前后生活质量比较(分)
2.3 两组治疗前后听阈水平比较
两组治疗前500Hz、1000Hz、2000Hz下听阈水平比较,差异无统计学意义(P>0.05)。两组治疗后500Hz、1000Hz、2000Hz下听阈水平较治疗前降低,且观察组低于对照组(P<0.05)。见表3。

表3 两组治疗前后听阈水平比较(dB)
2.4 两组不良反应比较
两组不良反应发生率比较,差异无统计学意义(P>0.05)。见表5。
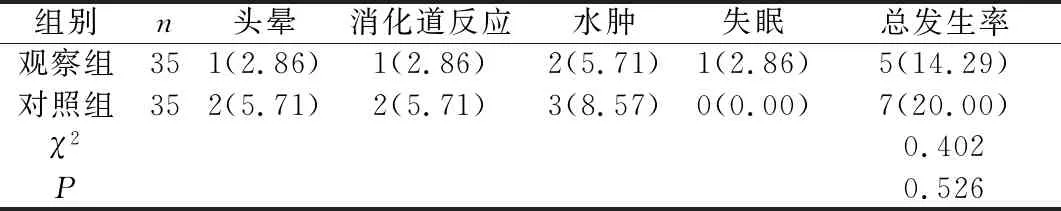
表4 两组不良反应比较[例(%)]
3 讨论
SOM患者的黏液纤毛运动系统出现功能障碍,导致积液大量堆积于中耳,继而使纤毛功能损伤加重。因此,鼓室内分泌物引流、改善咽鼓管纤毛运动功能是临床治疗SOM的关键。鼓室穿刺引流通过抽吸鼓室内积液改善听力功能,已成为临床治疗SOM的重要方法。但有研究认为,鼓室穿刺引流不能有效改善咽鼓管纤毛运动功能及鼓膜肿胀,且反复穿刺可能提升感染的风险[11-12]。可见,单独使用鼓室穿刺引流治疗存在一定的局限性,临床需要探寻更为高效、安全的治疗手段,以提高临床疗效。
临床研究发现,中耳炎患者存在强烈的炎症反应,可经血液循环及淋巴等途径传至全身,进而激活全身免疫反应,导致病变部位免疫炎症反应加重[13]。而目前鼓室注射地塞米松治疗中耳炎在临床应用较常见。其中地塞米松的抗炎、抗过敏的效果强,是常见的肾上腺皮质激素药物,可以迅速被黏膜吸收,有效抑制细胞表面受体和免疫球蛋白的结合,发挥免疫抑制作用,进而减少白细胞介素的分泌,抑制T淋巴细胞的转化,改善机体免疫功能;还可以阻碍白细胞及巨噬细胞聚集,抑制溶酶体酶、炎症细胞的分泌,影响毛细血管扩张,使毛细血管通透性降低,改善血管渗出,改善机体炎症反应,缓解水肿情况,减少中耳积液,还可抑制肉芽组织形成[14-15]。张英等[16]研究发现,在中耳炎的治疗中,鼓室注射地塞米松能够降低听阈水平,具有良好的疗效。本研究发现,治疗后对照组的临床疗效明显,听阈水平和生活质量明显改善,与上述文献[16]相对一致。分析原因为地塞米松作为长效糖皮质激素药物,在耳蜗靶细胞胞浆中,与受体结合成复合物,继而抑制炎症反应,减轻血管内皮细胞水肿,使内耳血供增加,使微循环状况好转,改善耳部症状和听力功能。
同时,本研究显示观察组治疗后的临床疗效及生活质量改善程度均比对照组更有优势,观察组治疗后500Hz、1000Hz、2000Hz下听阈水平均低于对照组,提示在鼓室注射地塞米松治疗基础上,对SOM患者联合桉柠蒎肠溶软胶囊治疗能有效缓解临床症状,改善SOM患者的听阈水平,促进听力功能恢复,提高生活质量,疗效确切。分析原因为桉柠蒎肠溶软胶囊的有效成分包括桉油精、柠檬烯和α-蒎烯,可降低黏液黏度,促进咽鼓管纤毛清除功能,加快中耳积液的排泄,使咽鼓管恢复通畅,消除黏膜肿胀症状,还可具有抗感染的效果,重建中耳间隙防御系统,改善耳部症状和听力功能,从而改善病情预后[17-18]。并且本研究还发现,两组不良反应发生率比较无明显差异,表明桉柠蒎肠溶软胶囊联合鼓室注射地塞米松治疗并不会增加不良反应发生率,具有较好的安全性。
综上所述,对SOM患者应用桉柠蒎肠溶软胶囊联合鼓室注射地塞米松治疗,能缓解临床症状,改善听阈水平和生活质量,疗效确切。
