鼻内镜联合支撑喉镜与电子喉镜手术治疗声带息肉的临床疗效及安全性分析
2021-07-21计建明谢九根杨军华
计建明,谢九根,杨军华
(吉安市中心人民医院耳鼻喉科,江西 吉安 343000)
声带息肉是临床常见疾病,发病原因多与患者长时间的发声用力过度或不当、长期慢性的刺激声带、继发性上呼吸道感染等密切相关[1]。以往临床多采用药物进行治疗,但效果欠佳。手术是临床治疗声带息肉的首选方式,支撑喉镜可有效治疗声带息肉,但通常因视野不足增加二次手术发生率,损伤声带,不利于术后嗓音功能恢复[2]。而鼻内镜联合支撑喉镜可有效增加手术视野,利于手术操作[3];电子喉镜操作较简单,在临床治疗声带息肉具有一定疗效,但临床关于鼻内镜联合支撑喉镜与电子喉镜手术的临床疗效仍存在一定争议[4]。基于此,本研究旨在比较鼻内镜联合支撑喉镜与电子喉镜手术治疗声带息肉的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 选取2015年6月至2019年6月本院收治的60例声带息肉患者作为研究对象,采用随机数表法分为两组,各30例。A组男17例,女13例;年龄20~57岁,平均年龄(38.46±6.54)岁;病程3个月~10年,平均病程(2.84±0.88)年。B组男16例,女14例;年龄21~56岁,平均年龄(38.23±6.48)岁;病程2个月~9年,平均病程(2.81±0.82)年。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准。
纳入标准:喉镜检查可见声带前、中1/3附近有半透明、淡黄色或粉红色肿物,表面光滑;出现不同程度嘶哑;患者及家属均知情同意并签署知情同意书。排除标准:喉乳头状瘤;伴有精神疾病;不能耐受手术。
1.2 方法 A组采用鼻内镜联合支撑喉镜手术。术前禁食,全麻插管,取仰卧位,检测患者的各项生命体征,头部后仰,支撑喉镜暴露声门、固定,鼻内镜通过支撑喉镜至喉腔,观察患者病变部位的大小、形态、位置等,明确正常组织的分界。采用显微手术刀切开病变组织与正常组织交界,息肉钳切除息肉组织,术中操作轻柔、快速、准确。修整声带边缘,如为双侧病变则去除、修整一侧声带,再进行另一侧手术。肾上腺素+0.9%氯化钠溶液棉球止血。
B组采用电子喉镜手术。局部浸润麻醉后,采用1%麻黄素收缩鼻腔,取仰卧位,鼻腔插入电子喉镜镜,观察患者的病灶组织位置、大小与周围组织的关系,置入操作钳,完全切除声带病灶,观察有无病灶残留、出血等,如有残留再次将操作钳置入切除病灶,如有出血采用肾上腺素+0.9%氯化钠溶液棉球止血,退出器械。
1.3 观察指标 ①比较两组临床指标,包括术中出血量、手术时间。②比较两组术前及术后1个月嗓音指标,按要求发出制定音调,截取较稳定的波形检测嗓音学指标,包括标准化噪音能量(NNE)、基频微扰(Jitter)、振幅微扰(Shimmer)。③比较两组并发症发生情况,包括门牙松动、术后出血、术后残留、软腭损伤。
1.4 统计学方法 采用SPSS 25.0统计软件进行数据处理,计量资料以“±s”表示,组间用独立样本t检验,组内用配对样本t检验,计数资料以χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标比较 A组术中出血量多于B组,手术时间长于B组,差异有统计学意义(P<0.05),见表1。
表1 两组临床指标比较(±s)
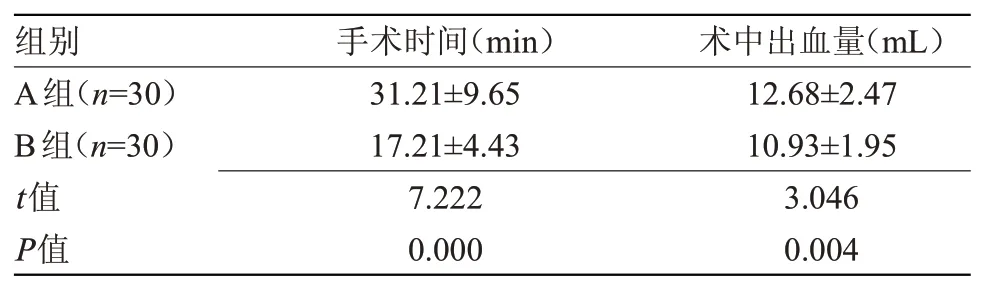
表1 两组临床指标比较(±s)
?
2.2 两组嗓音指标比较 术后,两组NNE、Jitter、Shimmer水平均低于术前,且A组低于B组,差异有统计学意义(P<0.05),见表2。
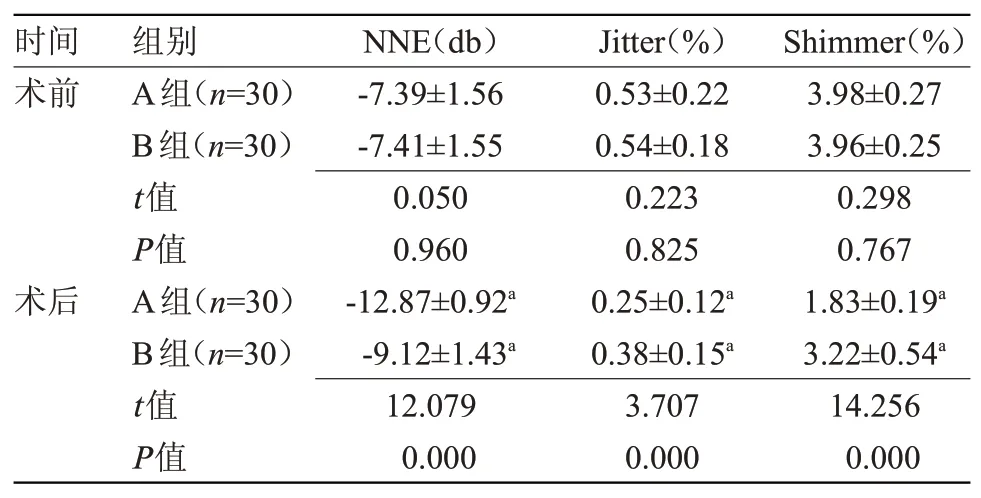
表2 两组嗓音指标比较[n(%)]
2.3 两组并发症发生率比较 术后,A组并发症发生率低于B组,差异有统计学意义(P<0.05),见表3。
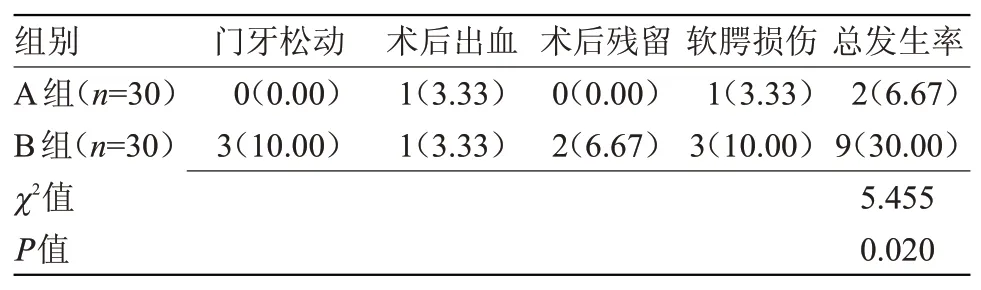
表3 两组并发症发生率比较[n(%)]
3 讨论
声带是由黏膜固有层浅层、中层、深层、黏膜上皮层及黏膜肌层构成,其中声带息肉是临床常见的良性病变,饮食不合理、过度用嗓、过度烟酒刺激等因素导致[5]。该病治疗方法有药物及手术治疗,但药物治疗疗效欠佳,手术是临床治疗声带息肉的常用方式[6]。临床治疗声带息肉的手术方式较多,均具有一定的疗效[7]。相关研究[8]指出,声带息肉病变常发于声带固有层浅层,若术中减少对固有层浅层的损伤,利于患者的术后恢复。因此,选择合理有效的手术方式,在取的满意疗效的同时减少并发症发生成为临床研究的重点。
本研究结果显示,A组手术时间长于B组,术中出血量多于B组,术后NNE、Jitter、Shimmer水平低于B组,并发症发生率低于B组(P<0.05),表明声带息肉患者采用鼻内镜联合支撑喉镜与电子喉镜手术均具有一定的疗效,且鼻内镜联合支撑喉镜更有利于嗓音功能恢复,具有一定的安全性。电子喉镜手术是临床常用的治疗声带良性病变的手术,操作较简单,可有效缩短手术时间、减少术中出血量;同时,该术式仅采用浅表麻醉,操作较方便,且其具有一定的弯曲性,可清晰显示病灶,迅速切除病灶[9]。但操作范围有限,难以一次切除较大病灶,多次进行手术损伤患者的固有层浅层,易造成术后发声困难、病灶残留等并发症。鼻内镜联合支撑喉镜术中通过鼻内镜自动进行调焦及镜头控制,可避免反复调试喉镜,减少长时间压迫口腔组织,利于患者术后嗓音功能恢复;且鼻内镜光源束来自光导纤维,照射强度高,可充分观察生理暗区,并数倍放大,对声门暴露较困难患者,可多方位,多角度的进行观察,可更仔细观察病灶,避免残留病灶;而鼻内镜可在充分暴露声门结构的同时,在直视下切除息肉组织,减少并发症的发生[10]。鉴于本研究样本量有限,随访时间较短,后期应加大样本量,延长随访时间,进一步验证结论的可靠性。
综上所述,声带息肉患者采用鼻内镜联合支撑喉镜与电子喉镜手术均具有一定的疗效,其中电子喉镜手术的术中出血量少、手术时间短,而鼻内镜联合支撑喉镜更有利于嗓音功能恢复,具有一定的安全性。
