CTA与TCD在缺血性脑卒中患者颈动脉狭窄诊断中的价值分析
2021-07-21罗菲菲
罗菲菲,陈 君
(重庆市沙坪坝区陈家桥医院神经内科,重庆 401331)
缺血性脑卒中是临床上常见的脑血管疾病,多发于中老年群体,其多由脑部供血不足或供血突然中断导致,致使脑细胞发生缺血性坏死,造成患者不可逆的脑功能缺损。相关研究显示,颈动脉狭窄是缺血性脑卒中发生的主要危险因素,大约25%的缺血性脑卒中由颈动脉狭窄所引发[1]。因此尽早检出颈动脉狭窄并及时进行治疗对预防缺血性脑卒中的发生具有重要意义。随着医学技术的飞速发展,影像学检查在多种疾病的诊断中起着重要作用。数字减影血管造影(DSA)是颅内动脉粥样硬化狭窄诊断的金标准,可对颅内血管进行三维旋转并重复显示,清晰呈现出颅内血管斑块的形态、部位,诊断颅内动脉狭窄敏感性高,但DSA属于有创检测手段,会导致患者出现神经系统与非神经系统并发症,具有一定的危险性,同时其检查费用相对较高、过程繁琐,临床应用受到限制[2]。近年来,计算机断层扫描血管造影(CTA)和经颅多普勒超声(TCD)逐渐被应用于颈动脉狭窄的早期筛查中,其通过对患者颈动脉血流动力学参数和血流方向等指标进行测定,进而判断颈动脉狭窄程度,其具有费用低廉、过程简单、无创等优点[3-4]。但目前临床关于CTA和TCD被用于诊断颈动脉狭窄的临床价值尚无明确定论,基于此,本研究分别采用CTA和TCD对缺血性脑卒中患者进行检查,分析两者在颈动脉狭窄诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年2月重庆市沙坪坝区陈家桥医院收治的97例缺血性脑卒中患者为研究对象,开展前瞻性研究。其中男性53例,女性44例;年龄42~78岁,平均(57.67±8.21)岁;发病至入院时间1~2 h,平均(1.65±0.17) h;单发性脑梗死66例,多发性脑梗死31例。纳入标准:符合《中国脑血管病防治指南》[5]中关于缺血性脑卒中的相关诊断标准者;首次发病者;无造影剂使用禁忌证者等。排除标准:合并高血压和其他心脑血管疾病者;合并恶性肿瘤者;既往有脑动脉瘤病史者等。本研究经院内医院医学伦理委员会审核批准,患者或家属签署知情同意书。
1.2 方法 ①DSA检查:患者平卧,使用2%利多卡因进行局部浸润麻醉,使用血管造影机(Germany Siemens公司,型号:AXIOMdTA)进行检查,经股动脉穿刺后由导丝引导将5F导管鞘导入主动脉弓处,进行颈内动脉造影,再使用5F椎动脉管进行两侧椎动脉造影,采集图像后对患者颈动脉狭窄情况进行整体判断。②CTA检查:患者仰卧,使用64排螺旋CT(Germany Siemens公司,型号:Light Speed)对患者自主动脉弓至颅骨顶部范围进行扫描,先行常规CT扫描,具体参数设置如下:电流为240 mA,电压为120 kV,矩阵为512×512,层厚为1.0 mm,间距为1.0 mm,螺距为1.375,重建层厚为0.5 mm;经肘静脉以4.0 mL/s速率注入40 mL的碘普罗胺造影剂,延迟8 s后再次以相同参数进行扫描。③TCD检查:患者平卧,头向后仰,暴露颈部,使用经颅多普勒诊断仪(Germany Compummedics公司,型号:DWIQL)对患者进行检查,使用2~16 MHz多普勒探头对患者双侧颈内外动脉分叉处、颈总动脉、颈内动脉颅外段血管走行进行检测,并记录颈动脉内径、血流充盈情况、收缩期峰值流速、舒张末期流速、搏动指数等指标。
1.3 观察指标 ①狭窄程度。依据NASCET超声参数[6]对CTA和TCD检查结果中患者颈动脉狭窄情况进行判断,重度狭窄:狭窄率为70%~99%;中度狭窄:狭窄率为50%~69%;轻度狭窄:狭窄率为15%~49%。狭窄率=(1-最狭窄处直径/远端正常动脉直径) ×100%。并分别计算CTA和TCD与DSA检查下颈动脉狭窄程度的一致性,Kappa值≥ 0.7 为一致性极强,0.4 <Kappa值 < 0.7为一致性较好,Kappa值≤ 0.4为不具有一致性。②根据CTA和TCD对缺血性脑卒中患者颈动脉狭窄的检出情况,计算并比较两者的诊断效能。灵敏度=真阳性例数/(真阳性+假阴性)例数×100%
1.4 统计学方法 应用SPSS 22.0统计软件分析数据,计数资料以[例(%)]表示,采用χ2检验;应用Kappa检验进行一致性分析。以P< 0.05为差异有统计学意义。
2 结果
2.1 DSA和CTA检查结果 DSA检查结果显示,97例缺血性脑卒中患者中颈动脉轻度狭窄24例,中度狭窄36例,重度狭窄37例。CTA检查结果显示,97例缺血性脑卒中患者颈动脉狭窄90例,其中轻度狭窄23例,中度狭窄33例,重度狭窄34例。CTA与DSA对缺血性脑卒中患者颈动脉不同狭窄程度检出情况经比较,差异均无统计学意义(均P>0.05);且经一致性检验,Kapaa值为0.908,见表1。
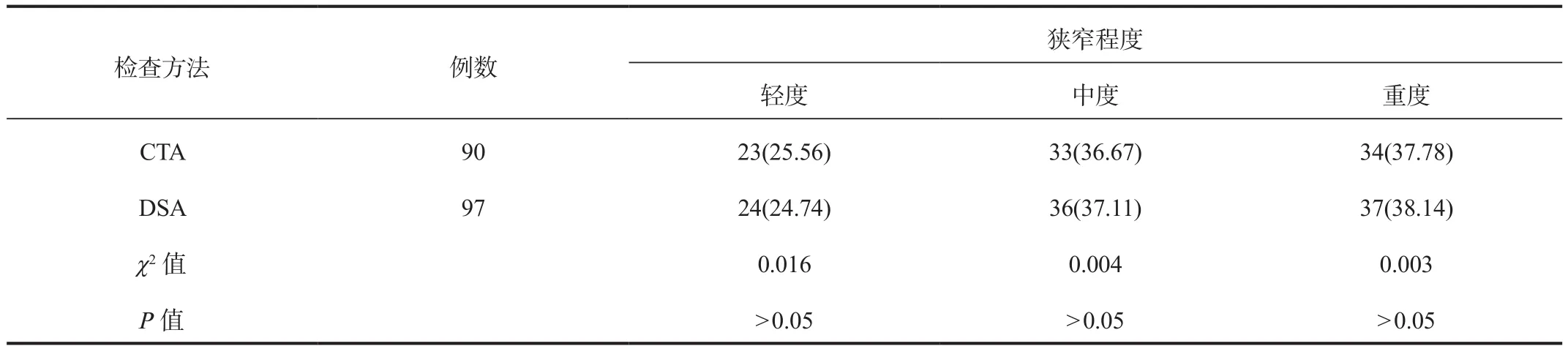
表1 DSA和CTA检查结果比较[例(%)]
2.2 DSA和TCD检查结果 TCD检查结果显示,97例缺血性脑卒中患者颈动脉狭窄80例,其中轻度狭窄20例,中度狭窄31例,重度狭窄29例。TCD与DSA对缺血性脑卒中患者颈动脉不同狭窄程度检出情况经比较,差异均无统计学意义(均P> 0.05);且经一致性检验,Kapaa值为0.712,见表2。
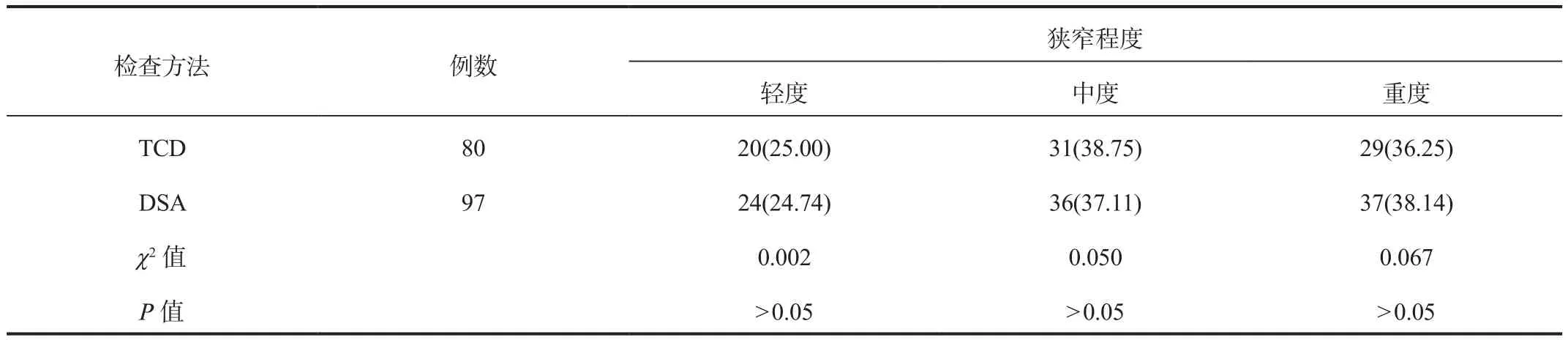
表2 DSA和TCD检查结果比较[例(%)]
2.3 CTA和TCD的诊断效能 97例缺血性脑卒中患者经CTA检查确诊颈动脉狭窄90例,漏诊9例;97例缺血性脑卒中患者经TCD检查确诊颈动脉狭窄80例,漏诊19例。CTA诊断缺血性脑卒中患者颈动脉狭窄的灵敏度高于TCD,漏诊率低于TCD,差异均有统计学意义(均P< 0.05),见表 3。
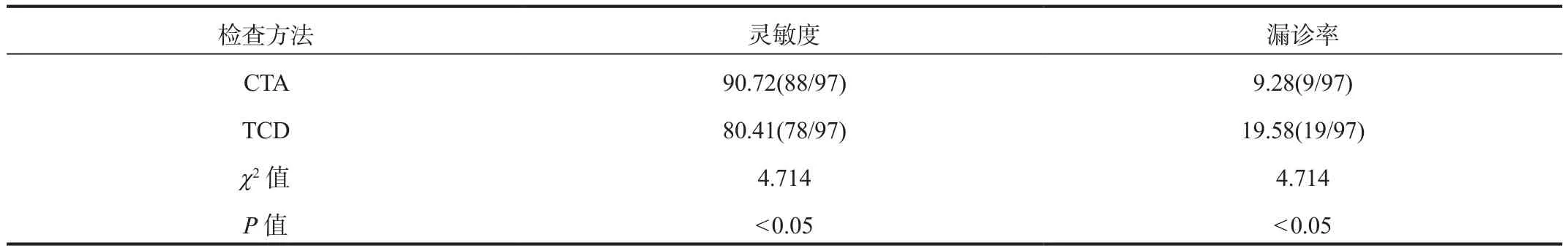
表3 CTA和TCD的诊断效能比较(%)
3 讨论
脑卒中是由脑动脉系统病变导致血管痉挛、闭塞或破裂引起的,可造成以偏瘫为主的肢体功能障碍,同时伴有认知功能障碍,严重影响患者的生存质量,病情严重时可直接导致患者死亡。缺血性脑卒中发病的危险因素包括不可干预因素(如年龄、性别、种族、遗传等)及可干预因素(如高血压、糖尿病、肥胖、心脏疾病等),相关研究显示,颈动脉狭窄是导致缺血性脑卒中发生的主要危险因素,每年约13%的颈动脉狭窄患者进展为脑卒中,其原因在于,颈动脉狭窄会导致患者脑血流动力学的改变,影响患者脑部血氧供应,进而引起缺血性脑卒中[7-8]。因此,提高颈动脉狭窄的早期检出率,并及时进行治疗对预防缺血性脑卒中的发生与改善患者预后具有重要意义。
TCD是一种通过探测颅内血管血流动力学情况进而对血管内部情况进行判断的影像学检查方法,其可根据颈动脉内径和血液流动充盈情况对血管壁是否存在斑块以及斑块状态进行评估,进而较为准确地评价患者颈动脉狭窄程度,分析颈动脉血管狭窄导致的血流动力学改变特征[9]。既往研究表明,TCD对颈动脉狭窄≥ 70%诊断的敏感度为65%~98%,特异度为83%~98%,说明其对颈动脉狭窄具有较好的诊断价值[10]。同时TCD具有无创、可重复性等优点,若患者颈动脉血流速度降低、峰形变钝、搏动性下降,则提示血管内部已经发生病变,对脑血管疾病的发生具有重要的预测价值[11]。CTA具有扫描迅速、辐射小等优点,其经肘部注射造影剂,可通过三维重建技术从多角度显示血管结构,其可立体化呈现血管内部钙化斑块和血栓情况,对血管管腔内壁表面图像进行重建,进而清晰地分辨出血管内部状态,同时可显示血管内部纤维成分、脂核等[12]。在注入造影剂后,CTA可通过观察造影剂流动情况对患者血管内部血流强度、血管壁间的差异进行判断,还能够清晰呈现管壁状况,反映斑块大小、质地、成分等,进而检出缺血性脑卒中患者颈动脉狭窄情况[13]。本研究结果显示,CTA和TCD对缺血性脑卒中患者颈动脉不同狭窄程度的检出情况与DSA的一致性均较高,同时CTA诊断缺血性脑卒中患者颈动脉狭窄的灵敏度高于TCD,漏诊率低于TCD,说明CTA和TCD对缺血性脑卒中患者颈动脉狭窄的检出情况均较好,两者各有优缺点,但CTA的诊断价值更高。
综上,CTA和TCD对缺血性脑卒中患者颈动脉狭窄的检出情况均较好,两者各有优缺点,但CTA的诊断价值更高,具有较高的临床应用价值。
