难治性高精子DNA碎片指数患者的睾丸精子在ICSI周期中应用的临床结局分析
2021-07-20侯开波王喜良杜超刘星池关小川王博伦于月新
侯开波,王喜良,杜超,刘星池,关小川,王博伦,于月新
(中国人民解放军北部战区总医院生殖医学科,沈阳 110016)
随着生活方式的转变,不孕症发病率有逐年升高的趋势,临床发病率约10%~15%,其中与男性因素相关的不孕症约占50%[1-2]。目前世界卫生组织评估男性生育力推荐的指标仅是男性精液的常规分析,包括精子的数量、活力和形态等,有一定的局限性。近些年精子功能检查指标即精子的DNA完整性检测越来越受到重视,认为精子的DNA完整性可以影响精子的自主受精能力和胚胎的发育潜力,当精子DNA碎片指数(DFI)大于20%时,即可引起自然受孕率和人工授精成功率的下降[3],且精子的DNA损伤与体外受精的妊娠率和胚胎质量成负相关[4]。评估精子DNA完整性的较好方法是采用流式细胞术行精子DFI的检测,通过评估精子单、双链DNA的比例,评价精子DNA损伤的程度[5]。引起精子DNA完整性下降的原因较多,如睾丸后输精管道炎性病变、高龄、精索静脉曲张和大量吸烟酗酒不良的生活习惯等,临床上并无特异性改善精子DNA完整性的治疗方案,常用的治疗措施有病因治疗,如精索静脉曲张手术治疗、抗炎治疗和纠正不良生活习惯等以及经验性的抗氧化剂治疗。然而部分患者经上述治疗后无显著疗效。如何减少高DFI精子对生殖结局的影响一直是医患共同关心的问题。本研究旨在观察精子浓度正常的顽固性高DFI患者的睾丸精子对ICSI妊娠结局的影响,探索一种高DFI情况下通过改变精子来源改善ICSI临床结局的方法。
一、资料与方法
1.研究对象:回顾性分析2018年1月至2020年9月于我院生殖医学科因精子高DFI进行ICSI助孕的患者。纳入标准:(1)精子浓度>15×106/ml,精子DFI>30%;(2)经药物保守治疗或精索静脉曲张手术治疗后3个月以上DFI无改善;(3)夫妻符合体外受精助孕指征。排除标准:患有低促性腺激素性性腺功能减退、精索静脉曲张、染色体异常、睾丸炎、接受放疗或化疗等睾丸前性或睾丸性因素疾病的患者。
共纳入61例患者。依据我院辅助生殖技术程序,相关治疗前所有高DFI患者夫妻均已被告知DFI值对辅助生殖的影响,并签署知情同意书,且通过我院伦理委员会审查。
2.分组:根据助孕精子获取方式不同,分为睾丸穿刺取精组(TESA组,n=27)和手淫射精组(EJ组,n=34)。ICSI助孕前1个月检测DFI,并再次确认DFI值。
3.精子获取:TESA组采用睾丸细针穿刺取精术,精索阻滞麻醉后用20 ml溶药注射器的侧孔针穿刺目的睾丸,负压抽吸睾丸曲细精管组织,由辅助生殖实验室工作人员撕碎曲细精管,在倒置显微镜下查找适量活动精子备用;EJ组取精前禁欲3~7 d,取卵日手淫射精获取精液送实验室检查、处理备用。
4.DFI检测:精子DFI采用美国BD公司流式细胞仪(BD AccriC6)检测,按照精子核完整性染色试剂盒(浙江星博生物科技)说明书操作。经吖啶橙染色后上流式细胞仪检测荧光,应用BD Accri C6软件进行计算;DFI(%)=绿色荧光数/(绿色荧光数+红色荧光数)×100%。
5.卵母细胞获取:配偶月经周期第2~3天行基础内分泌检查,制定促排卵方案;月经第19~23天降调节用药,次月月经周期第2~5天行B超检查及内分泌检测,启动促排卵用药,月经第6~16天定期行B超检查和内分泌检测,依卵泡大小确定HCG注射日;注射HCG后34~38 h取卵。
6.胚胎质量评估:依据Scott-Z法评估胚胎质量,于第3天评估卵裂球及碎片的百分比。第3天出现≥8个卵裂球、碎片≤20%为优质胚胎。取卵后第3天进行胚胎移植。
7.临床结局判定:胚胎移植后5周行彩超检查,宫内见妊娠囊为临床妊娠;移植后10周彩超检查宫内仍有妊娠囊和胎心搏动者为持续妊娠,仅有妊娠囊者或胎心消失者为妊娠丢失。
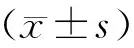
二、结果
1.两组患者的基本情况:本研究共61例患者纳入临床观察,其中TESA组27例,对照EJ组34例。两组患者间年龄、不育年限、精子浓度、DFI值、配偶年龄、配偶基础卵泡刺激素(bFSH)值、抗苗勒管激素(AMH)值和移植日子宫内膜厚度均无显著性差异(P>0.05)(表1)。
表1 两组患者的基本情况(-±s)
2.两组患者配偶促排卵及受精情况:两组间获卵数、受精数和受精率均无显著性差异(P>0.05);TESA组胚胎数和优质胚胎数显著高于EJ组(P<0.05)(表2)。
表2 两组患者配偶促排卵和受精情况[(-±s),%]
3.两组患者配偶妊娠结局比较:TESA组临床妊娠率和持续妊娠率均显著高于EJ组(P<0.05),妊娠丢失率显著低于EJ组(P<0.05);TESA组的种植率高于EJ组,但差异无统计学意义(P>0.05)(表3)。

表3 两组患者配偶妊娠结局(%)
讨 论
DFI作为评估男性生育力的重要功能学指标,是对精液常规分析的有力补充,尤其对于不明原因的不育症、不明原因反复流产和不明原因的助孕失败等有重要的临床指导意义。精子DFI可能通过影响受精、胚胎的早期发育和胚胎植入等方面而影响妊娠结局,但这些认识尚未得到业内学者的一致认可。
研究表明,精子DFI与精液的常规参数有一定相关性[6]。以往研究显示,约10%~30%的不育夫妻临床上无法找到具体病因[7],这些不明原因不育夫妻中25%~40%男性患者伴有DFI大于20%~30%[8],提示了精液常规分析的局限性。另外也有研究表明精子DFI大于20%即可引起不育,并且DFI值与ART助孕结局和反复妊娠早期丢失成负相关[9-11]。配偶反复妊娠丢失的患者精子活性氧水平和DFI显著高于正常妊娠组,且高DFI水平引起精子转录失调影响受精卵植入后胚胎的发育[12]。Robinson等[13]荟萃分析了2 969对高DFI值行ICSI的夫妇的妊娠结局,发现高DFI值流产的风险增加了2.16倍。精子DNA完整性差的患者的睾丸精子,因没有遭遇睾丸后生殖道炎症、氧化应激等损伤,其DFI值较体外射精获得的精子要低,此类患者睾丸精子行ICSI的结局更好[14-15]。张明亮等[16]通过分析重度少精子症并高DFI值患者的ICSI临床资料发现,此类患者采用睾丸精子行ICSI助孕,可以显著改善胚胎的数量、质量和临床妊娠率,而胚胎丢失显著降低。另有学者认为DFI对男性生育力影响的大小与其配偶的卵泡质量有关,认为优质卵母细胞对精子DNA损伤有修复作用,DFI值对体外助孕技术临床结局预测价值有限,相同的DFI值对女方卵泡质量较差的夫妻的妊娠结局影响更大[17-18]。
我们研究的数据表明:对于DFI值异常的患者,采用睾丸精子进行ICSI助孕,可以显著改善胚胎的数量和质量,对提高临床妊娠率和持续妊娠率、降低胚胎丢失率有显著意义;而对受精率和种植率的影响没有显著性差异,与以往国内外其他学者研究的数据[16,19]一致。
影响临床妊娠结局的因素众多,每种因素互相联系互相影响。所以,即使对于同样一份高DFI精液标本,生殖专业男科、妇科医生应根据每对夫妻的实际情况,如配偶的年龄、妊娠史及助孕史等,给出合理的个体化建议。结合既往国内外学者的研究和我们的临床观察,对于伴有妻子反复不明原因助孕失败、反复不明原因早期胚胎停育和不明原因不育的夫妻,男性精子DFI值可以为助孕方式的选择提供依据,以改善人工助孕的妊娠结局[4]。
鉴于我们的临床观察数据较小,精子DFI值对复杂情况下的自然妊娠或人工助孕妊娠率、妊娠结局的影响仍需要大样本多中心随机对照研究加以探讨,以促进临床工作中生殖中心、男科和辅助生殖实验室等相关专业学者达成共识。
