腹腔镜胆囊切除术+LCBDE胆管一期缝合术与ERCP+腹腔镜胆囊切除术两种手术方式的疗效和安全性对比
2021-07-16张吉祥何希平张娟廖海肖永刚廖煌邓凯
张吉祥 何希平 张娟 廖海 肖永刚 廖煌 邓凯
黔西南州人民医院肝胆外科二病区(贵州兴义562400)
胆囊结石合并的胆总管结石多是继发性的,但也不排除原发性的可能[1]。相关研究结果显示,胆管结石的发生原因包括细菌感染、寄生虫感染以及低蛋白饮食和患者自身的免疫反应等,因此该病的发病诱因需要综合性的判断[2-3]。以往临床中对胆囊结石合并胆管结石的患者采取的治疗方式主要为开腹胆囊切除+胆总管探查+T 管引流,对患者的疗效较好,但患者机体将会产生较大创伤[4]。临床中采用一期缝合术后的患者预后较好,良好的避免因T 管引流诱发的不良情况[5]。随着内镜技术和微创手术的不断发展,对患有胆管结石和胆总管结石患者采用的手术方式从传统的开腹手术逐渐发展成为微创手术,由单一的微创手术发展成多种手术联合的治疗方式,包括腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)+ERCP,LC+腹腔镜胆总管探查术(laparoscopiccommon bile duct exploration,LCBDE)胆管一期缝合手术等,为不同患者的治疗提供了更多方案的选择,在达到效果较好的疗效同时,降低了手术对患者带来的创伤[6-7]。但是该类联合手术的相关研究较少,因此本文分别将LC+LCBDE+胆管一期缝合手术与LC+ERCP 两种治疗方案,应用于胆囊结石合并胆总管结石患者中,旨在探究其对患者的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料本研究选取2018年9月至2020年9月本院接诊的275 例胆囊结石合并胆总管结石患者展开研究,所有患者均在本院经MCRP 检查确诊,采用自愿入组方式将患者分为对照组和观察组,观察组中包含175 例患者,105 例女性和70例男性,患者的年龄33 ~71 岁,平均年龄为(53.43±17.34)岁,合并基础性疾病的患者有44 例;对照组中包含100 例患者,56 例女性和44例男性,患者的年龄32 ~67岁,平均年龄为(51.91 ± 15.60)岁,合并基础性疾病的患者有19 例。比较两组患者年龄、性别等临床一般资料,P>0.05,组间比较差异无统计学意义。所有患者均签署知情同意书。
1.1.1 纳入标准(1)明确诊断选取患者属于胆囊结石合并胆总管结石;(2)选取患者胆总管结石直径≤15 mm;(3)选取患者未出现急性胆管炎的表现;(4)选取患者无神经功能障碍。
1.1.2 排除标准(1)治疗依从性较差,无法判定疗效者;(2)病情严重需进行紧急处理者;(3)合并其他需要处理的肝胆管病变者;(4)合并严重心肺疾病,无法进行手术者;(5)做过上腹部开腹手术史者。
1.2 研究方法对照组:对该组患者先行ERCP(图1),后行腹腔镜胆囊切除术。手术步骤如下:经ERCP 下胆管取石,常规放置鼻胆管引流,当患者的取石完成后,经1 ~2 d 的稳定期,若患者未出现急性胰腺炎、出血以及胆管炎等相关并发症,次日行腹腔镜胆囊切除术,腹腔镜胆囊切除术完成后,对患者行造影,若仍存在结石残留,则应再次性ERCP 取石治疗,若无结石残留,可以将鼻胆管拔除。

图1 ERCP 取石流程Fig.1 ERCP stone fetching process
观察组:对该组患者行腹腔镜胆囊切除的同时,切开胆管经胆道镜行胆道探查(手术过程见图2)。对该组患者行全麻,采用3 孔或4 孔法,先解剖胆囊三角区分离出胆囊管并予夹闭,以避免在切除胆囊的过程中将结石意外挤入胆总管,夹闭胆囊管后先不切除胆囊,用以牵拉,方便后续的胆道探查操作。此后常规行腹腔镜术中超声(LUS)探测胆管,确认结石后用电刀纵向切开胆总管前壁,根据结石的大小决定切口的长度,一般约10 mm 左右。经胆道镜探查胆道并用取石网篮取出结石,如果胆道镜或取石网篮能顺利经过胆管下端进入十二指肠,则进行胆管一期缝合。缝合胆管的方式采用4-0 可吸收缝线间断或连续外翻缝合。将患者的胆囊切除,并在网膜孔处留置负压引流管;观察48 h,如无胆漏发生予以拔出引流管。若发生胆漏,留置腹腔引流管直至胆漏消失。

图2 LC+LCBDE 手术过程Fig.2 LC+LCBDE surgery process
1.3 观察指标记录纳入研究患者的基本特征及术前指标(γ_GT 指标、胆总管直径等);比较两组患者的治疗效果,包括术中出血量、住院时间和费用及结石的残留情况;比较两组患者的治疗安全性,对所有患者手术前进行血常规、肝功能的检查,术后再次检查,比较术前术后的指标变化情况;比较两组患者的取石成功率,计算公式为取石成功人数(复发人数)/总人数*100%。
1.4 统计学方法采用SPSS 23.0 统计分析,检验均采用双侧检验;正态分布的计量资料以均数±标准差表示,非正态分布以中位数和四分位间距表示;计数资料以例数和构成比[例(%)]表示;采用t检验、Wilcoxon 秩和检验来比较人口学资料和其他基线值指标,以P<0.05 认为所检验的差别有统计学意义。
2 结果
2.1 两种手术方式患者术后疗效比较对照组患者术中出血量显著低于观察组(P<0.001);对照组患者住院时间、费用、结石残留以及血常规和肝功能各项指标异常率均高于观察组(P<0.05),见表1。

表1 两组患者之间术后观察指标的比较Tab.1 Comparison of postoperative observation indexes between the two groups of patients 例(%)
2.2 患者预后与术后出血量、住院天数及住院费用相关性分析以患者预后作为因变量,术后出血量、住院天数、费用作为自变量,logistic 回归分析结果显示,对患者预后产生影响的因素为术后出血量、住院天数及住院费用(P<0.05),见表2。

表2 患者预后与术后出血量、住院天数及住院费用相关性分析Tab.2 Correlation analysis of patient prognosis with postoperative blood loss,hospitalization days and hospitalization expenses
2.3 患者预后与术后安全指标相关性分析单因素结果显示,患者预后情况与患者肝功能指标之间存在显著关系(P<0.05);校正胆总管直径、结石等因素,logistic 回归分析结果显示,对患者预后产生影响的因素为AST、γ-GT、TBIL、DBIL 等指标的异常(P<0.05),见表3。
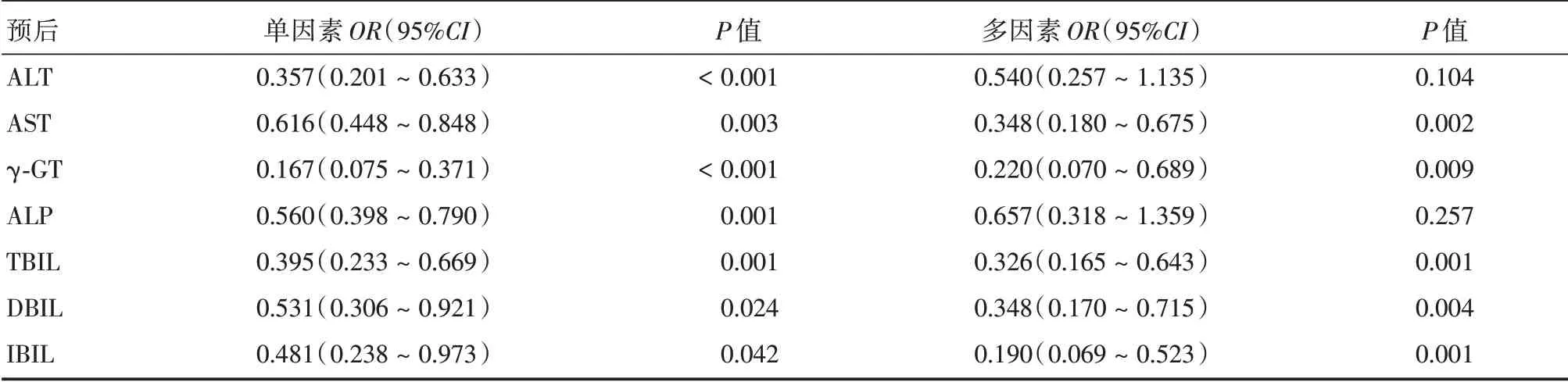
表3 患者预后与术后安全指标相关性分析Tab.3 Analysis of the correlation between patient prognosis and postoperative safety indicators
2.4 两种手术方式患者并发症发生率比较两组患者手术期间并发症发生率差异无统计学意义(P>0.05),见表4。
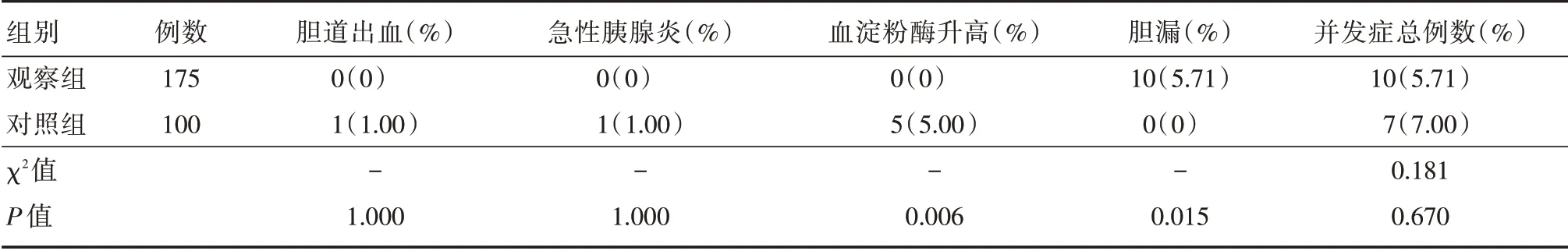
表4 两种手术方式患者围手术期并发症比较Tab.4 Comparison of perioperative complications in patients with two surgical methods 例(%)
2.5 两种手术方式一期结石取尽率对比观察组取石率高于对照组(P=0.021),见表5。

表5 两种术式一期结石取尽率对比Tab.5 Comparison of the first-stage stone removal rate of the two surgical methods 例(%)
3 讨论
现阶段对胆管结石患者治疗迅速且彻底的方法为外科手术,虽然传统的开腹手术对患者产生的疗效较好[8],但对患者的创伤较大,术后恢复相对较慢,和传统的开腹胆总管切开取石手术方式相比,腹腔镜胆总管切开取石对患者机体带来的损伤更低[9]。
腹腔镜胆总管探查术是目前胆囊结石合并胆总管结石患者应用较多的一种手术方式,该手术方式可以对患者的胆总管内的结石位置、大小以及在完成胆管内结石清除后,对结石的残留与否进行观察[10]。HALEI 等[11]研究中发现,行胆道探查术后常规放置T 管引流,可以起到支撑的作用,防止患者的胆管出现狭窄,若患者体内仍存在残留的结石,可以通过患者体内留置的“T”管对患者行窦道再次取石的操作。LU等[12]发现放置T管引流,可以将患者胆囊内的胆汁进行引流,降低患者的胆管压力。ZHANG等[13]认为放置T管具有弊端,首先降低患者舒适度,带管出院给患者日常生活带来诸多不便;其次T 管意外脱落可能会引起胆汁性腹膜炎的风险;最后胆汁流失导致患者消化不良,大量流失将引起患者电解质紊乱。随着腹腔镜技术的进步和缝线质量的改进,LCBDE 胆管一期缝合术式的运用越来越广泛[14-15]。
除LC+LCBDE 胆管一期缝合外,ERCP+LC 也是目前国内外广泛用于治疗胆囊结石合并胆管结石的手术方式[16]。在BODONG等[17]的研究中显示,对美国的2 932 位普外科医师进行相关的研究,2/3 的医师在一年内实行过ERCP,无论是术前还是术中对患者的胆管结石诊断,一些大城市的医师对更加倾向选择ERCP。ERCP 对手术操作者技术和治疗设备的要求均较高,因操作过程中涉及插管、切除、扩张等操作,因此很难广泛性的普及。WU 等[18]认为,一些实行ERCP 的医院能否成功取石的原因主要与患者结石大小有关,此外有相关学者补充,除了结石的大小,结石的质地、形状以及结石的直径均决定患者能否实行ERCP。在本研究中,虽然两种术式方式并发症发生率差异无统计学意义,但ERCP 发生的并发症(胆道出血、急性胰腺炎)的严重性更大,处理难度更高,甚至部分并发症是致命的。虽然本次研究中LCBDE组出现10 例胆漏病例,但在一周之内均已自行愈合,最大引流流量200 mL/d,并逐日减少,没有导致腹膜炎等严重并发症[19]。
据国内外研究结果显示,无论是LC+LCBDE胆管一期缝合术还是ERCP+LC 在胆囊结石合并胆总管结石的治疗中,均属于安全有效的方法[20]。但是蒋铁民[21]研究指出,临床中两种治疗方式在术后的出血量、结石残留率以及血常规转正常等指标的方面仍会存在显著性的差异,这与本研究的结果基本一致。在本次研究中,对275 例患者行LC+LCBDE 胆管一期缝合术和ERCP+LC 两种手术方式,相比,行ERCP+LC 手术的患者术中出血量较低,但患者的住院时间、住院费用以及结石残留的比例较高(P<0.05),单因素分析结果显示,患者预后情况与出血量、住院天数及住院费用显著相关(P<0.05)。除了和国内外学者相研究的一致结果外,本次研究logistic 回归分析结果显示,对患者预后产生影响的因素为术后出血量、住院天数及住院费用(P<0.05)。XUE 等[22]研究认为胆囊结石合并胆总管结石患者选择手术方式时,除了患者自身的因素外,还应考虑技术、经济以及治疗理念等相关影响。虽然在本次研究中,行ERCP+LC 手术的患者术中出血量低于观察组,但行一期缝合术治疗的患者出血量并不会对患者自身产生较大的影响。此外,本研究还对患者术后肝功能指标和与预后关系进行分析,发现观察组患者术后肝功能等指标异常转正常率较高,患者预后情况与患者肝功能指标之间存在显著关系,肝功能各项指标异常均影响患者的预后(P<0.05);同时将胆总管直径、结石等因素校正后,logistic 回归分析结果显示,对患者预后产生影响的因素为AST、γ-GT、TBIL、DBIL 等指标异常(P<0.05),说明经手术后患者的结石得到清除,使得患者的胆汁分泌正常,减轻患者的肝脏负担,改善患者的肝功能各项指标;和对照组患者相比,一期缝合术治疗的观察组患者的住院时间、费用以及结石的一期结石取尽率较高,为100%。综合以上研究结果,说明对胆囊结石合并胆总管结石患者的临床治疗中,应用一期缝合术的疗效较为显著。
综上所述,目前在胆囊结石合并胆总管结石患者临床治疗中,手术方案较多,但是将手术方式进行联合使用的相关研究较少。在本次研究中,和经ERCP+LC 手术患者相比,LC+LCBDE 胆管一期缝术患者取得的疗效和安全性更高,此外,腹腔镜术中超声的运用,能很好的避免胆管结石残留,值得在临床推广使用。
