人类免疫缺陷病毒阳性患者股骨头缺血性坏死的临床特点浅析
2021-07-15李曙光赵汝岗张耀王晶晶赵昌松张强
李曙光,赵汝岗,张耀,王晶晶,赵昌松,张强
(首都医科大学附属北京地坛医院骨科,北京 100015)
获得性免疫缺陷综合征(acquired immunodeficiency syndrome,AIDS)是由人类免疫缺陷病毒(human immunodeficiency virus,HIV)侵入人体后引起的以免疫系统结构破坏和功能缺陷为主的疾病[1]。高效抗病毒(Highly active antiretroviral therapy,HAART)治疗大大的改善了艾滋病患者的预后,延长了艾滋病患者的生命,但是其引起的骨骼系统的不良反应成为影响HIV阳性患者生存质量的重要因素。股骨头无菌性坏死是股骨头血供受损引起的骨细胞死亡,继而出现骨小梁微骨折和股骨头塌陷的病理过程。目前普遍认为HIV阳性患者合并非创伤性股骨头坏死的发病率较正常人群高,并且其病因复杂,预防和治疗难度大。本文旨在通过回顾性分析首都医科大学附属北京地坛医院就诊的HIV阳性合并非创伤性股骨头坏死的临床资料,探讨其临床特征,旨在为此类患者的预防、诊断和治疗提供临床依据。
1 资料与方法
1.1 一般资料 选取我院2015年10月至2019年10月81例HIV阳性合并非创伤性股骨头坏死患者作为观察组,另外采用病例对照成组对比的研究方法(1︰1)选取同时期、同地域来源、性别、年龄(与观察组对应病例的年龄差距≤2岁)相对应的81例HIV阴性非创伤性股骨头坏死患者作为对照组。艾滋病诊断均符合《中国艾滋病诊疗指南(2018版)》[1],股骨头坏死诊断均符合《成人股骨头坏死临床诊疗指南(2016)》[2]。病例排除标准:创伤性股骨头坏死;临床或影像资料不全患者。根据国际骨循环研究会(the assciation research circulation osseuse,ARCO)《非创伤性股骨头坏死病因学分类标准(2019)》确定两组患者股骨头坏死病因学[2-3];对于观察组中持续应用抗病毒药物的非酒精相关非激素相关股骨头坏死患者,病因学定义为抗病毒药物。
观察组81例,其中男75例,女6例;年龄23~65岁,平均(45.14±9.82)岁。对照组81例,其中男73例,女8例;年龄24~67岁,平均(43.93±11.44)岁。两组患者性别、年龄比较差异无统计学意义(t=0.722,P=0.471)。
1.2 研究方法 回顾性分析两组患者就诊时的一般情况(职业、身体质量指数等)、合并疾病(高血压、糖尿病、心血管疾病、高脂血症等)、病因学(激素、酒精、抗病毒药物、其他)、症状(疼痛视觉模拟评分等)、体征(Harris 髋关节功能等)、影像学表现(ARCO分期等)以及相关的实验室检查结果(血红蛋白、白蛋白等),观察组记录患者的外周血CD4+T细胞水平。

2 结 果
2.1 两组患者一般情况和合并疾病比较 观察组和对照组在性别、年龄以及职业方面相比较,差异无统计学意义(P>0.05);但是观察组平均身体质量指数(body mass index,BMI)为(22.98±2.52)kg/m2,相比于对照组(24.13±1.46)kg/m2,差异具有统计学意义(P<0.001,见表1)。
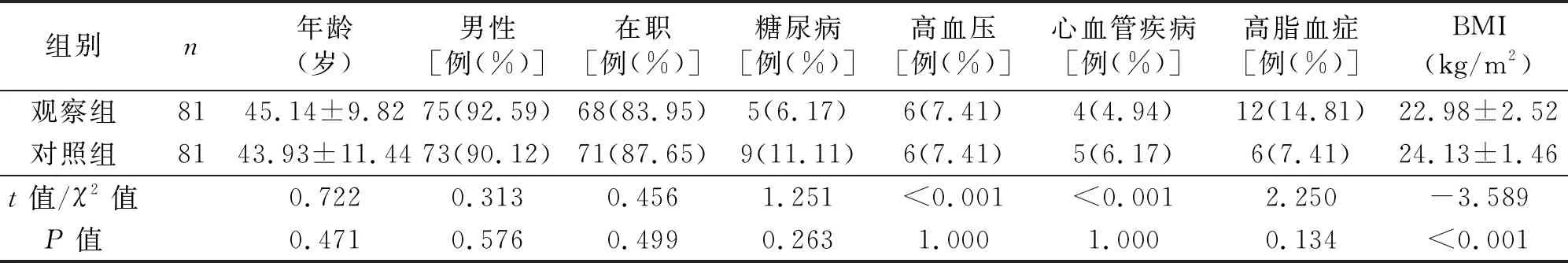
表1 观察组和对照组一般情况和合并疾病的比较
2.2 两组患者病因学比较 观察组81例患者中,激素性股骨头坏死65例(80.25%),酒精相关性股骨头坏死2例(2.50%),抗病毒药物相关股骨头坏死11例(13.58%),其他(病因不明)3例(3.70%)。对照组激素性股骨头坏死46例(56.79%),酒精相关性股骨头坏死35例(43.21%),无抗病毒药物相关股骨头坏死以及病因不明股骨头坏死病例。两组在病因学方面比较,差异具有统计学意义(P<0.001,见表2)。
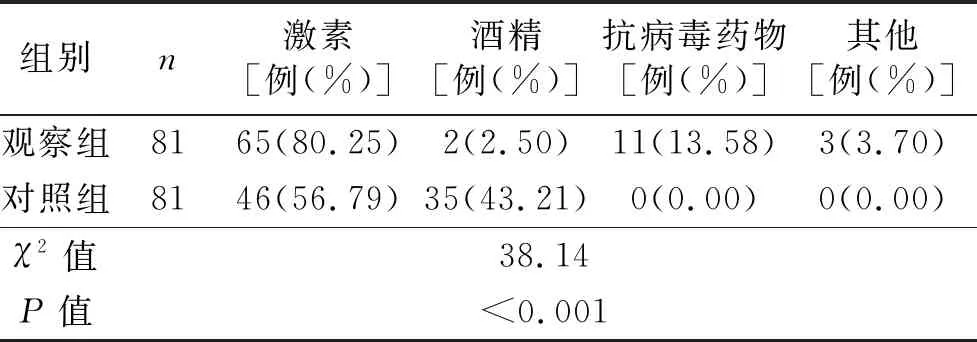
表2 两组病因学比较
2.3 两组患者症状、体征、影像学和实验室检查结果比较 两组髋关节疼痛视觉模拟评分(visual analogue scale,VAS)差异无统计学意义(P>0.05);两组Harris髋关节功能评分比较差异无统计学意义(P>0.05)。ARCO分期:观察组Ⅱ期2例(2.47%),Ⅲ期29例(35.80%),Ⅳ期50例(61.73%);对照组患者Ⅱ期6例(7.41%),Ⅲ期30例(37.04%),Ⅳ期45例(55.56%),两组比较差异无统计学意义(P>0.05)。白蛋白<40 g/L:观察组12例(14.81%),对照组9例(11.11%),两组之间比较差异无统计学意义(P>0.05)。观察组的血红蛋白小于正常值下限患者15例(18.52%),明显多于对照组5例(6.17%),差异有统计学意义(P<0.05,见表3)。
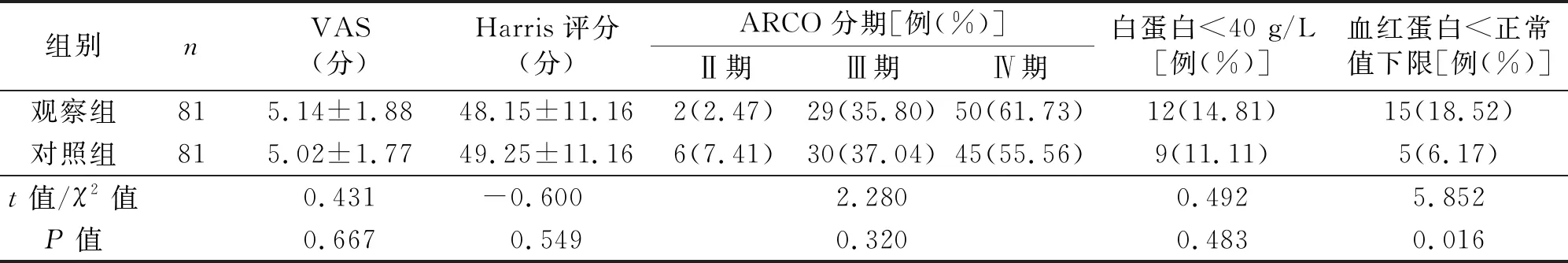
表3 两组症状、体征、影像学和实验室检查结果比较
2.4 观察组患者外周血CD4+T细胞水平 观察组患者的外周血CD4+T细胞计数普遍偏低,其中CD4+T细胞<200个/μL 32例(39.51%),CD4+T细胞200~499个/μL 22例(27.16%),CD4+T细胞≥500个/μL 27例(33.33%)。
2.5 两组术后感染情况比较 观察组81例患者中,接受髋关节置换术共72例,其中CD4+T细胞<200个/μL 30例(41.67%),CD4+T细胞200~499个/μL 18例(25.00%),CD4+T细胞≥500个/μL 24例(33.33%)。72例患者中,术后手术部位感染4例(5.56%),其中CD4+T细胞<200个/μL 3例(10.00%),CD4+T细胞200~499个/μL 1例(5.56%),CD4+T细胞≥500个/μL 0例。与对照组(75例接受手术治疗,2例出现手术部位感染)相比,差异无统计学意义(P=0.640)。所有手术患者未发现下肢深静脉血栓、假体脱位、假体周围骨折等严重并发症。
3 讨 论
随着艾滋病患者寿命的逐渐延长,这类患者合并的慢性疾病逐渐引起重视。Cummins等[4]通过文献回顾分析指出:HIV阳性患者股骨头坏死的发病率为1%。Cabrita等[5]的研究表明:正常人群发生股骨头坏死概率为0.01%~0.14%,HIV阳性患者发生股骨头坏死概率1.33%~4.4%,其中出现双侧股骨头坏死概率高达57%。Morse等[6]综合339例HIV阳性患者对其股骨头坏死发生率的研究指出,HIV阳性患者发生股骨头坏死的概率是正常人群的100倍。但是目前为止,关于股骨头坏死的病因,尚未形成统一认识。HIV阳性患者发生股骨头坏死至今并没有阐述明确的机制。引起股骨头坏死的传统因素除外,HIV阳性患者存在其他的危险因素导致其发生股骨头坏死,如HIV病毒本身毒性,抗逆转录病毒治疗尤其是蛋白酶抑制剂的使用,都被认为会增加HIV阳性患者发生骨坏死的风险[7]。
本研究中,在81例HIV合并股骨头坏死的患者中,具有明确的传统股骨头坏死病因的67例,其中激素性股骨头坏死65例(80.25%),酒精相关性股骨头坏死2例(2.50%);无明确传统病因,但是长时间行抗病毒治疗,因此判定为抗病毒药物相关股骨头坏死11例(13.58%);另外有3例患者抗病毒药物使用时间短(<3个月),既往也不存在传统股骨头坏死病因接触病史,因此判定为病因不明的3例(3.70%)。这与对照组(激素性股骨头坏死46例,56.79%;酒精相关性股骨头坏死35例,43.21%;无抗病毒药物相关股骨头坏死以及病因不明股骨头坏死病例)相比形成鲜明的差别。我们的研究提示HIV股骨头坏死的病因与普通股骨头坏死患者存在一定的差别,其中酒精相关性股骨头坏死比例明显减少。既往有研究指出,与HIV阴性人群相比,国内HIV阳性人群饮酒率和重度饮酒率明显降低,酒精滥用在国内HIV阳性人群中并不常见,这可能是此人群酒精相关性股骨头坏死比率较低的可能原因。
既往研究明确指出,抗病毒药物在HIV阳性人群股骨头坏死发生中起到很大作用。Ries等[8]研究中指出,83.3%的HIV阳性股骨头坏死患者有蛋白酶抑制剂应用史;Mary-Krause等[9-10]的研究显示服用抗逆转录病毒药物的患者发生股骨头坏死的风险是不接受治疗患者的5.1倍。本研究中,明确判定为抗病毒药物相关股骨头坏死11例(13.58%),这与既往的研究相对应。但是抗病毒药物引起股骨头坏死的机制仍在探索中[11]。
HIV阳性患者发生骨坏死多以股骨头坏死为主,Whitlock等[12]在HIV阳性患者骨坏死对照研究中发现,15例HIV骨坏死研究对象中有一半的患者在初诊股骨头坏死后出现了其他部位的骨坏死。因此,对于出现股骨头坏死的HIV阳性患者,应及时预防其他部位发生骨坏死的可能。在我们的研究中,有1例患者在出现双侧股骨头坏死之后,又出现了右侧肱骨头坏死。之前的报道中也有关于HIV阳性患者其他部位骨坏死[13]。
晚期髋关节受累的股骨头坏死主要选择全髋关节置换术。Kigera等[14]在最新的关于HIV阳性患者接受假体植入手术术后感染率的Meta分析中指出,HIV阳性患者接受假体置换手术后的感染风险约是正常人的2倍,其中非洲人群的研究中HIV阳性患者与普通人群接受假体植入手术后感染率比值为2.3,这有可能与当地的医疗条件有关。Lin等[15]在HIV阳性患者术后感染率的研究中得出,HIV阳性患者术后感染率是正常人群的4倍,但是差异无统计学意义。Cabrita在HIV阳性股骨头坏死患者接受关节置换手术的研究中,12例接受全髋置换手术的患者术后均未出现下肢深静脉血栓、假体脱位等并发症,也没有明显的术后感染[5]。同样的,Dimitriou和Lubega等[16-17]在HIV阳性患者进行髋置换术后也没有发现并发症和术后感染。Bahebeck等[18]在HIV阳性患者的术后感染率研究中指出,CD4+T细胞计数<500个/μL的A组与CD4+T细胞≥500个/μL的B组,正常人群的C组,术后感染率分别是4.5%、6.6%、6.4%,其感染率比较差异无统计学意义。本研究中共72例HIV阳性患者接受了髋关节置换手术,其中感染共4例(5.56%),与既往相关报道基本一致。在这其中CD4+T细胞<200个/μL 3例,CD4+T细胞200~499个/μL 1例,CD4+T细胞≥500个/μL 0例。尽管统计学未见明显差异,但是可以看到HIV阳性患者接受髋关节置换时,CD4+T细胞<200个/μL患者术后出现感染并发症的概率(10.00%)较CD4+T细胞≥500个/μL患者(0)高。
CD4细胞是血液中淋巴细胞的一种,主要功能是辅助CD8细胞消灭人体内被病毒、细菌等微生物感染的异常细胞,保护机体,避免感染扩散。因此,对于股骨头坏死需行关节置换的患者,由于其CD4+T细胞计数普遍偏低,医务人员应当充分并且严格的评估患者手术风险,并且患者应被告知感染发生的可能性。
本研究存在以下几点不足:首先,作为单中心小样本的回顾性研究,存在一定的选择偏倚;其次,受样本量和病例选择影响,我们未能分析HIV感染、抗病毒药物是否为股骨头坏死的独立危险因素,相关问题需要进一步的研究。
总之,HIV阳性患者相比正常人群在非创伤性股骨头坏死的患病部位和严重程度无明显差异;在HIV阳性患者中,酒精相关性股骨头坏死患者比例明显较对照组低;此类患者外周血CD4+T细胞计数普遍偏低,手术治疗时需要引起一定的重视,佩戴好面罩,防护鞋套和双层手套,做好防护,避免职业暴露。
