三叉神经痛微血管减压术中对非单纯动脉压迫因素处理的临床分析
2021-07-15李庆岗饶维孙君昭程岗郭胜利张剑宁
李庆岗,饶维,孙君昭,程岗,郭胜利,张剑宁
三叉神经痛(trigeminal neuralgia,TN)属于一种功能性神经外科疾病;虽然三叉神经痛不危及患者的生命,但长期持续的疼痛发作易造成患者的情绪低落、焦虑,严重降低患者的生活质量。微血管减压(microvascular decompression,MVD)术是目前治疗三叉神经痛最常用的手术治疗方式[1]。本研究回顾分析解放军总医院神经外科2016年2月—2020年6月,行MVD术治疗的69例非单纯动脉压迫致三叉神经痛患者的临床资料;探讨三叉神经痛MVD术中对非动脉血管压迫(尤其是静脉血管压迫)的处理方式及其临床疗效。
1 资料与方法
1.1 一般资料 本组患者中男33例,女36例;年龄33~76岁,平均49岁;病程2~17年,平均为7年;左侧病变者34例,右侧35例;责任血管为小脑上/前下动脉及其分支合并岩静脉同时压迫等复合因素者34例、单纯静脉压迫者17例、椎-基底动脉扩张延长症合并分支血管所致压迫者10例,无责任血管者8例。所有患者均经药物治疗无效,且除外伴随有其他严重并发症者。
1.2 不同血管压迫的处理方式
1.2.1 小脑上动脉与岩静脉压迫 若术中探查到三叉神经上部被岩静脉压迫,下部被小脑上动脉压迫,小脑上动脉的下部可见基底动脉;可先处理三叉神经下部压迫的小脑上动脉,再处理上部的岩静脉分支,使三叉神经充分减压(图1)。
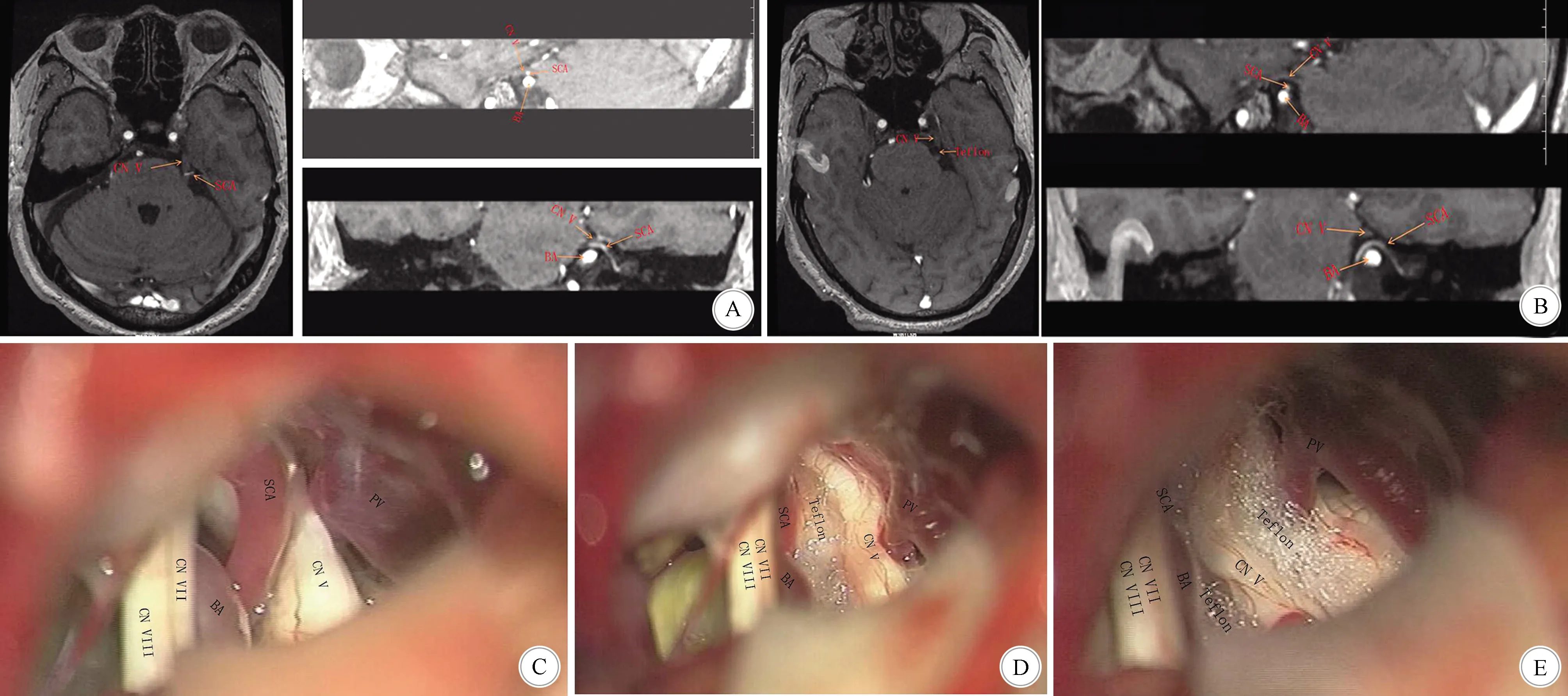
A:术前MRA 3D-tof示左侧三叉神经被小脑上动脉压迫;B:术后MRI检查可见压迫的小脑上动脉接触移位,解除了压迫;C:术中见上部岩静脉压迫,下部被小脑上动脉压迫,小脑上动脉下部可见基底动脉,上下部压迫均明显;D:先处理下部压迫的小脑上动脉,在血管与神经之间垫上Teflon棉;E:处理上部的岩静脉,在血管与神经之间垫上Teflon棉,三叉神经得到充分减压。注:SCA—小脑上动脉;BA—基底动脉;PV—岩静脉;CN Ⅴ—三叉神经;CN Ⅶ—面神经;CN Ⅷ—听神经
1.2.2 椎-基底动脉压迫 若因椎-基底动脉扩张延长症及分支血管压迫三叉神经,在术中可见三叉神经被扩张的基底动脉压迫,并移位变薄;在三叉神经与基底动脉之间用Teflon棉充分减压。术后影像学检查可见基底动脉与三叉神经有间隙,基底动脉稍移位。见图2。
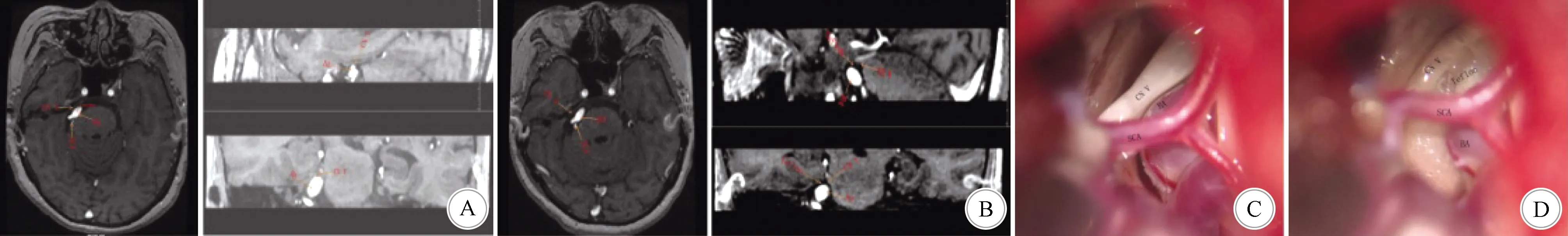
A:术前MRA 3D-tof检查示,椎-基底动脉扩张超过4.5 mm,向右侧移位压迫三叉神经;B:术后MRI检查可见基底动脉与三叉神经有间隙,基底动脉稍移位,压迫解除;C:术中可见扩张的基底动脉压迫三叉神经,已将三叉神经顶到天幕,三叉神经受压移位变薄;D:在三叉神经与基底动脉之间用Teflon棉充分减压
1.2.3 静脉压迫 若责任血管为单纯静脉,术中游离静脉,将三叉神经下方的静脉血管用Teflon棉充分垫开后,探查根部可见岩静脉分支与根部关系密切(图3)。若探查到蛛网膜黏连引起的压迫,可剪开脑干到麦氏囊黏连的蛛网膜,全程松解三叉神经。如有需要,尤其是对60岁以上的老年患者,可在常规MVD减压后,在三叉神经根部另行选择性部分切除(PR)术,范围为1/3~2/3。
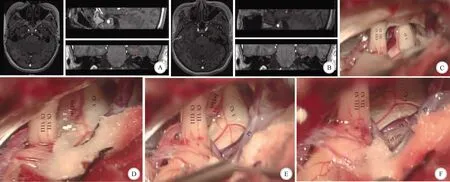
A:术前MRA 3D-tof示,左侧三叉神经脑池段及根部周围未见明确的动脉血管影像;B:术后MRI检查示左侧三叉神经周围较清晰;C:术中见三叉神经下方有桥脑横静脉压迫,未见明确的动脉血管临近压迫;D:将三叉神经下方的桥脑横静脉血管用Teflon棉充分垫开;E:再探查三叉神经根部见岩静脉分支与根部关系密切;F:将根部的岩静脉也给予以充分减压。注:TPV—桥脑横静脉;PV—岩静脉
1.3 疗效评估 参照Bristman[2]的疗效评估标准,治愈:疼痛完全消失;显效:疼痛缓解大于90%,偶尔需服用止痛药;有效:疼痛缓解大于50%,且止痛药服用量小于50%;无效:疼痛无缓解。
2 结 果
2.1 手术疗效 术后60例患者(87%)得到了治愈,疼痛完全缓解;7例患者(10.1%)为显效,疼痛显著缓解,偶尔需服用止痛药物;1例患者(1.4%)为有效,需合并药物治疗,但药量较之前减少,疼痛大部分缓解;仅1例患者(1.4%)为无效,疼痛无缓解。本组患者的总有效率为98.6%(68/69)。见表1。对11例老年患者三叉神经减压后另增加PR术,其中术后即有效的患者10例,1例动静脉联合压迫的患者无效。
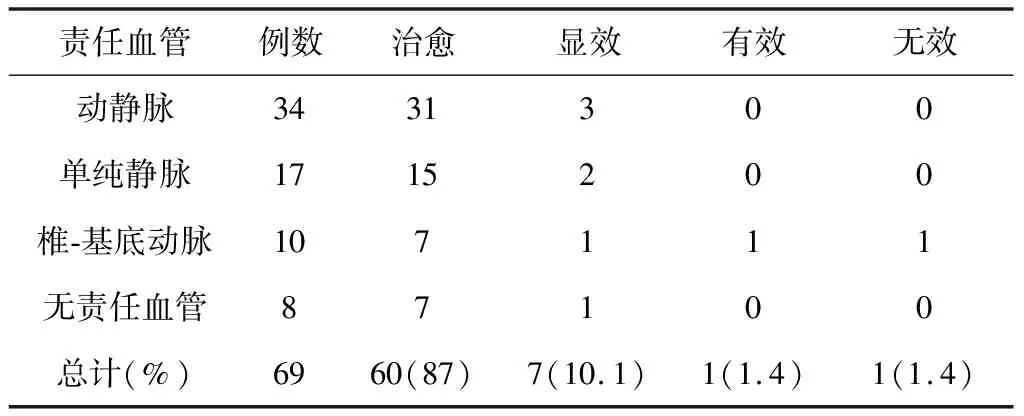
表1 本组患者的手术疗效(例)
2.2 术后并发症 术后有5例患者发生神经损伤并发症,其中出现咀嚼无力的患者2例、复视1例、耳鸣1例、听力下降1例。术后随访6~36个月,平均18个月,患者经药物和功能康复治疗均得到恢复。
3 讨 论
目前三叉神经痛的发病机制还不完全清楚,根据病因分为原发性和继发性两种;其中原发性三叉神经痛在临床上更加多见[3]。责任血管压迫被认为是造成三叉神经痛公认的机制,并因此逐渐形成采用微血管减压的手术方式治疗三叉神经痛。虽然微血管减压术治疗三叉神经痛的安全性和疗效已达成共识[4],但是术中可能会因各种原因致减压困难,术后疗效不佳。如何准确地识别责任血管以及充分暴露三叉神经根的压迫状况对手术的成功与否至关重要[5-6]。
三叉神经痛的责任血管上大多为动脉压迫。但有研究显示,压迫三叉神经的静脉也可能是造成三叉神经痛的责任血管,常见的为桥横静脉,来源于岩静脉的分支。由单支或多支静脉汇合的岩静脉属于最大的引流静脉,且其多数位于神经根部的背外侧,当其作为三叉神经痛的责任血管时,术中需要充分暴露手术区域,故有时会切除其部分分支,可能会发生岩上窦出血等风险[7];同时需避免发生术后小脑梗死出血并发症[8-9]。Yang等[10]研究显示,若术中将患者的头屈15°,同时身体侧俯15°~30°,能够更加充分地暴露三叉神经的压迫,减少岩静脉的阻碍。Dumot等[11]研究显示,有38%的患者因单纯静脉压迫造成三叉神经痛,且其压迫的位置有33.1%的患者发生在Mercels腔,39.7%的患者发生在三叉神经脑池段,另有16.9%的患者发生在三叉神经入脑干区(root entry zone,REZ)。本研究患者中单纯静脉压迫致三叉神经痛的患者为21例,术前影像检查示左侧三叉神经脑池段及根部周围未见明确的动脉血管影,且术中见三叉神经下方有静脉血管压迫,未见明确的动脉血管临近;将三叉神经下方的静脉血管充分垫开后,探查根部见岩静脉分支与根部关系密切,将根部临近的岩静脉也予以充分减压,术后患者的疼痛完全消失。三叉神经痛术前影像检查可帮助排除肿瘤等因素所致的继发性三叉神经痛,同时对压迫血管做出初步判断,使术者心中有数,有助于术中减压的安全。术前三叉神经MRI 3D tof未见明确动脉血管压迫的患者,还需考虑静脉血管压迫的可能,应积极行MVD手术;但术中一定要注意全程探查三叉神经,避免有遗漏血管,尤其是静脉血管。静脉血管压迫有可能是MVD手术无效或者复发的重要因素之一,应引起充分重视。本组患者术前术后MRI检查对比显示动脉血管已移位,与三叉神经有间隙,减压充分。
本研究患者中34例动脉和静脉均有明确压迫的患者,若术中仅处理动脉压迫,有可能造成术后效果不理想或可能无效。经过大量的MVD术及首次无效再行翻修手术的病例总结,对静脉血管压迫应引起重视。准确地识别三叉神经的压迫责任血管和次要责任血管,对有明确动脉血管压迫的三叉神经痛也应注意静脉血管压迫情况,若遗漏静脉血管压迫有可能造成手术失败,对患者的心理、生理都有很大的影响。故了解静脉的解剖结构等对MVD术的有效减压非常有必要。
本研究患者中有10例患者因椎-基底动脉扩张延长症,血管扩张,致使血管变粗、向前延长后移位压迫三叉神经。椎-基底动脉扩张延长症常常压迫REZ区而将三叉神经根向上顶起,继而接触到延髓静脉或小脑上动脉,使三叉神经出现被静脉或动脉夹层的现象,致使三叉神经痛的发病[12-13]。临床上这些患者常常因动脉粥样硬化、迁延后血管变粗、增加的穿支血管等因素,而使MVD手术变得更加复杂;且术中可能会发生脑干梗死和穿支血管受损的并发症[14]。本研究的10例椎-基底动脉延长扩张症压迫右侧三叉神经患者,术中在三叉神经与基底动脉之间垫入Teflon棉充分减压;术后MRI检查显示基底动脉与三叉神经有间隙,基底动脉稍移位,患者疼痛消失。故虽然责任血管可能是椎-基底动脉,但很有可能有次要责任血管的,术中需仔细探索,谨慎避免术后疗效不佳情况的发生。
一些老年的患者常担心其对MVD手术不能耐受[15]。Bick等[16]通过对124例行MVD术的三叉神经痛患者长期随访(中位随访时间42.4个月)发现,≥60岁患者的疼痛评分为1.57分,而<60岁患者为2.18分;故老年三叉神经痛患者可以选择MVD术治疗,且获益比更高。本研究对于老年(>60岁)患者增加三叉神经根选择性的PSR术;同时考虑到老年患者的身体状况,首先要明确责任血管,其次需降低PSR的手术指征的指标[17]。
综上所述,三叉神经痛的致病因素已不仅是单纯的动脉压迫,本研究通过对责任血管为动静脉合并、椎-基底动脉延长症、单纯静脉压迫、无责任血管导致的三叉神经痛患者行MVD术治疗,术中通过仔细探索责任血管行有效的减压,同时对老年(>60岁)患者选择性地增加PR术的策略,术后疗效显著,未增加并发症的风险,值得在临床推广应用。
