腹腔镜尾侧联合中央入路右半结肠癌根治术的临床效果
2021-07-14李高举
李高举
(河南省项城市中医院,河南 项城 466299)
0 引言
结肠癌是较为高发的恶性肿瘤,且近年来的发病率逐年升高,成为威胁人类生命健康的主要杀手[1]。结肠癌早期并无明显症状,漏误诊率高,多于中晚期被确诊,首选治疗方法为手术,可以切除肿瘤组织,延长患者的生命周期。但传统开放手术的切口较大,术后康复时间较长,具有治疗局限性。基于此,临床积极采取腹腔镜引导下右半结肠癌根治术治疗,其创伤性小,实用性更高。该术式常用的入路方式为中央入路与尾侧入路,何种入路方式最为高效且安全仍需进一步研究[2]。为此,本研究选取入院治疗的30 例右半结肠癌根治术患者,用于分析腹腔镜尾侧+中央入路手术的优势。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年1 月本院30 例右半结肠癌根治术患者。以随机数字表法为准,A 组15 例,男:女=10:5;年龄35-75 岁,平均(58.35±1.44)岁。B 组15 例,男:女=9:6;年龄34-78 岁,平均(58.21±1.34)岁。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
B 组采取中央入路,协助患者保持头低足高位,取左侧卧位,行5 孔法操作,观察孔为脐下缘的手术切口,主操作孔为左锁骨中线的肋下约3cm 处,副操作孔为反麦氏点,助手观察孔为主治医生相对位置,切口长度为0.5cm。入腹腔后使患者取左倾斜位,将小肠推至左部上腹,于上腹部反转大网膜至肝胃之间。经无菌纱条进行隔离并暴露升结肠系膜,内侧游离右半结肠后确定切除始端,即回结肠血管蒂偏下部位,切开肠系膜后入Todlt 间隙,向头侧拓展至十二指肠水平段,向右侧拓展至生殖血管外侧,向左侧拓展直达肠系膜上静脉部位,将相应位置淋巴结清除后于回盲部做出标记。右半结肠周边组织的游离起点为小肠系膜根部位置的右髂窝,而后连通Todlt 间隙。对肝曲做游离处理,在上腹部的正中线位置做一切口,长约5.5cm,取出标本并使用直线切割器进行离断与吻合处理,再用碘伏消毒,间断缝合肠管后置入腹腔,放置引流管并关闭切口。
A 组采取尾侧+中央入路手术:嘱患者保持头高足低位,行5 孔操作,观察孔为脐下缘约2cm 处,主操作孔为左肋缘偏下2.5cm 处与锁骨中线交叉点,副操作孔为脐部与左髂前上棘连线点偏外侧1/3 处,助手操作孔为右侧的两个对称点。将回结肠血管暴露后清除动脉根部淋巴结,将回肠系膜切开后入结肠膜后侧,顺沿Todlt 筋膜和回结肠血管的最下缘对回结肠动静脉根部进行游离处理,从外向内进行游离,在根部结扎并离断动静脉。有效扩大Todlt间隙,将回结肠动静脉根与Henle 干部位的淋巴结进行清除后切开胃结肠的韧带组织,将胃网膜内部有动静脉与幽门以下淋巴结清除后进行结肠肝曲游离处理,再游离右半结肠。在腹部正中处做切口将标本取出并重建消化道,检查创面无出血后放置引流管,关闭切口。
1.3 观察指标
观察手术耗时、术中失血量等术中指标;术后排气时间、术后排便时间、镇痛时间、进食时间和住院时间等术后指标。观察肺部感染、吻合口瘘、肠梗阻、腹腔出血、切口感染、泌尿系感染等并发症发生率。
1.4 统计学分析
2 结果
2.1 两组围术期指标比较
A 组手术耗时、术中失血量、术后排气时间、术后排便时间、镇痛时间均少于B 组(P<0.05)。两组进食和住院时间对比,差异均无统计学意义(P>0.05)。见表1。
表1 两组围术期指标比较()
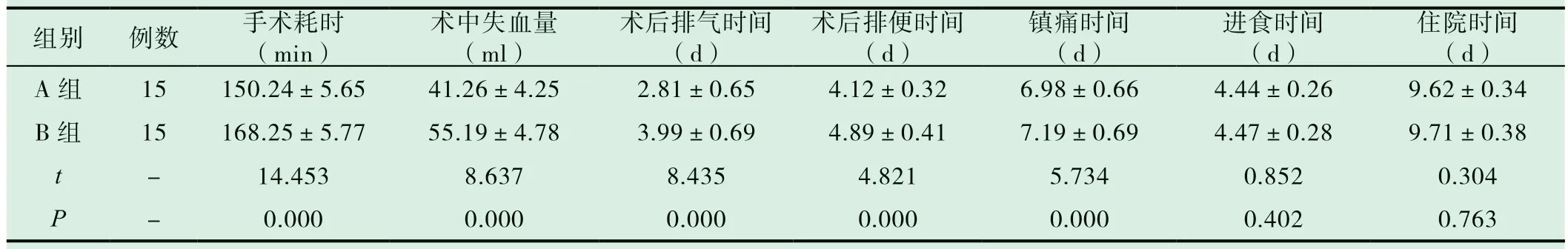
表1 两组围术期指标比较()
2.2 两组并发症发生率比较
A 组并发症发生率为6.67%,低于B 组的40.00%(P<0.05),见表2。

表2 两组并发症发生率比较
3 讨论
结肠癌患者确定无转移灶后可首选腹腔镜下右半结肠癌根治术,其手术精准度高,术后康复周期短[3]。但临床对于腹腔镜手术的入路方式并无统一标准,中间入路是典型入路法,可先离断血管,减少癌细胞传播可能,对于血管变异的处理优势显著,可不接触到瘤体,术野暴露清晰,淋巴结清扫彻底[4]。但回结肠血管蒂下方普遍存在Todlt间隙,可能误入层面,导致手术不良事件。尾侧入路可快速确定解剖层面,保护系膜完整性,且能在充足的空间内进行血管结扎与分离等操作,并发症更少[5,6]。
结果显示,A 组手术耗时、术中失血量、术后排气时间、术后排便时间、镇痛时间均少于B 组(P<0.05);A 组并发症发生率低于B 组(P<0.05)。说明尾侧+中央入路可以改善术中指标,缩短术后排气时间,原因是尾侧入路可以精准确定解剖层面,尽快进入右侧Todlt 间隙,进而缩短手术时间,减少出血量,且联合入路对于腹腔组织的干扰性小,不对胃肠道功能造成明显影响,因此术后排气时间更短[7-9]。联合入路更具解剖优势,能够在保证入路层面清晰的基础上返回中间入路,同时发挥二者优势,因此并发症风险更低[10-12]。
总之,尾侧+中央入路可以作为右半结肠癌根治术腹腔镜手术的首选入路方式,其可推广性较强。
