血液透析患者自体动静脉内瘘血栓形成的影响因素
2021-07-14何艳妍易海飞刘少平
何艳妍,易海飞,刘少平
(中山市小榄人民医院 血透室,广东 中山 528415)
自体动静脉内瘘是血液透析患者进行透析治疗时应用最广泛的一种血管通路,更是长期透析患者维持生命的关键。而自体动静脉内瘘血栓形成不仅会导致动静脉内瘘失功,影响透析质量,还会增加患者心理及经济负担[1]。因此,为更好地维持透析疗效,对血栓形成原因进行有效分析显得极为重要。鉴于此,本研究旨在分析血液透析患者自体动静脉内瘘血栓形成的影响因素。
1 资料与方法
1.1 一般资料回顾性分析2017年2月至2019年10月在我院进行血液透析的196例患者的临床资料。纳入标准:①对血液透析耐受者;②心肺等组织无严重病变者;③无血栓疾病者。排除标准:①曾有肾移植史者;②曾接受腹膜透析者;③曾长期服用抗凝药物者。其中,男102例,女94例;年龄33~74岁,平均年龄(52.69±10.14)岁。
1.2 方法收集196例血液透析患者的临床资料,包含性别、年龄、超滤量、血液高凝状态[即血小板增多,血浆凝血酶原时间延长,活化部分凝血活酶时间延长,D-二聚体升高超过正常值(0~0.256 mg/L)]、血红蛋白水平(NKF-F/DOQI建议血液透析患者血红蛋白控制在110~120 g/L,>130 g/L为过高)、糖尿病史(空腹血糖≥7.0 mmol/L,餐后2 h血糖≥11.1 mmol/L)、高甘油三酯血症史 (经过血脂检查,发现甘油三酯≥5.69 mmol/L)、内瘘建立或使用不当(血管扭曲痉挛与按压不当、反复定点穿刺与内瘘未成熟)。
1.3 统计学处理应用SPSS 24.0软件分析数据,对所有计量资料作Shapiro-Wilk正态性检验,符合正态分布者以±s表示,组间比较采用独立样本t检验;计数资料以百分比表示,采用χ2检验;危险因素采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 自体动静脉内瘘血栓形成发生率196例血液透析患者中,自体动静脉内瘘血栓形成18例,血栓形成发生率为9.18%。
2.2 单因素分析血液透析患者自体动静脉内瘘血栓形成不受性别、年龄的影响,差异无统计学意义(P>0.05);可能受超滤量、血液高凝状态、血红蛋白>130 g/L、糖尿病史、高甘油三酯血症史、内瘘建立或使用不当的影响,差异有统计学意义(P<0.05)。见表1。
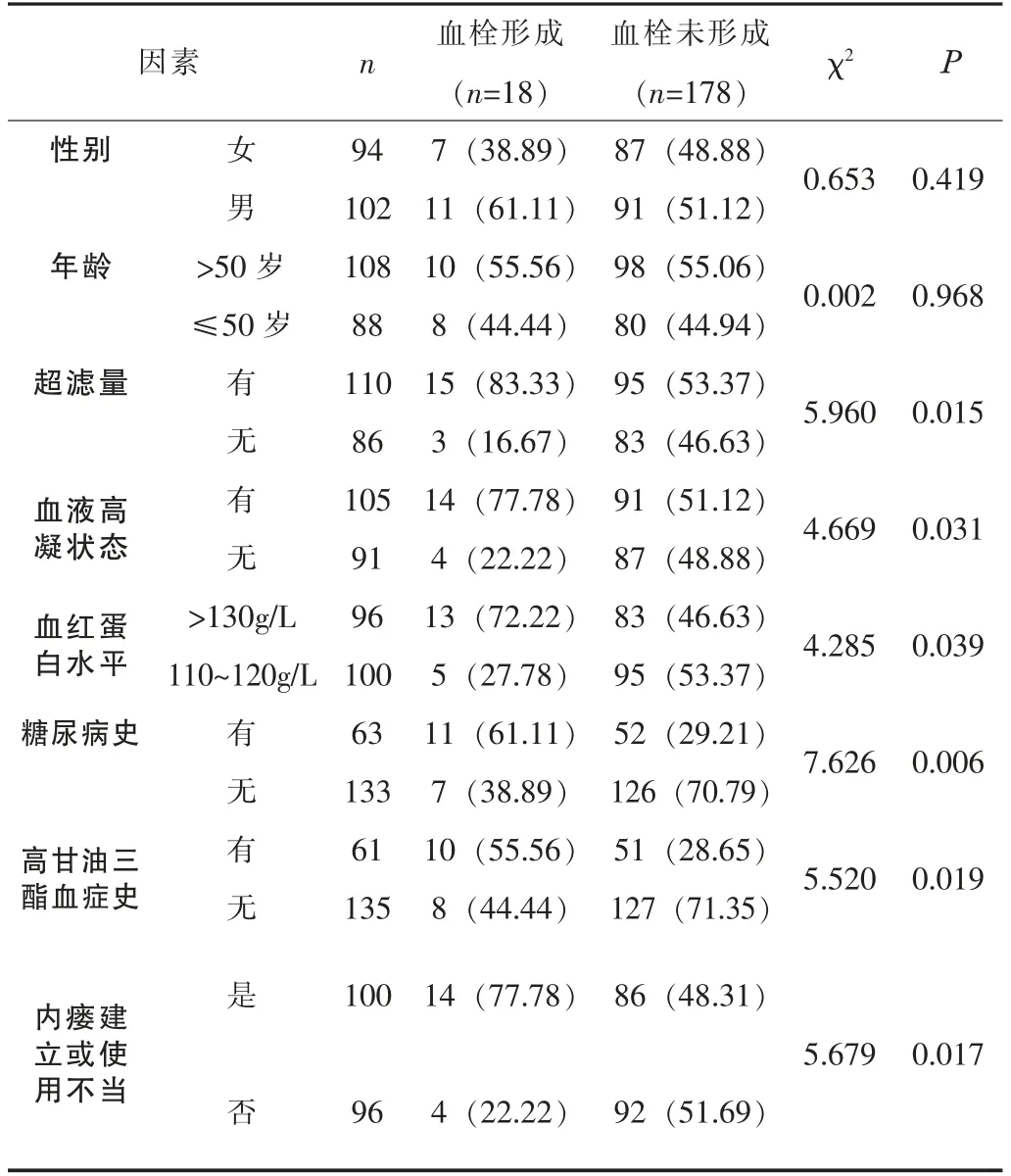
表1 血液透析患者自体动静脉内瘘血栓形成的单因素分析[n(%)]
2.3 多因素Logistic回归分析经Logistic回归分析显示,超滤过多过快、血液高凝状态、血红蛋白>130 g/L、糖尿病史、高甘油三酯血症史、内瘘建立或使用不当均为血液透析患者自体动静脉内瘘血栓形成的影响因素(OR>1,P<0.05)。见表2。
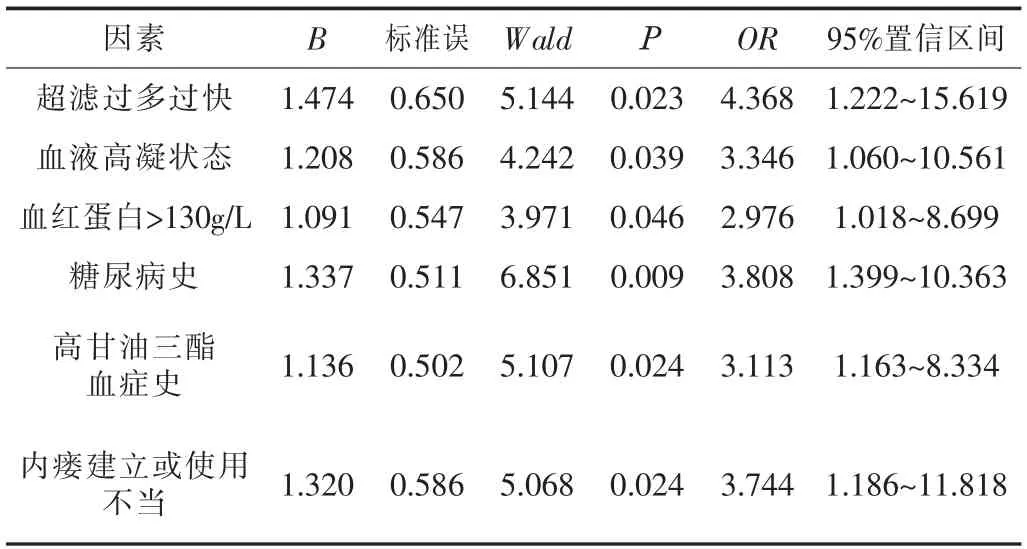
表2 血液透析患者自体动静脉内瘘血栓形成的多因素Logistic回归分析
3 讨论
建立和维持一个可靠的血管通路是进行血液透析治疗的必要条件。目前,自体动静脉内瘘因其方便、安全、使用寿命长等优点已经成为血液透析患者的第一选择,但其血栓形成严重阻碍了患者治疗进程[2],因此,需对血栓形成的相关影响因素进行分析、预防,为临床提供指导。
本研究结果显示,超滤过多过快、血液高凝状态、血红蛋白>130 g/L、糖尿病史、高甘油三酯血症史、内瘘建立或使用不当均是血液透析患者自体动静脉内瘘血栓形成的危险因素。分析原因在于:①超滤过多过快使得组织间隙水分无法及时补充到血管中,导致透析相关性低血压的发生,因此极易产生血栓[3]。建议掌握患者的实际饮食、饮水情况,做好家属的沟通和宣教,在家属的协助下改变患者饮食习惯,重点宣教对象为透析期间干体重增长超过5%的患者,以减少血栓形成发生率。②糖尿病、高甘油三酯血症以及血液高凝状态,会造成血液黏稠度不断增加,血流速度减慢,从而形成血栓[4]。建议血透患者及时就医并遵医嘱控制饮食、适当运动,以有效控制疾病,减轻高凝状态。③血红蛋白升高会引起血液黏滞性增加,血流缓慢,导致发生血栓概率上升[5]。建议血透患者定期检查血红蛋白水平,及时就医处理。④血管扭曲、加压包扎过紧或压迫时间过长会使局部血液发生阻断,影响血液正常流动,内瘘未成熟时使用会导致血管壁、血管纤维化以及管腔狭窄、内瘘血流量不足等并发症发生,反复定点穿刺容易造成血管内膜损伤,引起血小板聚集以及局部纤维组织增生,导致血管腔狭窄,从而容易形成血栓[6-7]。建议医护人员规范专科培训,掌握血透、血管通路、动静脉内瘘等各项操作技能及理论知识,以减少血透患者痛苦,避免血栓形成。
综上所述,超滤过多过快、血液高凝状态、血红蛋白>130 g/L、糖尿病史、高甘油三酯血症史、内瘘建立或使用不当均是血液透析患者动静脉内瘘血栓形成的危险因素,临床应对相关因素进行干预以减少自体动静脉内瘘血栓形成的发生。
