鞘内注射吗啡所致术后瘙痒与血清5-HT相关性研究*
2021-07-14刘增慧姜秀丽孙佳风张常伟
刘增慧,姜秀丽,孙佳风,张常伟,宋 杰*
(南通大学第二附属医院麻醉科,南通 226001)
鞘内麻醉是剖宫产手术最常用的麻醉方式,瘙痒是椎管内给予阿片类药物最常见的并发症之一[1]。瘙痒往往紧随镇痛之后,在给药后3~9 h 最强[2]。尽管目前椎管内予阿片药物产生瘙痒的机制尚不清楚,可能的机制涉及中枢神经系统中“痒中枢”的存在、脊髓背角的激活、抑制性神经递质的拮抗作用、刺激5-羟色胺(5-hydroxy trptamine,5-HT)3 受体或5-HT 能通路和前列腺素的参与[3]。在延髓的背角浅层和三叉神经脊束核内有大量的μ-受体和5-HT3受体。三叉神经脊束核位于延髓浅层,是头面部感觉投射部位,是一个被称为“瘙痒中心”的区域。“瘙痒中心”以及5-HT3 受体的激活可能在鞘内注射吗啡导致瘙痒的机制中发挥作用,且这种瘙痒通常局限于面部、颈部或上胸部[1,4]。本研究旨在探讨接受鞘内吗啡注射的剖宫产术后患者血清5-HT 水平与瘙痒之间是否存在相关性。
1 对象与方法
1.1 研究对象 选取2019 年8—11 月择期于南通大学第二附属医院鞘内麻醉下行剖宫产手术患者40 例,年龄18~40 岁,平均(27.3±4.5)岁。排除标准:已知对研究药物过敏者;显著的心脏、呼吸、肾脏、神经或肝脏疾病导致的美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅲ级及以上者;凝血障碍;体质量指数>30 kg/m2;其他可能影响疼痛感知或评估的疾病;皮肤瘙痒疾病。本研究经南通大学第二附属医院医学伦理委员会审批,患者签署知情同意书。通过计算机产生随机列表,将患者分为M1 和M2 两组。
1.2 麻醉方法 对所有患者在术前1 d 进行研究方案的指导,包括视觉模拟评分法(visual analogue scale,VAS)的使用(0=无疼痛,10=可想象的最严重疼痛)。所有患者术前未予任何药物治疗,禁食8 h,禁水4 h。患者入室后予持续监测心电、脉搏血氧饱和度、无创血压。在蛛网膜下腔阻滞前予静脉输注0.5~1.0L 乳酸林格氏溶液。取侧卧位,L2~3或L3~4间隙采取正中入路进行鞘内麻醉,M1 组患者鞘内予0.5%罗哌卡因2~3 mL+吗啡100 μg,M2 组患者鞘内予0.5%罗哌卡因2~3 mL+吗啡200 μg。给药后改平卧位,并予5 L/min 面罩吸氧。待患者对冷刺激的感觉消失达到T4水平即行剖宫产术。
1.3 主要结局指标 主要结局指标是检测血清5-HT 水平。所有患者分别在术前和鞘内注射吗啡后4 h抽取血样,分离血清,-20 ℃保存,采用酶联免疫吸附法测定5-HT 水平(女性参考值为40~400 ng/mL)。
1.4 次要结局指标 次要结局指标包括术后24 h内瘙痒(发生率和严重程度)的评估以及术后6、12、18、24 h 时VAS 评分。如主诉要求或疼痛评分>4 分,静脉注射哌替啶1 mg/kg 作为镇痛补救。记录术后24 h 内首次要求镇痛时间和哌替啶总用量。瘙痒严重程度评定[2]:0=无瘙痒;1=发痒,无需抓挠,只需揉搓(轻度);2=需要抓挠的瘙痒(中度);3=瘙痒,需要抓挠和治疗(严重)。在最初12 h 内每2 h 评估1 次,然后每4 h 评估1 次。
1.5 统计学方法 采用SPSS 17.0 统计软件进行数据分析。数据以、中位数(范围)、数字和百分比表示,采用t 检验,非参数数据采用Mann-Whitney U检验、χ2检验和Fisher 精确检验。采用非参数相关检验观察术后4 h 血清5-HT 水平与瘙痒严重程度评分的相关性。P<0.05 为差异有统计学意义。
1.6 样本量的测算 使用G*Power 3.1 版进行样本量计算。该样本量是根据两组术后5-HT 水平有25 ng/mL 的预期差异估计的,在5%显著性水平和90%功率下,而SD=22 ng/mL 基于预实验的结果,再考虑到10%的患者丢失量,因此共纳入40 例患者进行研究。
2 结 果
2.1 两组患者一般资料和手术前后血清5-HT 水平的比较 两组患者年龄、体质量、身高及术前5-HT水平比较差异均无统计学意义(均P>0.05)。两组患者术后5-HT 浓度均高于术前(均P<0.05),M2 组的增长几乎是M1 组的两倍(595% vs 318%)(表1)。
表1 两组患者一般资料和血清5-HT 水平的比较()

表1 两组患者一般资料和血清5-HT 水平的比较()
2.2 两组患者瘙痒发生情况比较 M1 组术后12 h发生瘙痒11 例(55.0%),M2 组15 例(75.0%),两组瘙痒发生率比较差异无统计学意义(P=0.32)。两组患者在不同时间点瘙痒发生率比较差异均无统计学意义(均P>0.05);但瘙痒程度方面,在术后6 h 和8 h 两个时间点M2 组中度瘙痒发生率高于M1 组(P<0.05);术后16、20、24 h 两组患者均无瘙痒发生(表2)。
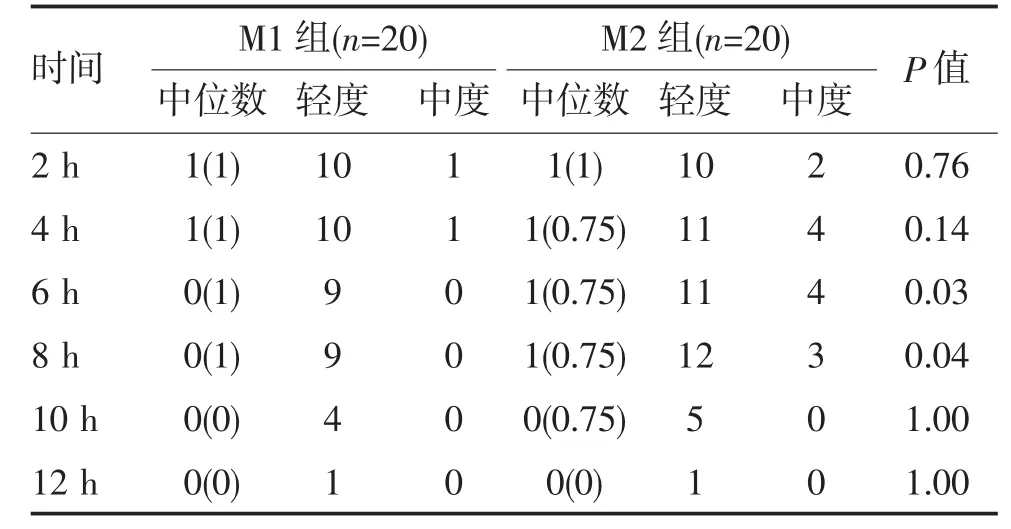
表2 两组患者术后12 h 瘙痒发生情况比较
2.3 两组患者VAS 评分、首次需要镇痛时间及补救性镇痛药总剂量的比较 两组患者在VAS 评分、首次患者要求镇痛时间和补救性镇痛药总剂量方面差异无统计学意义(P>0.05)(表3)。
表3 两组患者镇痛情况比较()

表3 两组患者镇痛情况比较()
3 讨 论
本研究鞘内注射两种不同剂量吗啡用于剖宫产术后瘙痒,发现两组瘙痒发生率差异无统计学意义,但M2 组瘙痒程度明显加重。两组鞘内注射吗啡后血清5-HT 水平均显著升高,M2 组升高幅度较大。
研究[5-6]表明鞘内注射吗啡导致瘙痒的发生率随着剂量的增加而升高,产妇发生率可达60%~100%。可能是由于雌激素与阿片受体相互作用,或妊娠期激素引起的阿片受体改变所致[7]。目前关于鞘内注射吗啡导致瘙痒的确切机制尚不清楚[8]。在一项动物研究[9]表明,吗啡可以通过激活脊髓背角和延髓中的5-HT3 受体导致瘙痒[10]。同样皮内注射致痒物质如5-HT 可诱发小鼠的瘙痒行为[11]。然而关于瘙痒强度和5-HT 水平之间的相关性尚未见报道。
研究[3]表明,5-HT3 受体拮抗剂能显著降低瘙痒的风险,U.BEUERS 等[12]进行Meta 分析发现5-HT3拮抗剂在降低水溶性阿片类药物引起的瘙痒发生率和严重程度方面具有显著效果。R.B.GEORGE 等[13]发现5-HT3 受体拮抗剂能显著降低鞘内注射吗啡导致的术后瘙痒的严重程度,但5-HT3 受体拮抗剂并未降低鞘内输注阿片类药物导致瘙痒的总发生率。研究[8]表明5-HT3 受体参与了鞘内注射阿片类药物导致瘙痒的发生发展。
本研究中,鞘内给予不同剂量的吗啡患者在第一次需求镇痛的时间、术后疼痛评分和补救性镇痛药的总剂量方面差异无统计学意义。研究[13]发现鞘内予0.1 mg 吗啡达到的镇痛效果与0.2、0.3、0.4 mg吗啡相比差异无统计学意义。考虑到降低瘙痒等不良反应的发生率方面,鞘内予以小剂量的阿片类药物则显得较为重要。一项回顾性研究[14]也表明鞘内予以200 μg 吗啡比100 μg 吗啡能产生更好的镇痛效果。当然,本研究纳入的样本量较小,且未考虑雌激素对瘙痒发生的影响,尚需进一步的临床研究来验证。
综上所述,剖宫产术后鞘内注射吗啡后血清5-HT 水平明显升高,表明5-HT 可能参与了鞘内注射吗啡所致瘙痒的发生发展。
