神经内镜下经鼻蝶入路手术治疗原发性颅咽管瘤的临床疗效及对术后并发症的影响
2021-07-13林锦才李成林叶原森
林锦才,李成林,叶原森
(广东省茂名市人民医院神经外二科,广东 茂名 525000)
颅咽管瘤属于常见颅内蝶安区先天性肿瘤,多数为良性肿瘤,且常与垂体柄、视交叉神经、下丘脑及第三脑室等神经结构粘连,临床治疗主要以手术全切肿瘤为最佳方案,但手术切除对神经外科医师而言是重大挑战。当前治疗该病的经颅入路方式包含翼点、额下及颞下入路、联合入路等,但上述入路方式均不能充分显露视交叉神经下方、后方区域,在直视下难以完全分离下丘脑等结构与肿瘤间的粘连,极易导致重要组织损伤[1]。近年来伴随医疗技术创新与发展,内镜技术在神经外科手术中广泛应用,神经内镜辅助下经鼻蝶入路可降低组织损伤,完整切除病灶,手术安全性高[2]。基于此,本研究旨在探究神经内镜下经鼻蝶入路手术治疗原发性颅咽管瘤的临床疗效及对术后并发症的影响,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年6月至2020年6月本院收治的原发性颅咽管瘤患者60例,据手术入路方式不同分为研究组与对照组,各30例。对照组男13例,女17例;年龄12~61岁,平均(36.2±3.5)岁;病程1周~12年,平均(3.9±0.3)年;病理分型:造釉细胞型14例,鳞状乳头型11例,过渡型5例;改良Yasargil分型:鞍上脑室外型13例,蝶鞍内型6例,鞍上脑室型8例,脑室内型3例。研究组男14例,女16例;年龄11.5~60岁,平均(35.8±3.2)岁;病程2周~13年,平均(3.6±0.4)年;病理分型:造釉细胞型14例,鳞状乳头型10例,过渡型6例;改良Yasargil分型:鞍上脑室外型12例,蝶鞍内型7例,鞍上脑室型7例,脑室内型4例。两组年龄、病理分型及改良Yasargil分型等临床资料比较差异无统计学意义,具有可比性。本研究经本院伦理委员会审核批准。
纳入标准:均经颅脑CT、磁共振成像(MRI)及数字减影脑血管造影(DSA)等检查确诊为颅咽管瘤;均符合《临床诊疗指南•神经外科学分册》[3]中颅咽管瘤相关诊断标准;符合手术指证;患者均自愿参与本研究并签署知情同意书。排除标准:伴有精神疾病或意识障碍者;合并其他恶性肿瘤者;合并心、肺、肝、肾等脏器功能不全者;其他原因导致中途停止治疗者;伴有凝血功能障碍者;手术、麻醉禁忌证者;临床资料不全者。
1.2 方法 对照组行经颅入路手术:入院后问询病史,症状及起始时间,常规行血常规、血生化指标检测。使用增强CT等诊断病情,且在术前预先剃头、清洁患者头皮。主刀医师具有丰富临床经验,经颅入路前,固定患者头部,常规行麻醉、气管插管及术区铺设消毒巾等。
研究组行神经内镜下经鼻蝶入路手术:患者入院后问询病史,症状及起始时间,术前常规行血常规、血生化指标检测。将患者推入手术室后,取仰卧体位,并固定其头部,呈仰头15°角,且向左偏10°角,常规行鼻腔、口腔、额头及面部清洁消毒,预先配置含10 mL 0.9%氯化钠溶液与1 mL肾上腺的溶液,后将无菌棉片浸满溶液,填塞患者鼻孔。为有效降低术后并发症中脑脊液漏的发生率,患者均于腰蛛网膜下腔放置引流管引流,且常规行右侧中鼻甲切除,预先制作鼻中隔带蒂黏膜瓣,后经鼻孔储备于鼻咽部。以蝶窦开口,蝶窦前壁磨除,将此处鼻中隔切除,去除骨性间隔及蝶窦内黏膜。磨开鞍底斜坡上1/2骨质,去除骨质直至鞍结节,后使用0.9%氯化钠溶液滴注鞍结节并磨薄,继续去除鞍结节及蝶骨平台直至筛窦后边缘。距海绵前间窦2 mm处作“工”字形切口使用电凝横向切开硬膜,切开后电凝硬膜瓣,充分显露视交叉神经与垂体区,从两者间隙处进入。挑开蛛网膜后,肿瘤减压使用双吸引术,并严格遵循手术室显微操作规程,于包膜外分离肿瘤,在内镜直视术野下,分离病灶与视交叉神经、视交叉-下丘脑间的粘连组织。待切除肿瘤后,使用0.9%氯化钠溶液冲洗,后进行颅底重建,后在鼻内充水球囊中注入8 mL 0.9%氯化钠溶液,以此加强术区支撑及固定,给予双鼻腔填塞膨胀海绵以止血。
1.3 观察指标 ①比较两组手术指标,包括手术时间、切除肿瘤时间、术中出血量、住院时间。②比较两组临床疗效。评价标准:优,术后复查各方面症状均显著改善,且影像学检查肿瘤消失;良,术后复查症状等明显好转,且影像学等检查发现肿瘤细胞明显减少;可,术后复查,手术治疗效果一般,症状有所缓解,肿瘤组织部分切除;差,手术治疗效果不明显,且症状未缓解或加重,且肿瘤组织大部分存在[4]。总有效率=(优+良+可)/本组总例数×100%。③比较两组并发症发生情况,包括脑脊液漏、创口裂开、短暂性尿崩症、视神经损伤、颅内感染。
1.4 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料以[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标比较 研究组手术时间、切除肿瘤时间、住院时间均明显短于对照组,术中出血量明显少于对照组(P<0.05),见表1。
表1 两组手术指标比较(±s)Table 1 Comparison of surgical indicators between the two groups(±s)

表1 两组手术指标比较(±s)Table 1 Comparison of surgical indicators between the two groups(±s)
?
2.2 两组临床疗效比较 研究组治疗总有效率为96.67%,高于对照组的80.00%,差异有统计学意义(P<0.05),见表2。

表2 两组临床疗效比较[n(%)]Table 2 Comparison of clinical efficacy between the two groups[n(%)]
2.3 两组并发症发生率比较 术后,研究组并发症发生率为3.33%,显著低于对照组的23.33%,差异有统计学意义(P<0.05),见表3。
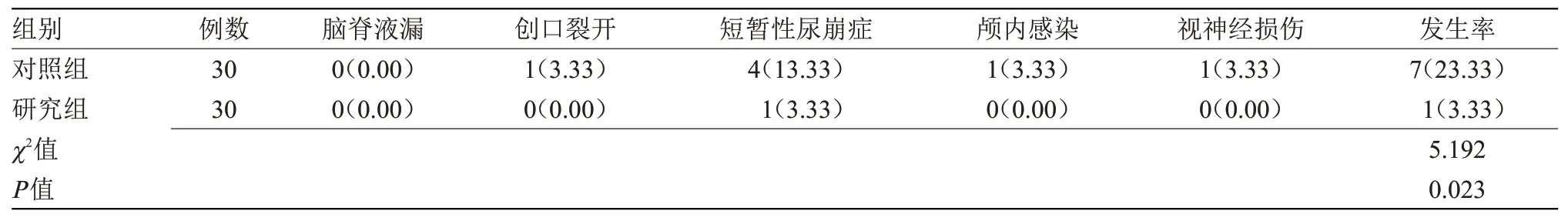
表3 两组并发症发生率比较[n(%)]Table 3 Comparison of complications rates between the two groups[n(%)]
3 讨论
颅咽管瘤为常见颅脑良性肿瘤,具有一定侵袭性,患病率为颅内肿瘤的2%~5%,颅咽管瘤起源于胚胎期残留Rathke囊组织的上皮细胞,进展中与视交叉神经、下丘脑及垂体柄等神经组织结构粘连。目前,临床对颅咽管瘤的治疗原则为全部切除肿瘤,同时避免损伤肿瘤周围视交叉神经、下丘脑等重要神经或组织结构[5]。但因颅咽管瘤生理解剖结构的复杂性,完全切除肿瘤存在一定难度,且术后并发症相对较多。随着医疗技术的进步,神经内镜在神经外科手术中的应用愈加广泛,术野中能直视病灶区域,避免误切导致神经组织结构损伤[6]。
相关文献[7]报道内镜辅助下经鼻蝶入路治疗颅咽管瘤的疗效显著,且安全性高。神经内镜手术操作轴与颅咽管瘤的生长轴同向,充分显露组织后,在内镜术野中能完整切除肿瘤。本研究结果显示,研究组手术时间、切除肿瘤时间、住院时间均明显短于对照组,术中出血量少于对照组(P<0.05),提示以经鼻蝶入路的治疗方式能明显缩减手术时间,减少术中出血量,缩短肿瘤切除时间,加快患者康复进程,与阮伦亮等[8]研究结果相似。本研究结果显示,研究组治疗总有效率高于对照组(P<0.05),术后,研究组并发症发生率低于对照组,提示神经内镜辅助下以经鼻蝶入路治疗的疗效显著,安全性高,与杨媛等[9]研究结果相似。传统经颅入路的手术方式因受神经、血管、组织等重要解剖结构的复杂性影响,在切除肿瘤时难以对其直视,增加全切困难程度[10]。而以神经内镜辅助,且经鼻蝶入路向与肿瘤生长轴同向,能充分显露肿瘤病灶,且在内镜术野直视下能清晰显露肿瘤与其周围血管、神经与组织间的粘连程度,增加肿瘤全切的成功率,降低组织损伤,安全性高,且在手术过程中使用多角度镜观察病灶及周围关系,大大提升肿瘤全切率。
综上所述,神经内镜下经鼻蝶入路手术治疗原发性颅咽管瘤可显著缩短手术及切除肿瘤时间,操作方便,且可明显减少出血量,缩短康复进程,安全有效,值得临床推广应用。
