气管插管后上气道梗阻肺功能检查与治疗一例
2021-07-12廉湘琳赵桂华徐金义
廉湘琳, 赵桂华, 徐金义
1 病例介绍
患者,男,48岁,以“胸闷、气喘10 d”为主诉于2019年3月15日就诊于我院呼吸与危重症科门诊。10 d前无明显诱因出现胸闷、气喘,稍活动即感胸闷、气喘加重,伴咳嗽,无咳痰、发热等症状,于当地医院住院治疗,疗效差,遂来我院。既往患“2型糖尿病”10余年,患“高血压病”10年,3个月前因“高血压脑出血”在全身麻醉气管插管下实施手术治疗,遗留左眼视力下降。有吸烟史20余年,平均10支/d;饮酒史20年,平均50 ml/次。常规肺功能参数显示肺活量(vital capacity,VC)3.50 L,VC实测值占预计值的百分比(VC/Pred %)为82.2%,用力肺活量(forced vital capacity,FVC)为3.5 L,第1秒用力呼气容积(forced expiratory volume in 1 second,FEV1)为1.41 L,第1秒用力呼气容积占预计值的百分比(FEV1/Pred %)为44.3%,第1秒用力呼气容积占用力肺活量的百分比(FEV1/FVC %)为42.3%,每分钟最大通气量(maximum ventilation volume per minute,MVV)为28.18 L/min,每分钟最大通气量占预计值的百分比(MVV/Pred%)为22.8%,诊断为重度阻塞性通气功能障碍。流量-容积(flow volume,F-V)曲线示气道内径不受吸气、呼气时相变化,气道阻力恒定,吸气相和呼气相都出现平台样改变,并且两者的流速基本相等(见图1)。脉冲振荡(impulse oscillometry system,IOS)参数显示:呼吸总阻抗(respiratory system impedance,Zrs)实测值占预计值的百分比为431.4%、共振频率(resonant frequency,Fres)31.55 Hz、5 Hz时的气道阻力占预计值的百分比(R5/Pred%)为365.3%、20 Hz时的气道阻力占预计值的百分比(R20/Pred %)为164.4%、X5实测值为-0.66 Hz。频谱分析图:R全频异常抬高,X曲线中X5负值减少,X35正值增高,呈弓背向上弧形(见图2)。结构参数图显示中心和周边气道可出现大红三角,中心气道“蝴蝶结”明显大于周边气道(见图3)。诊断为固定型上气道梗阻。颈部+肺部CT检查:气管上段软组织增厚,局部软骨形态欠规整,管腔狭窄(见图4)。2019年3月18日支气管镜检查并行气管上段狭窄介入治疗术,术中见声门开放良好,声门下气管上段狭窄,镜身能通过,气管管腔通畅、黏膜光滑,隆突嵴锐利;左、右主支气管及其所属各叶段支气管管腔通畅、黏膜光滑。于声门下气管狭窄处予高压球囊扩张,后行硅酮支架置入,于支架内予球囊扩张后支架释放,调整支架于适当位置后,拔出硬镜鞘管,插入喉罩,经喉罩进入软镜,观察支架位置良好(见图5)。

图1 肺功能流量-容积曲线图
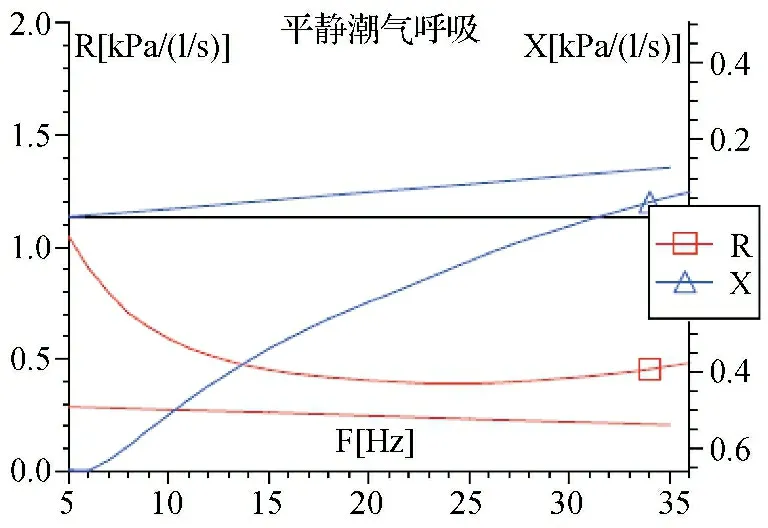
图2 脉冲振荡检查频谱分析图
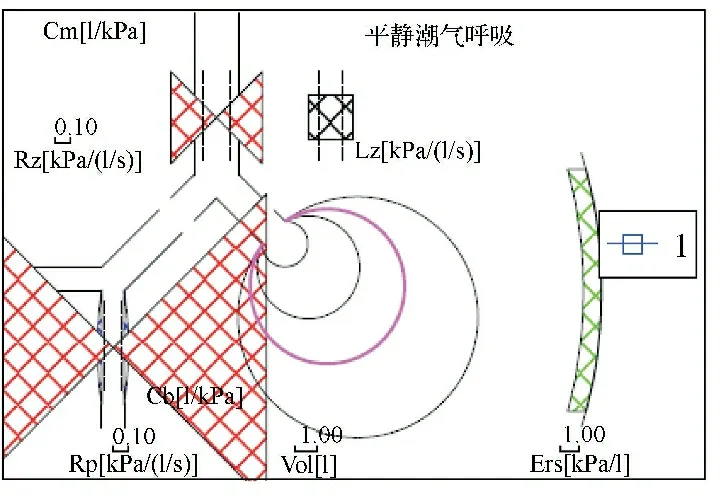
图3 脉冲振荡检查结构参数图

图4 颈部CT检查所见

图5 支气管镜检查并行气管上段狭窄介入治疗图
2 讨论
2.1气管插管(endotracheal intubation,ETI)在临床急救、全身麻醉和危重症患者气道管理中必不可少,但拔管后往往会出现上气道梗阻(upper airway obstruction,UAO),即气管隆突以上管腔阻塞,常见于气囊与气管壁接触的部位[1],这可能与气管插管及气囊压迫周围组织结构造成机械性损伤,以及套管材质对上呼吸道黏膜的化学性损伤有关[2]。Cooper和Grillo[3]报道大约有10%的气管切开后患者出现UAO,多数发生在1个月以内,尤其在瘢痕体质患者中UAO发生率更高,发生时间更短[4]。因此有气管插管或气管切开病史患者,需警惕UAO可能,但只有当气道阻力明显增加时,患者才会出现如平静时呼吸困难、活动后明显加重等临床症状,部分出现吸气性三凹征,而轻症者易被误诊为支气管哮喘、慢性阻塞性肺疾病等气道疾病,临床医师对此常延误诊治甚至导致患者死亡。因此,UAO重在早期诊断、早期治疗。支气管镜或颈部CT气管图像检查有助于UAO的发现及确诊,但因其需特殊设备仪器,未能常规应用。通过F-V曲线和IOS检查有助于判断阻塞的部位,估计病变的程度,对UAO具有重要诊断价值,其无创、简便、安全、费用低,尤其是容量-流速环被建议作为喉气管疾病的初筛方法[5]。
2.2Miller和Hyatt[6]根据UAO的F-V曲线特征性平台样改变的形态将UAO分为胸外可变型、胸内可变型、固定型。本例固定型UAO患者F-V曲线吸气相和呼气相出现特征性平台样改变,即呼出峰流速(peak expiratory flow,PEF)和呼出流量(forced expiratory flow,FEF)的25%(FEF25%)、50%(FEF50%)、75%(FEF75%)皆下降,降支近似直线,其原因是UAO患者在高肺容积阶段,等压点位于大气道内,但由于大气道内存在病变,导致气流阻力增加,PEF、FEF25%下降;在低肺容积阶段,等压点移向小气道内,虽然细支气管本身并无病变,但由于小气道管壁无软骨支撑,导致小气道动态压缩,且大气道病变的存在,亦加重了流速(FEF50%、FEF75%)的下降,从而出现PEF、FEF25%、FEF50%、FEF75%均匀下降,降支近似一直线,即呼气相平台的出现,吸气相亦因病变位置固定、气流阻力高且恒定,气流受限表现为平台样改变。王泽强等[7]在研究70例UAO患者后,发现MVV%下降程度较FEV1%下降更明显,其为UAO的敏感指标。本例患者MVV/Pred%为22.8%,FEV1/Pred%为44.3%,与之结论一致。IOS法因无需受检者特殊配合和对测定气道阻力的敏感性更高[8],在早期诊断UAO比常规肺功能检查有更大的优越性,Zrs、R全频段及Fres增高,而X5负值减少,结构参数图显示中心气道和周边气道可出现大三角形,中心气道“蝴蝶结”明显大于周边气道,频谱分析图中R全频异常抬高,X曲线中X5负值减少,X35正值增高,呈弓背向上弧形,以上特征能判断气道阻塞的部位及严重程度,闫菲等[9]在分析150例大气道阻塞患者常规肺功能检查和IOS参数后,发现频谱分析图曲线的阳性检出率更高。
总之,ETI或气管切开所致UAO明显增多,而有效、快速且经济的常规肺功能检查和IOS技术是筛查UAO的首选,值得临床推广。
