正常国人脊柱骨盆矢状位排列与腰椎间盘退变的关系研究
2021-07-09郭安娜陈少卿严志汉何家维黄荧荧叶佩佩
郭安娜 陈少卿 严志汉 何家维 黄荧荧 叶佩佩
椎间盘退变与年龄、营养、炎症、损伤和脊柱生物力学等多种因素有关[1,2]。生物力学因素是引起椎间盘退变的重要原因,而脊柱-骨盆相互调节维持矢状位平衡时,会引起不同的生物力学改变[1~3]。国内外一些研究发现脊柱骨盆矢状位排列与椎间盘退变的发生相关,但研究对象主要针对腰间盘突出症及下腰痛患者,目前对于正常国人的相关研究较少[1,4]。正常国人的脊柱骨盆矢状位排列特点以及参数及分型与腰椎间盘退变之间的关系等国内尚缺乏相关报道。因此本研究旨在描述正常国人脊柱骨盆矢状位参数特点及排列类型,并分析脊柱骨盆矢状位排列与腰椎间盘退变的关系。
资料与方法
1.研究对象:本研究已通过温州医科大学附属第二医院医学伦理学委员会的审批,在检查前均获得受试者的知情同意并签署知情同意书,共纳入2016年7月~2019年7月招募的148例正常志愿者,其中男性55例,女性93例,年龄22~52岁,平均年龄35.5±9.7岁。纳入标准:中青年中国成人;无急、慢性腰痛;无脊柱畸形、外伤及手术史;所拍摄X线及磁共振图像清晰,均符合测量要求。
2.成像设备与方法:采用Siemens YSIO 数字化X线摄影系统(德国西门子公司)及3.0T GE Discovery 750 磁共振扫描仪(美国GE公司),获得全脊柱站立正侧位片及腰椎矢状位FSE-T2WI序列(TR 2500ms,TE 120ms)图像并传输至PACS工作站,由一名放射诊断主治医师进行各参数测量及影像学评价。
3.脊柱骨盆矢状位测量参数:胸椎后凸角(thoracic kyphosis,TK)为T1椎体上终板和T12下终板切线的夹角;腰椎前凸角(lumbar lordosis,LL)为L1椎体上终板和S1上终板切线的夹角;骨盆入射角(pelvic incidence,PI)S1上终板中点至股骨头中心点连线与S1上终板中垂线的夹角;骶骨倾斜角(sacral slope, SS)为 S1上终板与水平线的夹角;骨盆倾斜角(pelvic tilt, PT) 为S1上终板中点至股骨头中心点连线与铅垂线的夹角;脊柱矢状轴(sagittal vetebare axis, SVA)为 C7铅垂线至S1上终板后上角的垂直距离;脊柱骶骨角(spino-sacral angle, SSA)为S1上终板和C7椎体中心点与S1上终板中心点连线之间的夹角。
4.脊柱矢状位分型:根据Roussouly等[5]的脊柱骨盆矢状位分型标准,Ⅰ型:SS<35°,腰椎前凸顶点位于 L5椎体中部,下腰弯较短并且角度较小;Ⅱ型: SS<35°,前凸顶点位于 L4椎体基底部,下腰弯角度小,整个脊柱接近于平背状态;Ⅲ型:SS介于35°~45°,前凸顶点位于 L4椎体中部,下腰弯较长,脊柱处于良好的平衡状态;Ⅳ型:SS>45°,前凸顶点位于 L3底部甚至更高,下腰弯组成椎体明显增加、角度增大,详见图1。
5.腰椎间盘退变评价:根据Pfirrmann分级标准对148例志愿者的740个腰椎间盘的退变程度进行评价,Pfirrmann分级Ⅰ~Ⅱ级为正常或生理性退变椎间盘,Pfirrmann分级Ⅲ~Ⅴ级的椎间盘为退变椎间盘[6]。
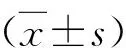
结 果
1.脊柱骨盆矢状位测量参数:本研究纳入志愿者男性55例,女性93例,各脊柱骨盆参数的平均值及标准差详见表1。正常国人PI的平均值47.2°±9.2°。LL、PI、PT与年龄呈正相关(分别为:r=0.166,P=0.043;r=0.233,P=0.004;r=0.170,P=0.038)。

表1 脊柱骨盆矢状位各参数测量结果
2.脊柱骨盆参数间的相关性分析:脊柱骨盆各参数间存在相关性,LL与TK、PI、SS、SVA、SSA显著相关(分别为:r=0.311,P<0.01;r=0.476,P<0.01;r=0.839,P<0.01;r=-0.190,P=0.021;r=0.793,P<0.01),PI与LL、PT、SS、SVA、SSA显著相关(分别为:r=0.476,P<0.01;r=0.545,P<0.01;r=0.605,P<0.01;r=0.203,P=0.013;r=0.517,P<0.01)。
3.脊柱骨盆矢状位参数与椎间盘退变的相关性:TK、LL与L4/5椎间盘的退变呈正相关(r=0.188,P=0.022;r=0.165,P=0.045)。PT与L5/S1椎间盘的退变呈正相关(r=0.187,P=0.023),详见表2。

表2 脊柱骨盆矢状位参数与腰椎间盘退变的相关性
4.脊柱骨盆矢状位排列类型与椎间盘退变的关系:本研究148例志愿者中61例(41.2%)为Roussouly Ⅱ型,54例(36.5%)为Ⅲ型,Ⅰ型及Ⅳ型分别为8例(5.4%)和25例(16.9%)。740个腰椎间盘中退变椎间盘为116个,退变发生率为15.7%(116/740),其中Roussouly Ⅱ型的腰椎间盘退变率为20.3%(62/305),Ⅲ型退变率为12.6%(34/270), Ⅳ型退变率为13.6%(17/125),Ⅰ型退变率为7.5%(3/40),详见表3。

表3 不同脊柱矢状位排列类型的腰椎间盘退变分布(个)
L1/2、L2/3、L3/4、L4/5节段不同Roussouly分型间的腰椎间盘退变比较差异无统计学意义(χ2=2.603,P=0.697;χ2=1.215,P=0.788;χ2=3.169,P=0.324;χ2=2.169,P=0.533)。L5/S1节段不同Roussouly分型间的腰椎间盘退变比较,差异有统计学意义(χ2=9.036,P=0.024),Ⅱ型的椎间盘退变率要高于Ⅲ型及Ⅳ型,差异有统计学意义(χ2=6.208,P=0.018;χ2=4.468,P=0.049)。
结 果
本研究中正常国人的PI平均值47.2°±9.2°,明显小于文献报道的西方高加索人(平均值52.6°±10.4°)[7],与李危石等[8]的报道基本一致(平均值45.1°±9.6°),说明不同种族的骨盆形态存在差异,对国人的矢状位骨盆形态进行分析及手术方案制定时应采用国人的正常PI值作为参考,本研究的PI值结果可作为今后研究的参考依据。已有研究者对于年龄与脊柱骨盆参数的相关性进行探讨[7,9,10]。本研究发现,LL、PI、PT与年龄呈正相关(分别为:r=0.166,P=0.043;r=0.233,P=0.004;r=0.170,P=0.038)。PT是反映脊柱矢状位代偿能力的重要指标,可通过骨盆后倾(PT增大)代偿伴随年龄增长发生的脊柱正向移动,从而保持脊柱矢状位平衡状态,笔者研究结果也与Zhu等[9]的研究相符。既往认为骨骼发育成熟的成年人PI值不再变化,但近年有研究者发现PI值也存在随着年龄增长而增大的过程[10]。本研究也发现PI值随年龄增长线性增大,这可能与年龄增长、LL变化、骶骨形态及髋臼位置改变引起的代偿机制有关。
本研究发现,正常国人Roussouly Ⅰ型、Ⅱ型、Ⅲ型和Ⅳ型比例分别为5.4%、41.2%、36.5%和16.9%, Cho[11]的一项关于正常韩国人脊柱矢状位排列类型的研究发现49.6%属于Ⅲ型,Ⅰ型、Ⅱ型和Ⅳ型的受试者分别为23%、13.1%和14.3%。Roussouly等[5]研究中37.5%的高加索人为Roussouly Ⅲ型。这些研究结果提示不同地域、不同种族的脊柱矢状位形态是不同的,相关脊柱疾病的研究和评估需要考虑种族因素。
本研究发现,脊柱骨盆矢状位各参数间存在相关性,LL与TK、PI、SS、SVA和SSA均显著相关,PI与LL、PT、SS、SVA和SSA显著相关,这提示LL和PI是维持脊柱骨盆矢状位平衡的关键参数。既往研究也发现LL、PI与其他脊柱骨盆矢状位参数具有显著相关性,腰椎起到了骨盆与胸椎之间的衔接作用,是脊柱骨盆矢状位排列及平衡调节的核心[8,12]。Kim等[13]提出的PI和LL的理想值范围,即重建脊柱矢状位平衡时需满足LL=PI±9°的条件,已被临床广泛应用,脊柱手术重建合适的 LL可提高患者的生活质量,并降低相邻脊柱节段退变的发生率,以上均说明了LL与PI在维持脊柱骨盆矢状位平衡中的重要作用。
本研究还发现,TK、LL与L4/5的椎间盘退变存在相关性(r=0.188,P=0.022;r=0.165,P=0.045),PT与L5/S1椎间盘的退变呈正相关(r=0.187,P=0.023)。Hee等[14]的一项关于椎间盘退变生物力学机制的研究发现,腰椎间盘的退变与所受重力负荷及纵向剪切力有关,而脊柱形态学的改变会引起剪切力的变化。笔者认为随着年龄增长骨盆后倾,PT增大,TK、LL变化所引起的脊柱骨盆矢状位形态改变,加大了下腰椎所受的纵向剪切力,从而加速了腰椎间盘的退变。笔者研究结果也与Chen等[15]的研究基本一致。TK、LL、PT与下位腰椎间盘(L4/5、L5/S1)退变之间的相关系数较低,可能与本研究对象为正常中青年志愿者有关,该年龄段人群的脊柱骨盆矢状位形态的改变不够明显,椎间盘退变发生率相对较低,日后应当增大样本量并扩大研究对象的年龄跨度范围,进行进一步的研究以明确这些脊柱骨盆矢状位参数与腰椎间盘退变的关系。本研究加深了对脊柱骨盆矢状位形态参数与腰椎间盘退变之间关系的认识,为后续的研究奠定了基础。
本研究中Roussouly Ⅱ型志愿者的腰椎间盘退变发生率最高(20.3%),Ⅰ型、Ⅲ型和Ⅳ型退变率分别为7.5%、12.6%和13.6%。尽管在L1/2、L2/3、L3/4和L4/5节段不同Roussouly分型间的腰椎间盘退变比较,差异均无统计意义(χ2=2.603,P=0.697;χ2=1.215,P=0.788;χ2=3.169,P=0.324;χ2=2.169,P=0.533),但在L5/S1节段,笔者发现Ⅱ型的椎间盘退变率要显著高于Ⅲ型及Ⅳ型,差异有统计学意义(χ2=6.208,P=0.018;χ2=4.468,P=0.049)。这项结果支持了脊柱骨盆矢状位排列类型是腰间盘退变危险因素的假设,Roussouly Ⅱ型的下腰弯角度小,脊柱矢状位形态趋于直线排列,因而腰椎间盘的角度趋向于水平化,会导致椎间盘的纵向应力增加,增加了椎间盘退变的风险,而L5/S1节段位于腰骶椎交界处,活动度及所受重力负荷大,相比其他节段受到的剪切力更大。既往针对腰椎退行性疾病患者的研究中发现,Roussouly Ⅱ型的人群中下腰痛的发生率较高[1,16]。而笔者的研究对象是正常中青年志愿者,研究结果提示脊柱矢状位排列引起的相应生物力学变化可能是触发椎间盘退变的原因,这也与Menezes-Reis等[4]和Chen等[15]的观点一致。脊柱矢状位排列类型或可作为腰椎间盘退变等疾病的预测指标,所以有必要进行多中心的更大样本量的研究,特别是包括关于年龄变化的纵向研究。
本研究仍存在一定的不足,样本量相对较少,性别比例不够平均,这可能会一定程度上影响笔者的研究结果。综上所述,腰椎间盘退变会受到脊柱骨盆矢状位形态的影响,TK、LL、PT与下位腰椎间盘(L4/5和L5/S1)的退变相关。正常国人中Roussouly Ⅱ型所占比例为41.2%,Roussouly Ⅱ型的中国成人腰椎间盘退变的发生率较高,并且更易发生L5/S1椎间盘的退变,这提示脊柱骨盆矢状位排列类型对腰椎间盘退变具有一定预测作用,可进行针对性地健康指导,以预防、减少腰椎间盘疾病的发生。
