尿毒症合并突发性聋患者的临床特征及预后
2021-07-06徐贵兴李正华王开府周洁
徐贵兴,李正华,王开府,周洁
(会理县人民医院 耳鼻咽喉科,四川 凉山 615100)
突发性聋(突聋),是耳鼻咽喉科常见急症之一,其病因及发病机制至今尚未明确,大多数研究者推测其发病可能与微循环障碍、病毒感染、外伤、自身免疫性疾病、遗传等因素等有关[1]。近年来,随着慢性肾炎、高血压及糖尿病等疾病发病率的增长以及患者对疾病重视不足,由慢性肾炎、高血压及糖尿病等疾病最终发展为尿毒症的患者数量逐渐增加,已成为我国重要的公共健康问题[2]。透析治疗是目前尿毒症患者的有效治疗方法之一,它能替代肾脏通过渗透和超滤作用清除体内的有害物质及过多的水分,以维持机体的体液平衡。然而,透析治疗也会带来一定的并发症,尤其是长期接受透析治疗的患者,如感染、贫血、免疫力低下和电解质紊乱等[3]。既往有研究报道,长期接受透析治疗的患者可出现慢性感音神经性听力损伤,提示长期透析亦可导致内耳并发症[4]。近期,有研究者调查发现,慢性肾炎患者,尤其是尿毒症患者人群罹患突聋的风险明显高于正常人群。我们在临床突聋的诊治中也会偶尔遇到这类特殊的突聋患者前来就诊[5-6]。然而,国内外尚未相关的研究比较全面地探讨尿毒症合并突聋患者的临床特征及预后,导致临床医生对该病的认识不足。本研究回顾性分析我院收治的尿毒症合并突聋患者的临床资料,并对患者进行随访,现报道如下。
1 资料与方法
1.1 临床资料
选取2015年1月—2019年12月在我院接受治疗的尿毒症合并突聋患者29例(30耳)作为研究对象, 29例患者中男18例,女11例;平均年龄(45.62±7.42)岁;病程(6.96±3.74)d;双耳发病1例(3.44%),左侧发病18耳(60.00%),右侧12耳(40.00%);平均初诊听阈(62.33±13.68) dB HL;17耳(56.67%)伴耳鸣,8耳(26.67%)伴眩晕;6例(20.69%)患者伴有高血压,5例(17.24%)患者伴有糖尿病。听力曲线类型4耳(13.33%)为低频下降型,4耳(13.33%)为高频下降型,9耳(30.00%)为平坦型,13耳(43.33%)为全聋型。所有患者均符合以下纳入标准:①符合《突发性聋诊断和治疗指南》的诊断标准[7];②既往诊断有尿毒症并正在接受透析治疗;③患者具有完整的听力学资料及随访资料;④年龄>18岁;⑤通过询问患者既往病史、专科查体及影像学检查排除外伤、药物性聋、梅尼埃病、中耳病变及听神经瘤等占位性病变所致的听力下降。
1.2 治疗方法
所有患者入院后完善3大常规、凝血功能、肝肾功能及其他的血生化等检查,同时请肾内科及血液透析中心会诊,协助诊治,所有患者按照会诊意见继续接受透析治疗,其中20例患者接受血液透析治疗,每周2~3次,9例患者接受腹膜透析治疗,每周2~3次。结合患者的具体情况对突聋予以综合治疗,包括:氢化泼尼松片晨起顿服,1 mg/kg,最大剂量60 mg,每日1次,连用5 d后剂量逐日减半直至停药,共计10 d;长春西汀注射液20 mg+500 mL 5%葡萄糖注射液,静脉滴注,每日1次,共计10 d;甲钴胺片80 mg口服,每日2次,共计10 d。所有患者在维持血液透析或腹膜透析治疗期间,监测每日尿量,常规治疗4~5 d后复查血小板及凝血功能。
1.3 疗效评价
所有患者治疗前均采用纯音测听评估听力损失程度,初诊听阈值和听阈改善值均取气导500、1 000、2 000和4 000 Hz上听阈的平均值。所有患者治疗期间每3~5 d复查一次听力,治疗结束、治疗结束1个月及治疗结束3个月后再次复查纯音测听,以治疗结束3个月后听力检测结果作为疗效评估依据。疗效的评价标准参照《突发性聋诊断和治疗指南》[7],分为痊愈(听力恢复正常或达患病前水平)、显效(受损频率提高达30 dB HL以上)、有效(受损频率提高达15~30 dB HL)及无效(受损频率低于15 dB HL)。总体有效率计痊愈率、显效率和有效率三者之和。此外,参考既往文献根据尿毒症病程长短将尿毒症组患者分为<2年组(13例, 13耳)、2~4年组(8例, 8耳)和>4年组(8例,9耳),对比3组突聋患者的听力预后,以探讨尿毒症病程对突聋预后的影响。
1.4 统计学分析
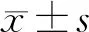
2 结果
所有患者入院后均接受综合治疗并复查听力,治疗结束3个月后,痊愈3耳(10.00%)、显效5耳(16.67%)、有效6耳(20.00%)、无效16耳(53.33%),平均听阈改善均值为(15.68±7.43) dB HL。
根据尿毒症的病程,进一步将29例尿毒症合并突聋的患者分为<2年组、2~4年组和>4年组3组,结果显示3组间的痊愈率、显效率、有效率和无效率经比较差异无统计学意义(P>0.05),而3组患者的听阈改善值分别为(20.52±7.95)、(16.30±6.27)、(7.78±9.36)dB HL,组间比较差异具有统计学意义(P=0.004),详见表1。

表1 不同尿毒症病程合并突聋患者的听力预后对比 [耳
3 讨论
近年来,尿毒症患者的数量逐年增长,已成为严重威胁人们生命健康的疾病之一。尽管随着透析技术的不断发展并成熟,尿毒症患者的生存时间和生活质量得到了极大的改善,但患者在接受肾移植前需要终身进行透析治疗,而长期的透析治疗和尿毒症疾病的发展会给患者带来一系列的并发症,其中包括听力损伤[8-9]。前期有流行病学研究发现,慢性肾病患者人群罹患突聋的风险明显高于正常人群,研究者还特别强调在尿毒症人群中该风险更为显著[5]。
关于尿毒症合并突聋的病因及发病机制尚不明确,研究者推测可能与内淋巴液电解质紊乱、尿毒症性神经病变、微血管病变、自身免疫反应和长期透析治疗等因素有关[5-6, 10]。Chou等[10]开展的一项全国性队列研究表明,尿毒症患者在接受透析治疗期间罹患突聋可能间接反映了患者发生动脉粥样硬化血管事件和死亡的风险上升,说明尿毒症患者长期透析治疗导致的迷路动脉粥样硬化并发生血管事件可能也是诱发突聋的重要病因。有研究者报告称耳蜗迷路和肾脏具有一定的抗原相似性,在部分慢性肾脏疾病中,如IgA肾病,自身免疫系统不仅会攻击肾脏组织产生相应的抗肾脏抗原抗体复合物,同时还引起抗内耳抗原抗体复合物水平明显升高,这些免疫复合物在突聋的发生中可能起重要作用[11]。还有研究发现尿毒症患者在接受长期透析治疗后,患者内耳的内淋巴系统离子泵功能崩溃,大多数外毛细胞、螺旋神经节和前庭感受器结构和功能明显受损,这些均可导致突聋的发生[12-13]。既往有少量病例报道和小样本量的病例系列研究对突聋合并尿毒症进行了报道,Makita等[14]报道了6例因长期接受透析的突聋患者,治疗后有5例患者听力得到了改善,但由于样本量太少,使结果可靠性不足;在本研究中,我们发现尿毒症合并突聋患者的听力损伤重,初诊听阈值为(62.33±13.68) dB HL,明显高于我科同时期无尿毒症突聋患者的听力损伤水平;此外,尿毒症合并突聋患者的听力预后较无尿毒症的突聋患者差,且尿毒症病程越长预后越差。既往研究认为,尿毒症患者因长期透析可导致失衡综合征、甲状旁腺功能亢进、氧化应激增加和钙磷代谢异常等,进而加速动脉粥样硬化的发生及发展,引起动脉内皮细胞的炎症及损伤,促使动脉管腔变硬、血管弹性下降及粥样斑块的形成以致管腔狭窄[6, 9, 14],当以动脉粥样硬化为核心的基础病变发生在迷路动脉时,可导致迷路动脉血流灌注减少,甚至栓塞,继而引起大面积的毛细胞损伤甚至死亡,导致严重的听力损伤[15]。此外,由于耳蜗和肾脏组织具有一定的抗原相似性,尿毒症患者体内抗内耳抗原免疫复合物浓度升高并大量沉积在迷路动脉的管壁上,损伤血管内皮细胞,引发血管炎症,导致血管狭窄甚至堵塞,严重影响耳蜗的血液供应,发生血管事件的风险增加,一旦迷路动脉血栓形成或发生栓塞,通往内耳的血流急剧减少甚至中断,造成严重的听力损伤[12-13]。由于狭窄甚至闭塞的迷路动脉不能有效地将治疗药物运送至内耳发挥治疗作用,内耳缺血缺氧得不到及时的纠正,内耳毛细胞的损伤不能得到及时有效地的修复,因此这类患者的听力预后较差。此外,随着尿毒症病程的延长,长期透析导致的并发症发生的风险急剧增大,动脉粥样硬化的发生及发展的进展加快[10, 16],同时大量免疫复合物的长时间不断沉积对血管造成损伤,使迷路动脉发生血管病变,导致发生血管事件的风险越大[9],因此,突聋患者的听力预后也可能越差。
综上所述,尿毒症合并突聋的患者听力损失较重,听力阈后较差,且随着尿毒症病程的延长预后越差。充分了解该类突聋患者的临床特征及预后,有利于早期开展个体化治疗。
