突发性耳聋伴眩晕的临床分析
2021-07-06赵海王志远鞠建宝
赵海,王志远,鞠建宝
(1.青岛市市立医院 耳鼻咽喉头颈外科,山东 青岛 266000; 2.青岛大学附属医院 耳鼻咽喉头颈外科,山东 青岛 266000)
突发性耳聋(简称突聋)是耳鼻咽喉科常见的急症,是指72 h内突然发生的、原因不明的感音神经性听力损失,至少在相邻的两个频率听力下降≥20 dBHL[1]。据2015年版的突聋诊断和治疗指南中统计分析,约30%的突聋患者伴发眩晕,国内外学者研究认为其病因可能与病毒感染[2]及内耳供血障碍有关。由于本疾病极大地困扰了患者的生活质量,本研究旨在根据中国突聋多临床研究中心指南[3],不同听力曲线采用不同治疗方法,并对症治疗眩晕症状,记录突聋伴眩晕与不伴眩晕的治疗效果及预后。
1 资料与方法
1.1 一般资料
选取我院2018年1月—2019年12月收治的400例突聋患者,根据是否伴有眩晕症状,分为两组。突聋伴眩晕组163例,男78例,女85例;年龄19~79岁,平均年龄(43.4±5.4)岁;糖尿病患者59例,高血压患者103例,高血压合并糖尿病患者47例。突聋不伴眩晕组237例,男101例,女136例;年龄18~84岁,平均年龄(46.1±6.2)岁;糖尿病患者79例,高血压患者158例,高血压合并糖尿病患者67例。163例突聋伴眩晕组患者进一步分为突聋伴良性阵发性位置性眩晕(benign paroxysmal positional vertigo,BPPV)组97例和突聋伴眩晕综合征(非BPPV)组66例。根据听力曲线,所有患者分为低中频下降型、高频下降型、平坦下降型及全聋型。纳入标准:根据突聋诊断和治疗指南(2015年)[1]诊断标准。排除标准:①所有患者入院后行颅脑CT、颅脑MRI+脑功能成像、颞骨CT、内听道MRI、颈部血管B超,排除颅脑及内耳器质性病变;②其他系统疾病;③遗传因素。突聋伴眩晕组与突聋不伴眩晕组比较,两组性别、年龄均无统计学意义(P>0.05)。两组对患有合并症(高血压、糖尿病、高血压合并糖尿病)进行统计学分析,差异无统计学意义(P>0.05)。
1.2 方法
所有入院患者行纯音测听、声导抗、耳声发射检查,根据听力曲线分型,采用分型治疗,中高频下降型:静脉糖皮质激素(甲强龙)+银杏叶提取物+甲钴胺营养神经类药物;低中频下降型、平坦下降型及全聋型:静脉糖皮质激素(甲强龙)+银杏叶提取物+甲钴胺营养神经类药物,加用巴曲酶初始计量为10IU,后5IU进行隔天治疗,使用之前行纤维蛋白原测定[4],并局部耳内地塞米松注射治疗。对163例突聋伴发眩晕组,行前庭功能检查、变位试验(Dix-Hallpike试验及Roll试验)及冷热试验、视频眼震图,检查结果为BPPV患者97例,给予BPPV复位治疗;检查结果为不明原因的非BPPV患者66例,给予倍他司汀等改善内耳循环药物,并行前庭康复治疗。
所有患者临床常规药物治疗均为2周。入院1周和2周后对所有患者进行纯音测听检查。听力疗效判定[1]:无效:受损频率平均听阈改善≤15 dB;有效:受损频率平均听阈改善≥15 dB;显效:受损频率平均听阈改善≥30 dB;痊愈:受损频率听阈完全恢复正常或达到健耳水平。
1.3 统计学方法
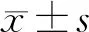
2 结果
97例突聋伴BPPV组患者中,通过Dix-Hallpike试验及Roll试验,显示累及后半规管者55例,累及外半规管者42例,两者之间听力有效改善率比较差异无统计学意义(t=2.1,P>0.05);66例突聋伴非BPPV组患者中,通过前庭功能检查、冷热试验、视频眼震图检查,显示右侧前庭功能下降者41例,左侧下降者25例,两者之间听力有效改善率比较差异无统计学意义(t=0.78,P>0.05)。
突聋伴BPPV组、突聋伴非BPPV组、突聋不伴眩晕组听力曲线中均以全聋型比例最高;4型听力曲线中,突聋伴BPPV组与突聋伴非BPPV组比较,两组听力有效改善率无统计学意义(t=3.1,P>0.05);突聋不伴眩晕组听力有效改善率明显高于突聋伴BPPV组及突聋伴非BPPV组(t=78.2,P<0.05),其中突聋不伴眩晕组的全聋型患者治疗后听力有效改善率最高。具体数据见表1。

表1 突聋伴BPPV组、非BPPV组及突聋不伴眩晕组患者听力疗效比较 (例,%)
3 讨论
突聋多见于中年人,男女两性的发病率无明显差异,若累及前庭系统,患者会在听力下降前[5]或听力下降发生后[6]出现眩晕[7],这种眩晕多为旋转性眩晕,少数为颠簸、不稳感,大多伴有恶心、呕吐、出冷汗、卧床不起。本研究发现突聋伴眩晕同样多见于中老年人,男女两性的发病率无明显差异,并且突聋伴眩晕与突聋不伴眩晕比较,两组患者患有高血压、糖尿病、高血压合并糖尿病的比例无明显差异。
本研究纯音测听结果显示突聋伴BPPV组中,听力有效改善率与累及哪个半规管无关;突聋伴非BPPV组中,听力有效改善率与哪侧前庭功能下降无关。突聋伴BPPV组、突聋伴非BPPV组、突聋不伴眩晕组听力曲线中均以全聋型比例最高,这与国内外研究基本一致[8]。4型听力曲线中,突聋伴BPPV组与突聋伴眩晕综合征组比较,两组听力有效改善率无明显差异,表明听力恢复情况与伴发的眩晕疾病种类无关。本研究最突出的结果显示,突聋不伴眩晕组听力有效改善率明显高于突聋伴BPPV组及突聋伴非BPPV组,其中突聋不伴眩晕组的全聋型患者治疗后听力有效改善率最高,这与国外学者Kim 等[9]的研究结果相悖,他认为BPPV并不是影响突聋疗效及预后的因素。国内学者张海雄等[10]也认为突聋伴BPPV与突聋不伴眩晕相比较,两者听力预后无明显差异。但2019年[11]有文献显示106例突聋患者中,突聋伴有眩晕组中患者 4 型中听力改善有效率显著低于突聋未伴眩晕4型,听力曲线相同类型的患者中,全聋型听力中突聋未有眩晕患者的有效率显著高于突聋伴有眩晕组。目前关于突聋伴眩晕的临床疗效及预后尚有争议,本研究进一步扩大了突聋患者样本量,以获得更有可信度的研究数据,并扩充了研究数据,不仅局限在突聋伴BPPV患者,还有突聋伴非BPPV患者。
综上所述,对于突聋伴眩晕(BPPV或非BPPV)患者,眩晕是影响其疗效及预后的关键因素之一,无论是BPPV还是非BPPV的眩晕综合征,均会明显降低突聋患者治疗后听力有效改善率及预后。但目前关于突聋伴眩晕的发病机制、临床特点及预后尚存在争议,仍需大样本量的临床数据深入研究。
