26例女性生殖器结核临床分析*
2021-07-05杨江华周运锋程玉生
孙 健,张 莹,杨江华,周运锋,程玉生,丁 锦
(皖南医学院附属弋矶山医院 a.感染性疾病科;b.妇产科;c.放射科;d.呼吸科,芜湖 241000)
女性生殖器结核(female genital tuberculosis,FGTB)是由结核分枝杆菌(mycobacterium tuberculosis,MTB)侵袭、感染女性生殖系统所致,约占肺外结核的8%~10%[1]。FGTB临床症状多不典型,患者常因腹痛、腹胀或发现腹部包块就诊,且缺乏特异的实验室检查依据,造成该病早期临床诊断较为困难。FGTB患者常存在血清CA125水平升高伴附件占位、腹膜增厚强化甚至转移癌样的影像学表现,因此易被误诊为卵巢癌(ovarian cancer,OC)[2-5]。近年来FGTB的相关研究较少,本研究通过回顾分析FGTB患者和卵巢癌患者的临床资料,旨在探讨提高FGTB和OC鉴别诊断的有效措施。
1 资料与方法
1.1 研究资料 选取2013年1月至2018年10月于皖南医学院附属弋矶山医院行手术探查的FGTB患者26例为研究组,选取2017年1~6月于我院妇产科行手术治疗的OC初治患者40例为对照组。FGTB根据组织病理学结果和临床表现综合诊断,OC采取组织病理学确诊,具体诊断标准见妇产科学(第9版)[6]。FGTB组患者均于术后转诊至我院感染性疾病科,接受正规抗痨治疗并保持门诊随访2年。FGTB组、OC组的平均年龄分别为(42.8±14.3)岁(23~71岁)和(54.7±10.8)岁(18岁~75岁)。
1.2 研究方法 回顾性分析两组病例的人口特征、流行病学、临床表现、辅助检验、检查和手术发现等临床资料,比较两组主要临床特征差异。为分析两种疾病年龄构成差异,患者均按女性生育年龄分为3个亚组:年轻育龄组(15~35岁)、大龄育龄组(36~49岁)和绝经期组(>49岁)。
1.3 结核特征性检测 结核菌素试验(PPD)、痰涂片抗酸染色、痰或腹水标本MTB培养的操作流程及结果判定依照WS 288-2017《肺结核诊断标准》。结核斑点试验(T-SPOTTB)的阳性结果判定依据英国Oxford Immunotec公司T-SPOT.TB检测试剂盒说明。
1.4 肺结核(pulmonary tuberculosis,PTB)诊断标准 两组患者合并PTB类型主要包括:Ⅲ型PTB(继发性PTB)和Ⅴ型PTB(结核性胸膜炎),具体标准依照WS 288-2017《肺结核诊断标准》和第9版传染病学[7]。因研究对象合并PTB多属于非活动性,故本研究中PTB的诊断主要符合以下2个标准:(1)符合Ⅲ型PTB常见形态(条索灶、纤维增殖灶或钙化灶),病灶位于PTB好发部位(肺上叶尖后段或下叶背段),且缺乏其他病因解释;(2)符合Ⅴ型PTB典型特征(结核性胸腔积液),或同时存在病因不明的胸腔积液(特别是单侧胸腔积液)及患侧PTB病灶(或胸膜增厚、钙化)。为减少人为因素导致的读片误差,所有患者胸部影像学资料均由多学科会诊(包括呼吸科、放射科、感染科)重新读片、结合临床特征讨论并作最终诊断。
2 结 果
2.1 流行病学和临床特征 FGTB组的平均年龄小于OC组(P<0.001),且两组年龄结构存在显著差异(P<0.001)。FGTB组的年轻育龄患者占比显著高于OC组(P<0.01),但其他2个年龄亚组间无统计学差异(P>0.05)。结核感染危险因素比较中,FGTB组合并结核病史(或结核接触史)的患者占比高于OC组(P<0.01),但两组低收入职业比例接近,差异无统计学意义(P>0.05)。临床表现比较中,FGTB组合并继发性闭经或不孕的患者占比高于OC组(P<0.01),OC组体检有腹部包块的患者占比高于FGTB组(P<0.001),但两组月经量变化及其他临床表现接近,差异均无统计学意义(P>0.05)。见表1。

表1 FGTB组和OC组临床特征比较
2.2 腹水化验和结核特征性检测 8例FGTB患者抽取腹水行常规、生化、腺苷脱氨酶(adenosine deaminase,ADA)和脱落细胞学检查。腹水结果均为淡黄或草色渗出液(100%),均未发现异形细胞,其中7例(87.5%)患者腹水ADA升高。13例FGTB患者行PPD试验,10例(76.9%)结果阳性。13例患者行T.SPOTTB,12例(92.3%)结果阳性。28例OC患者抽取腹水送检,2例结果为血性腹水,7例结果提示异形细胞。6例OC患者行腹水ADA检测,其中腹水ADA升高1例(16.7%)。5例OC患者行PPD检测,其中3例(60.0%)结果阳性。6例OC患者行T.SPOTTB,其中2例(33.3%)结果阳性。两组PPD阳性率无统计学差异(χ2=0.538,P>0.05),但FGTB组腹水ADA升高和T-SPOTTB阳性的患者占比均高于OC组(P=0.026;χ2=4.636,P=0.017)。两组患者均行血清CA125检测,CA125升高患者占比分别为88.5%(23/26)和77.5%(31/40),差异无统计学意义(χ2=0.643,P>0.05)。
2.3 影像学特征 两组患者均行术前胸片或胸部CT检查,但结果均未提示活动性PTB。14例FGTB患者术前胸片提示异常,包括:7例(26.9%)患者存在少许纤维增殖灶或钙化灶,其中2例患者术后胸部CT提示Ⅲ型PTB(浸润型病灶);7例(26.9%)患者存在胸腔积液或胸膜增厚。12例FGTB患者术前胸片未提示明显异常,但经术后胸部CT检查及多学科会诊后发现,其中10例患者存在非活动性PTB。FGTB组患者PTB的检出率高于OC组,差异有统计学意义(P<0.001),见表2。腹部影像学特征比较中,两组腹水、腹膜或网膜病变的检出率接近(P>0.05),但OC组患者附件(或盆腔)包块的检出率高于FGTB组,差异有统计学意义(P<0.01),见表2。
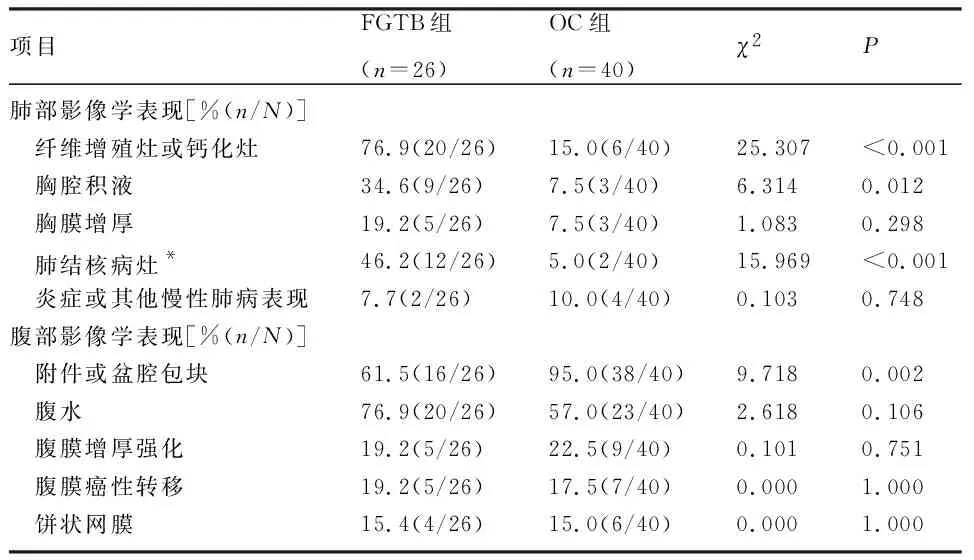
表2 FGTB组和OC组围手术期影像学特征比较
2.4 手术探查发现和组织病理学结果 FGTB组中,3例合并月经紊乱的患者(含不孕2例)行宫腔镜诊刮术,23例患者行经腹手术探查(剖腹探查11例、腹腔镜探查10例、腹腔镜联合宫腔镜探查2例)。14例FGTB患者经腹手术探查中,存在以输卵管器质性病变(增粗、僵硬或积脓、积水)和散在白色粟粒样小结节为主的典型结核样病变。26例FGTB患者组织病理学报告均为朗格汉斯巨噬细胞肉芽肿,其中19例合并干酪样坏死。OC组患者均行经腹手术,组织病理学报告均为卵巢肿瘤细胞(上皮性肿瘤33例、上皮性肿瘤合并生殖细胞肿瘤1例、生殖细胞肿瘤5例、性索间质肿瘤1例)。
两组手术探查特征性差异见表3。FGTB组卵巢增大或肿块的检出率低于OC组,而输卵管器质性病变(僵硬、增粗或积脓、积水)和腹盆腔粟粒样结节的检出率显著高于OC组,差异均有统计学意义(P<0.001)。35%(14/40)的OC患者腹盆腔存在菜花样组织或结节,其中85.7%(12/14)的菜花样病灶存在于卵巢表面。FGTB组输卵管囊肿或肉芽肿检出率略高于OC组,但差异均无统计学意义(P>0.05)。两组多数患者均存在不同程度的腹盆腔粘连,少数患者存在附件的包膜包裹或其他形态结节,差异均无统计学意义(P>0.05)。见表3。

表3 FGTB组和OC组术中特征性发现比较
2.5 FGTB和OC临床鉴别诊断要点 结合相关文献和本研究结果,将两种疾病的临床鉴别要点归纳如下,见表4。

表4 FGTB和OC临床鉴别诊断要点
3 讨 论
多数研究表明[1-5],FGTB和OC常呈现相似的就诊症状(如腹痛和腹胀)和慢性消耗性症状(如消瘦和低白蛋白血症),亦可出现血清CA125升高和转移癌样的影像学表现。本研究结果与文献报道一致。临床表现不典型和辅助检查结果高度趋同,给两种疾病的临床鉴别诊断造成很大困难。本研究以女性3个生育年龄段进行两组年龄结构比较,结果表明FGTB可在多年龄段发病,但OC少见于年轻育龄女性(2.5%,1/40);36岁是两种疾病年龄构成鉴别的重要临界值。此外,结核病史(或结核接触史)是结核病发病的重要高危因素,但在临床工作中往往缺乏足够重视,潜在的原因可能包括:(1)多数FGTB患者就诊症状不典型,首诊科室多样,临床医师警惕性不够;(2)部分患者结核病史较长(数年至数十年),就诊时缺乏典型的活动性PTB症状;(3)少数患者因抗痨不规律造成抗痨疗效不佳甚至导致耐药结核产生(本研究中2例FGTB确诊患者高度疑似为耐多药结核),一定程度上误导了临床诊断思路。
Singh等[8-9]研究表明,FGTB严重危害女性生殖健康。本研究26例FGTB患者中,分别有50%和90%的育龄期患者存在病理性闭经和不孕。此外,经随访2年发现,病理性闭经和(或)不孕的10例育龄期FGTB患者(其中6例患者保留双侧附件)均未实现自然或人工受孕,其中4例患者多次人工受孕失败。随着国家生育政策的开放,更多育龄期女性存在首次或二次生育需求。因此临床医师应加强对FGTB的认识,提高该病早期临床诊断措施。
肺部来源的MTB是FGTB主要病原,合并PTB是FGTB早期诊断的重要线索[1,6]。Liu等[4]通过胸部CT检查发现,53.57%(15/28)的FGTB患者存在可疑结核病灶或不明原因胸腔积液。本研究经多学科会诊后发现,26例FGTB患者中,84.6%(22/26)存在肺部纤维增殖灶、钙化灶、结核性胸膜炎或不明原因的胸腔积液(特别是单侧胸腔积液),42.6%(12/26)存在PTB病灶,两者占比均显著高于OC组。与术前常规胸片相比,胸部CT因其成像原理优势和清晰度较高,可更加准确地判读非活动性PTB病灶。因此,对FGTB可疑患者及时采取胸部CT检查以及多学科会诊,可有助于更及时、更准确地判断肺部病灶的病因。
结核性腹水多为渗出液,杂质较多,导致抗酸染色、PCR检测或MTB培养阳性率偏低,不利于临床推广[1-5]。但结核性腹水ADA水平多有升高[6,10],联合腹水脱落细胞学检查,可作为两种疾病鉴别诊断的简易参考。本研究中FGTB组ADA升高比例显著高于OC组。T.SPOTTB是γ干扰素释放试验的一种类型,其检测灵敏度和特异度均高于传统的PPD试验,受人体免疫状态和营养水平干扰较小[11-14],近年来广泛应用于活动性结核及结核潜伏感染的筛查、诊断[15-16]。本研究中,FGTB组T.SPOTTB阳性率显著高于OC组,且在不同年龄段患者中表现接近。我国是结核高负担国家,多数地区结核感染率和潜伏感染率高[17-18],这对使用外周血T.SPOTTB诊断活动性结核的特异性亦可造成一定限制[16]。因此,临床医师应结合本地区结核病流行特征和患者个体情况,对T.SPOTTB阳性结果加以准确解读。
相对于传统开腹手术,腹腔镜探查创伤小,是临床医师鉴别FGTB和OC的重要手段[2-4]。两种疾病均可出现不同程度的腹盆腔粘连,但生殖器病变部位差异明显。Sharma等[1]研究表明,FGTB附件病变率依次为:输卵管(90%~100%)、子宫内膜(50%~80%)和卵巢(20%~30%)。本研究结果与文献报道一致。因此,在腹腔镜探查中,当发现以输卵管器质性病变(僵硬、增粗或积脓积水)为主并伴有粟粒样、干酪样结节时,应高度重视FGTB可能,尽量取组织病理活检并减少有创操作。此外,宫腔镜探查联合组织活检亦是FGTB早期诊断及治疗效果评估的重要措施[19-20],其操作创伤较腹腔镜探查更小、更利于减少腹腔结核菌播散风险。
综上所述,采取以下措施可有助于改善FGTB早期临床诊断:(1)重视存在继发性闭经、不孕、结核病病史或PTB病灶的患者特别是年轻育龄患者;(2)加大腹水化验、T.SPOTTB检测及腔镜活检力度;(3)针对可疑FGTB患者,及时采取多学科会诊,必要时诊断性抗痨。
