中国心血管健康与疾病报告2020 概要
2021-07-02中国心血管健康与疾病报告编写组
中国心血管健康与疾病报告编写组
我国心血管病负担沉重。2018 年,心血管病死亡占城乡居民总死亡原因的首位,农村为46.66%,城市为43.81%。随着社会经济发展、城镇化进程及人口老龄化的加速,我国居民生活方式发生了深刻的变化。不健康饮食、身体活动不足、吸烟等生活方式危险因素广泛流行,我国患有高血压、血脂异常、糖尿病和肥胖的绝对人数还在不断攀升,这将进一步推高我国心血管病的发病率和死亡率。为贯彻“以基层为重点,以预防为主”的国家方针,真正实现使心血管病防治主战场由医院逐步向社区转移,国家心血管病中心将2005 年以来每年组织全国相关领域专家编撰的《中国心血管病报告》,在去年改版为《中国心血管健康与疾病报告》。报告强调坚持“大卫生、大健康”理念,从仅关注危险因素本身到关注危险因素形成和流行的环境。更加关注环境因素和生活方式对危险因素形成的作用。倡导心血管全生命周期的健康管理,在生命早期强调心血管健康,采取以预防高血压、血脂异常、糖尿病、肥胖和吸烟等零级预防为主的策略,把健康融入所有政策,形成有利于健康生活方式的社会环境,促进以治病为中心向以健康为中心转变,提高人民健康水平。
1 心血管健康影响因素
1.1 烟草使用
全球每年约190 万人因为烟草使用或二手烟暴露引发的冠心病失去生命,约占全球冠心病死亡的五分之一。估计38.2 万人由于暴露于二手烟引发的冠心病而死亡,占冠心病总死亡人数的4.3%。
中国≥15 岁人群吸烟率在2010 年为28.1%,2018 年下降至26.6%。其中男性吸烟率50.5%,女性2.1%。农村人群的吸烟率(28.9%)高于城市(25.1%)。45~64 岁年龄组现在吸烟率最高,达30.2%。大专及以上教育水平人群吸烟率最低,为20.5%。
2019 年,中学生吸烟率为5.9%,其中初中生为 3.9%,高中生为5.6%,职业高中生为 14.7%。与2014 年相比,初中生吸烟率下降33.9%(从5.9%下降到3.9%),尝试吸烟率下降27.9%(从17.9%下降到12.9%)。
2018 年中国非吸烟者的二手烟暴露率为68.1%,其中几乎每天都暴露于二手烟的比例为35.5%。二手烟暴露最严重的室内公共场所为网吧(89.3%)、酒吧夜总会(87.5%)和餐馆(73.3%)。相较2010 年的72.4%,二手烟暴露情况有所改善。
2018 年,86.0%的人认为吸烟会引起严重疾病。对吸烟会引起具体疾病的知晓率从高到低依次为肺癌(82.8%)、心脏病(50.8%)、脑卒中(41.4%)和阳痿(26.0%)。71.4%的人认为二手烟会引起严重疾病。知晓率从高到低依次为儿童肺部疾病(66.7%)、成人肺癌(65.8%)、成人心脏病(39.7%)。
2015 年,我国吸烟人群戒烟率为18.7%。2018年有所提高,上升到20.1%。其中男性(19.6%)低于女性(30.2%),城市(20.0%)与农村(20.3%)无显著差异。低年龄组人群戒烟率相对较低。
2018 年,50.0%吸烟者购买1 盒卷烟的花费不超过9.9 元。城市为10.0 元,农村为8.4 元。从2015 年至2018 年,购买100 盒卷烟的花费中位数占当年人均中国生产总值的比例从2.0%降至1.5%。
中国人群吸烟相对死亡风险率(RR)为1.23(95% CI:1.18~1.27),人群死亡归因危险度百分比(PAR%)为7.9%;男性RR 为1.18(95% CI:1.13~1.23),PAR%为10.0%;女性 RR 为1.27(95%CI:1.19~1.34),PAR%为3.5%。
一项对相隔15 年的两项中国前瞻性资料的分析发现,中国吸烟男性的超额死亡风险15 年间约增加1 倍。除非采取广泛的戒烟手段,否则中国每年因烟草造成的死亡人数将从2010 年100 万人左右,增至2030 年的约200 万人,预计2050 年将达到300 万人。
截至 2020 年10 月,有20 多个城市实施了地方性控烟法规,其中北京、上海、深圳、青岛、兰州、长春、西安、武汉、秦皇岛、张家口等13 个城市的法规符合《烟草控制框架公约》的要求,覆盖了大约全国 10%的人口[1]。
根据北京市医保在2013 年1 月至2017 年6月期间控烟法规实施前29 个月和实施后25 个月的资料,急性心肌梗死住院率下降5.4%(95%CI:-10.0%~-0.5%),脑卒中住院率下降5.6%(95%CI:-7.8%~-3.3%)。脑卒中住院每年减缓15.3%(95%CI:-16.7%~-13.9%)。实施政策后25 个月内,估计避免了18 137 人(26.7%)因脑卒中住院[2]。
WHO 倡导,在日常医疗服务中提供 3~10 min的“简短”戒烟服务,但对繁忙的中国医生而言,似乎不切实际。2018 年中国成人烟草调查报告显示,只有46.2%的吸烟者在就诊时得到过医生戒烟的建议[3]。
2015 年至2017 年开展的一项随机对照研究,纳入了13 671 名每天吸烟的成年人,发现医生应用极简短的戒烟干预(30 s)联合戒烟材料有效,7 d 时点戒烟率为9.1%,高于对照组的7.8%(OR=1.14,95%CI:1.03~1.26;P=0.008)[4]。
1.2 合理膳食
中国居民营养与健康状况监测资料显示,2010~2012 年碳水化合物、蛋白质和脂肪三大营养素供能充足。1982~2012 年四次全国营养调查及1991~2015 年中国健康与营养调查(CHNS)均显示,中国城乡居民蛋白质摄入量变化不大,脂肪供能比呈上升趋势,2012 年全国平均水平为32.9%,已超过膳食指南推荐的上线水平(膳食指南推荐范围:20%~30%);而碳水化合物的供能比呈明显下降趋势,2012 年全国平均水平为55.0%,已降至膳食指南推荐的低限(55.0%~65.0%)。城市居民能量来源不平衡状况要严重于农村居民[5-9]。
2010~2012 年中国居民营养与健康状况监测显示,中国居民粮谷类食物摄入充足,但中国居民膳食结构不合理的趋势仍在延续,杂粮和薯类、新鲜蔬菜、水果、奶类、水产品、大豆类、坚果等食物摄入量偏低;而食用油、食用盐平均摄入量远高于推荐量。
2012 年,中国≥20 岁居民精制谷物摄入量为304 g/d,全谷物摄入量14.6 g/d,均呈下降趋势。水果摄入量为40.7 g/(标准人·d),新鲜蔬菜摄入量为269 g/(标准人·d)。植物油和动物油分别人37.3 g/(标准人·d)和4.8 g/(标准人·d)。奶和乳制品24.7 g/(标准人·d),豆类和豆制品摄入量为14.2 g/(标准人·d),均处于较低水平。
2012 年膳食钠的摄入量[5 702 mg/(标准人·d)]仍较高,折合成食盐的量为14.5 g,高于预防非传染性慢性病建议摄入量(<5 g/d)的比例为88.3%。城乡居民维生素A、维生素B1、维生素B2、维生素C、钙、镁、硒摄入不足的比例分别高达77.0%、77.8%、90.2%、67.7%、96.6%、60.6%、70.8%。城乡居民每周至少喝1 次饮料的比例为59.2%,较2002 年的14.2%有明显提高,其中6~17 岁儿童青少年喝饮料较普遍,达到每天至少1 次的比例为18.3%[10]。
2010~2012 年全国营养调查资料分析发现,在所有膳食因素中,与心血管代谢性疾病死亡数量有关的归因比例中,影响最大的是高钠摄入(17.3%),其他依次为低水果摄入(11.5%)、低水产品ω-3 脂肪酸摄入(9.7%)、低坚果摄入(8.2%)、低全谷物摄入(8.1%)和低蔬菜摄入(占7.3%)。
1982 年、1992 年、2002 年和2010~2012 年全国营养调查资料分析发现,膳食因素对中国成年人心血管代谢性疾病死亡率的归因比例虽有所下降,但随着总人口增加和人口老龄化,不健康饮食所导致的心血管代谢性疾病死亡人数仍持续增加,从1982年的107 万增加到2010~2012 年的151 万。
WHO 发布的《2018 全球酒精与健康状况报告》显示,2016 年中国15 岁及以上人群人均每年酒精消费量是7.2 L,饮酒人群中人均每年酒精消费量是12.9 L。22.7%的人过去30 d 中至少有一次酒精摄入≥60 g,而饮酒者中有40.7%的人过去30 d 中至少有一次酒精摄入≥60 g,男性远高于女性[11]。
中国慢性病前瞻性研究针对2004~2008 年纳入的512 715 名成年人进行了约10 年的随访,发现适度饮酒对心血管健康没有保护作用,而且随着酒精消耗增加,血压升高及脑卒中风险增加。
1.3 身体活动
2016 年与2017 年先后进行的中国学龄儿童青少年身体活动和体质健康研究采用多阶段整群抽样,均覆盖全国各省共计12 万~13 万余名中小学生。2017 年34.1%中小学生身体活动达标,较2016 年略有升高。
2016 年,85.2%中小学生每周参加≥2 节体育课,31.5%的中小学生每周参加≥5次课外体育训练。中小学生平时各类荧幕时间(看电视、使用手机或计算机)≥ 2 h 的比例分别为8.7%、11.5%、9.0%,而周末则分别升高至23.7%、27.7%、17.5%,男生高于女生。
1985~2014 年六次全国学生体质与健康调查共计738 523 名13~18 岁汉族学生的资料分析显示,根据《国家学生体质健康标准》,中学生体质健康达标优秀率从1985 年的 2.7%上升到1995 年的 4.4%,2005 年降至1.1%,2010 年略有回升,2014 年达到2.2%[12]。
2014 年中国居民经常锻炼率为33.9%。20 岁及以上的人群为14.7%,其中,城市(19.5%)高于农村(10.4%),20~39 岁人群最低,60~69 岁人群最高。
1991 年至2009 年,中国成年居民平均身体活动总量从385.9 代谢当量(MET)· h/w 下降到了213 MET· h/w。2011 年男性职业活动量较1991 年下降了31.0%,女性的趋势类似。静态行为时间从1991 年的每周平均15.1 h 增加至2009 年的每周20.0 h[13]。
中国居民总身体活动量与心血管病死亡呈显著负关联,与活动量最低组(≤9.1 MET· h/d)相比,最高5 分位组(≥33.8 MET·h/d)心血管病死亡风险降低41.0%(HR=0.59,95% CI:0.55~0.64)。身体活动每增加4 MET·h/d,风险降低12.0%[14]。
2013 年中国居民由于身体活动不足导致的医疗花费近48.6 亿美元,占全球的10.0%,其中间接花费 17.8 亿美元,直接花费 30.8 亿美元。家庭支出33.9%,政府支出55.8%,第三方支出10.3%[15]。
1.4 健康体重
2013 年,中国6 岁以下儿童超重率和肥胖率分别为8.4%和3.1%。与2002 年相比,分别增加了1.9%和0.4%[16]。
1985~2014 年全国六次中国学生体质与健康抽样调查发现,青少年的超重、肥胖呈明显增加趋势,2014 年中国7~18 岁学生的超重及肥胖总检出率为19.4%。2014 年超重率和肥胖率分别是1985 年的11 倍和56 倍[17]。
2012 年中国≥18 岁居民超重率30.1%,肥胖率11.9%。与2002 年比,增幅分别为32.0%和67.6%,农村增幅高于城市[10]。
中国高血压调查显示,2012~2015 年中国成年居民腹型肥胖(男性腰围≥90 cm,女性腰围≥85 cm)检出率为29.1%,男性28.6%,女性29.6%,估计全国有2.778 亿成人有腹型肥胖[18]。
中国慢性病前瞻性研究发现,保持正常的体重指数(BMI)可预防5.8%的主要冠心病事件、7.8%的缺血性心脏病和4.5%的缺血性脑卒中,预防34.4%的2 型糖尿病;与腰围正常者(男性< 85.0 cm,女性<80.0 cm)相比,腹型肥胖者(男性≥90.0 cm,女性≥85.0 cm)发生缺血性心脏病风险增加29.0%、急性冠心病事件风险增加30.0%,缺血性心脏病死亡风险增加32.0%。相对于BMI<24.0 kg/m2的人群,36.0%的2 型糖尿病归因于超重/肥胖[19]。
2019 年全国归因于高BMI 的心血管病死亡人数为54.95 万,归因于高BMI 的心血管病年龄标化死亡率为38.64/10 万,11.98%的心血管病死亡归因于高BMI[20]。
2003 年中国超重和肥胖所造成直接经济负担为211.1 亿元,占高血压、冠心病、糖尿病和脑卒中四种慢性病直接经济负担的25.5%。2010 年,超重和肥胖造成的直接经济负担增至907.68 亿元,占高血压、冠心病、糖尿病、脑血管病和癌症五种主要慢性病直接经济负担的 42.9%,占2010 年卫生总费用的4.5%。
1.5 健康心理
截至2017 年年底,全国已登记在册的严重精神障碍患者581 万人。1990~2017 年,中国抑郁症患病率从3 224.6/10 万上升到3 990.5/10 万。2017年女性抑郁症患病率为5 039.6/10 万,明显高于男性(2 984.9/10 万)[21]。
2014 年我国五城市综合医院心内科门诊中,抑郁症和焦虑症现患病率为4.05%,抑郁症或焦虑症现患病率为14.27%[22]。
一项Meta 分析发现,在基于医院的23 项研究中,中国住院冠心病患者抑郁症患病率为51.0%(95%CI:43%~58%),0.5%~25.4%为严重抑郁症[23];四项关于社区冠心病患者的研究中,抑郁症患病率为34.6%~45.8%,3.1%~11.2%为严重抑郁症。
INTERHEART 研究发现,我国急性心肌梗死患者的抑郁症患病率为21.7%,明显高于对照组(10.4%)[24]。虽然我国两组人群抑郁症患病率均低于全球其他51个国家和地区,但抑郁与急性心肌梗死的相关性高于其他国家(中国:OR=2.27,95% CI:1.95~2.65;其他国家:OR=1.37,95% CI:1.28~1.47;P<0.001)。
中国慢性病前瞻性研究发现,居民重度抑郁症患病率为0.6%,重度抑郁症是心脏病的危险因素之一(HR=1.32,95%CI:1.15~1.53),尤其是城镇居民的风险增加更为显著(HR=1.72,95%CI:1.39~2.14)[25]。
上海精神卫生中心对中国32 家医院3 273 例抑郁症患者分析发现,约31.3%的抑郁症患者以循环系统疾病为首发症状,其他表现包括失眠、胃肠道系统疾病、躯干疼痛、感觉异常、神经系统疾病、性欲减退、身体疼痛等[26]。
2 心血管病危险因素
2.1 高血压
1958~2015 年,全国范围内的高血压患病率抽样调查研究见表1,高血压患病率总体呈上升趋势。
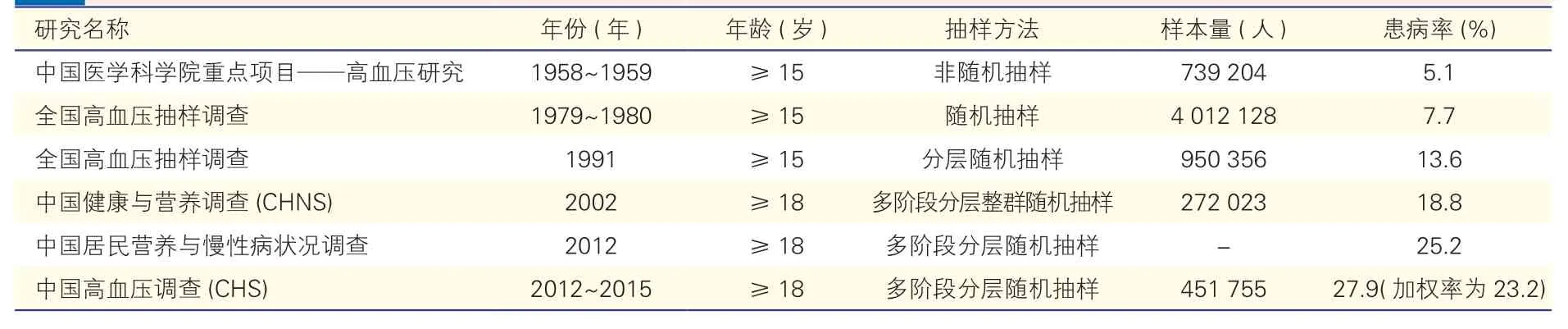
表1 全国高血压患病率抽样调查研究
中国高血压调查(2012~2015 年)发现,中国≥18 岁居民高血压患病粗率为27.9%(加权率为23.2%)[27]。青年人群(18~34岁)高血压患病率为5.2%,≥75 岁居民为59.8%(图1)。估计我国≥18 岁成人高血压患病人数为2.45 亿。中国历年来进行的高血压知晓率、治疗率和控制率水平研究见表 2。

表2 不同研究中的高血压知晓率、治疗率与控制率
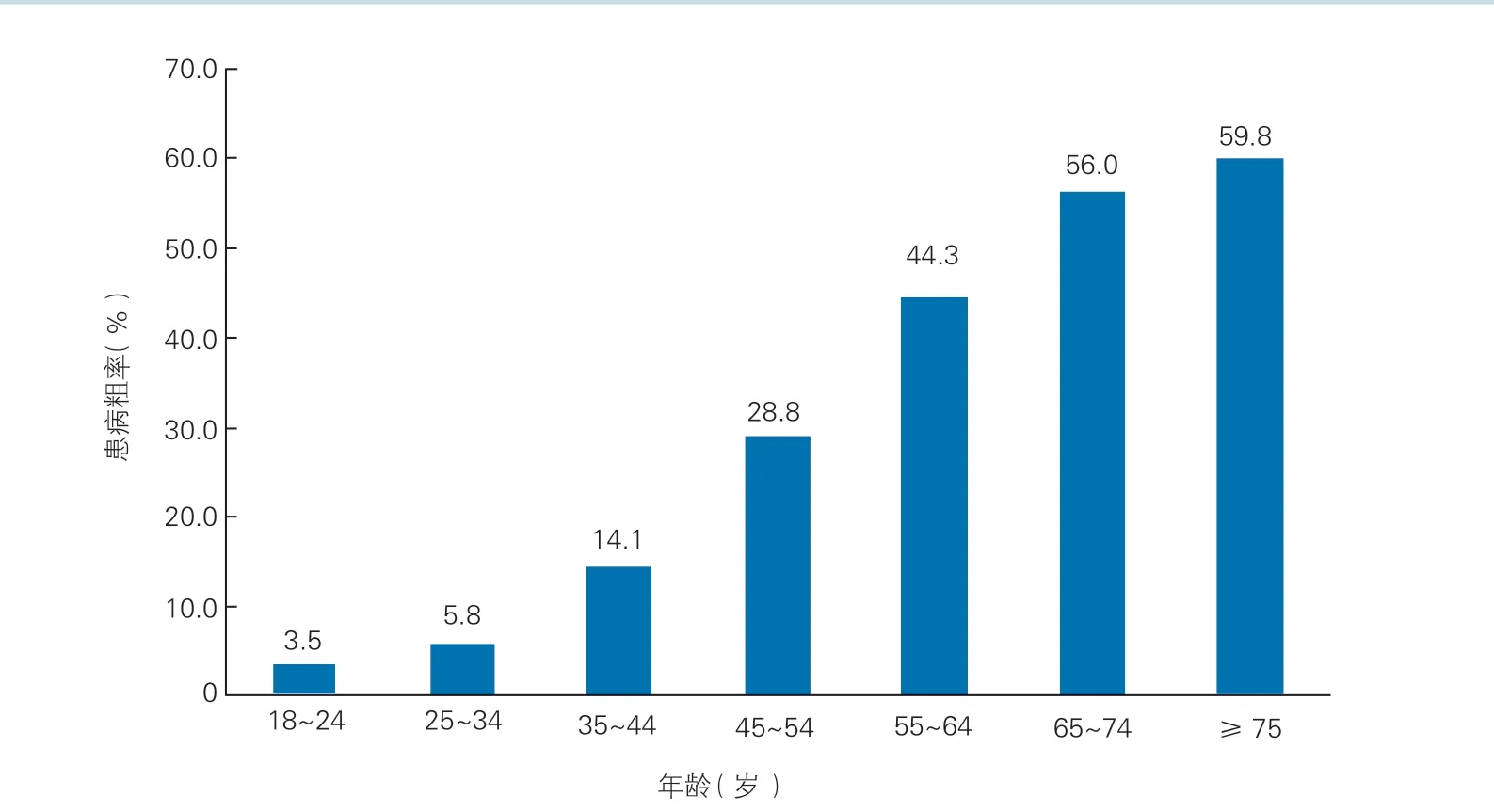
图1 中国高血压调查研究中不同年龄段居民高血压患病粗率
我国9 个省份(2011 年增至12 个省份)的≥18岁成年人的血压正常高值年龄标化检出率从1991 年的23.9%增加至2011 年的33.6%[28]。2012~2015 年的中国高血压调查发现,中国≥18 岁居民血压正常高值检出粗率为39.1%,加权率为41.3%。估计全国有血压正常高值人数为4.35 亿。
开滦研究发现,血压正常高值人群总心脑血管事件风险增加37.0%,缺血性脑卒中风险增加56.0%。2005 年,血压正常高值造成我国成人22 万心血管病死亡和12 万因心血管病过早死亡。
2013 年,中国卫生总费用为31 869 亿元,其中高血压直接经济负担占6.6%。研究估算,高血压社区规范化管理能降低高血压服药患者年均药物治疗费用和患者年人均住院费用约26 元和245 元,节约高血压患者年人均直接医疗费用约210 元。我国高血压社区健康管理年人均投入800 元可产生正的净效益,即产出大于投入。
2017 年,中国有254 万人死于高收缩压,其中 95.7%死于心血管疾病。根据 2015~2025 年中国心血管病政策模型预测,与维持现状相比,如果对1 期和2 期高血压患者进行治疗,每年将减少80.3 万例心血管事件(脑卒中减少 69.0 万例,心肌梗死减少11.3 万例),获得 120 万质量调整生命年(QALY)[29]。
2010~2016 年,我国高血压规范管理人数由2010 年的4 215.9 万人增长至2016 年的9 023 万人,高血压患者规范管理率达到70.3%。
2.1.1 儿童高血压
2017 年发布的《中国 3~17 岁儿童性别、年龄别和身高别血压参照标准》(表3)较其他标准对成年心血管靶器官亚临床损害的预测效果更好,建议作为判定中国儿童血压水平的精确标准[30]。

表3 中国3~ 17 岁儿童高血压筛查的公式标准
2010 年全国学生体质调研显示,中国学龄儿童高血压患病率为14.5%,男生高于女生(16.1% vs.12.9%)。
根据中国健康与营养调查1991~2015 年九次现况调查,监测地区学龄儿童收缩压从1991 年的96.1 mmHg(1 mmHg=0.133 kPa)增加至2015 年的102.7 mmHg,舒张压从1991 年的62.6 mmHg 增加至2015年的67.4 mmHg,高血压患病率从1991 年的8.9%上升到2015 年的20.5%[31]。
肥胖是儿童青少年原发性高血压的第一位危险因素。对 1995~2014 年943 128 名汉族儿童分析发现,超重和肥胖对高血压患病风险的独立贡献PAR从1995 年的6.3%上升至2014 年的19.2%,对收缩期高血压的PAR 从1995 年的7.4%上升至2014 年的26.2%[32],见图2。

图2 1995~2014 年超重和肥胖儿童高血压归因危险度百分比趋势
针对2014 年214 301 名7~18 岁全国学生体质与健康调研以肺活量、立定跳远、仰卧起坐、坐位体前屈、50 米跑和中长距离耐力跑共6 个维度反映综合身体素质,较高综合身体素质评分儿童较最低评分组的高血压患病风险下降13%~32%[33]。
2013~2015 年,一项研究采用七项“理想心血管健康”指标对全国7 个城市12 618 名6~18 岁儿童青少年进行了评估。显示 7 个指标均达到理想状态的比例只有0.5%,其中,4 个行为因素(吸烟、BMI、身体活动、膳食模式)均达到理想状态的比例为0.9%,3 项生理指标(胆固醇、血压和空腹血糖)均达到理想状态水平的比例为44.2%。
2.2 血脂异常
2015 年中国成人营养与慢性病监测(CANCDS)项目对≥18 岁179 728 名居民的调查发现,与2001~2002 年的CHNS(n=49 233)相比,我国居民的总胆固醇(TC)、甘油三酯(TG)和低密度脂蛋白胆固醇(LDL-C)水平明显升高[34],见图3。

图3 2002 年与2015 年中国≥18 岁人群血脂水平变化
2001~2002 年CHNS、2010 年中国慢性肾病工作组调查(CNSCKD)、2011 年CHNS 及2012 年中国居民营养与慢性病状况调查显示,中国≥18 岁人群血脂异常总体患病率(定义为存在任何一种类型的血脂异常)分别为18.6%、34.0%、39.9%和40.4%。2012~2015 年CHS 报告,中国≥35 岁居民血脂异常总体患病率为34.7%,2014 年中国脑卒中筛查与预防项目(CNSSPP)调查结果显示,中国≥40 岁居民年龄与性别标化的血脂异常总体患病率为43%。
2013~2014年第四次CCDRFS项目与2015年CANCDS 项目显示,中国居民血脂异常主要类型是低高密度脂蛋白胆固醇(HDL-C)血症和高TG 血症,然而2013~2015 年高TC 血症和高LDL-C 血症患病率增加迅速,较2010 年升高2~4 倍[34-35]。
2012 年,一项在全国16 434 名6~17 岁儿童中进行的研究发现,我国儿童青少年的高TC 血症、高LDL-C 血症、低HDL-C 血症和高TG 血症检出率分别为5.4%、3.0%、13.5%和15.7%;血脂异常总检出率达28.5%。含糖饮料每周≥1 次、静坐时间>10 h/d、超重和肥胖是儿童青少年血脂异常的主要危险因素[36]。
2013 年,一项针对16 100 名6~17 岁儿童青少年的全国性调查发现,校正其他因素后,独生子女与高LDL-C 血症风险增加独立相关[37]。
现阶段我国成年人血脂异常知晓率、治疗率和控制率总体仍处于较低水平(图4)。2007~2008 年,中国糖尿病和代谢异常研究(CNDMDS)显示,中国≥20 岁成人对TC 升高(≥6.22 mmol/L)的知晓率、治疗率和控制率分别为24.15%、17.70%、14.75%。2010 年中国慢性病监测调查显示,中国≥18岁成人血脂异常(TC≥6.22 mmol/L 或TG ≥2.26 mmol/L 或HDL-C <1.04 mmol/L 或LDL-C ≥4.14 mmol)的知晓率、治疗率、控制率均处于很低水平。2012~2015 年CHS 调查显示,中国≥35 岁成人对血脂异常的知晓率为 16.10%、治疗率为7.80%、控制率为4.00%[38]。

图4 三项研究中的居民血脂异常知晓率、治疗率和控制率
在2013~2014 年第四次CCDRFS 研究中[35],按照《中国成人血脂异常防治指南》(2016 年修订版),在10 年动脉粥样硬化性心血管疾病(ASCVD)高危人群中(15 382 例,占9.4%),LDL-C 治疗率仅5.5%、达标率仅25.5%(<2.6 mmol/L);10 年ASCVD 极高危人群中(2 945 例,占1.8%),LDL-C 治疗率仅14.5%、达标率仅6.8%(<1.8 mmol/L),农村高危/极高危居民的治疗率更低,分别仅4.6%和11.5%。
对血脂异常国际研究-中国(DYSIS-China)研究人群(n=25 317,≥45 岁,调脂药物治疗至少3个月)的分析显示,ASCVD 高危和极高危人群的LDL-C 治疗达标率分别为 44.1%(<2.6 mmol/L)和26.9%(<1.8 mmol/L)[39]。
全球疾病负担研究(GBD)2017 中国资料显示,LDL-C 水平升高是中国心血管疾病的第三大归因危险因素,仅次于高血压和高钠饮食[40]。开滦前瞻性研究(n=51 407)平均随访6.84 年,结果显示,LDL-C ≥3.4 mmol/L 的累积暴露时间及多次测定的 LDL-C 累积暴露值均显著增加新发急性心肌梗死的发病风险,提示LDL-C 的心血管危害呈“累积暴露”效应[41]。
利用CHNS 资料的一项预测研究发现,2016~2030 年,开展调脂治疗可以避免972 万例急性心肌梗死和782 万例脑卒中事件,并避免336 万心血管病患者死亡[42]。
2.3 糖尿病
1980~2017 年,我国进行了多次糖尿病患病率调查(图5)。2015~2017 年,在中国31 个省、市、自治区对 75 880 名≥18 岁成人的横断面研究提示,基于WHO 诊断标准,中国成人糖尿病患病率为11.2%,糖尿病前期检出率为35.2%[43]。估计目前中国大陆成人糖尿病患病人数达1.298 亿(男性 0.704亿,女性0.594 亿)。
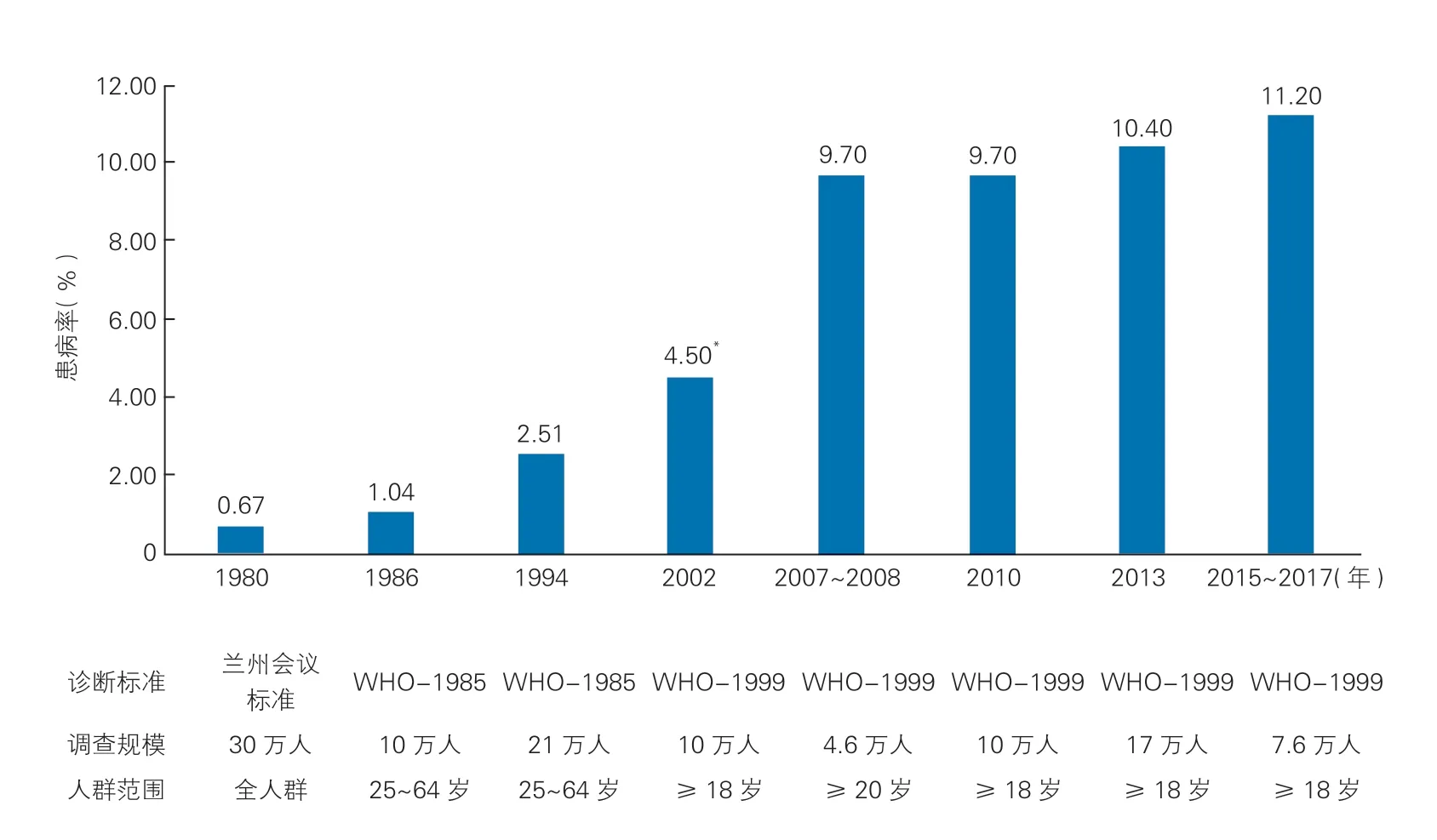
图5 中国历次糖尿病患病率调查
基于浙江省糖尿病监测系统的分析发现,在新诊断的879 769 例≥20 岁2 型糖尿病患者中,2 型糖尿病的年龄标化总发病率为281.73/10 万人·年(95%CI:281.26~282.20)。标化年发病率从2007 年的164.85/10 万人·年上升至 2017 年的268.65/10 万人·年,年均增加4.01%,在男性、年轻人群和农村地区中增加较快[44]。
中国慢性病前瞻性研究发现,糖尿病明显增加了缺血性心脏病(RR=2.40,95% CI:2.19~2.63)和脑卒中(RR=1.98,95% CI:1.81~2.17)风险,50 岁前诊断为糖尿病的患者平均寿命估计缩短9 年。
中国大庆糖尿病预防研究30 年长期随访发现,与对照组相比,干预组使糖耐量异常患者的糖尿病发病中位数推迟3.96 年,平均预期寿命增加1.44 岁。糖尿病发病风险持续下降39.0%,心血管事件下降26.0%,心血管病死亡率下降33.0%[45]。
数学模型估计,如果在全国范围内对糖尿病前期人群进行生活方式干预非常具有效价比,可减少9.53%的糖尿病累积发病率,平均预期寿命增加 0.82岁,QALY 增加0.52,平均总成本减少700 美元,增量成本效果比(ICER)为-1 339 美元/QALY[46]。
2.4 慢性肾脏病(CKD)
2009~2010 年对中国13 个省、市、自治区47 204名>18 岁的成年人的CKD 患病率调查显示,CKD的总患病率为10.8%,以估算肾小球滤过率(eGFR)<60 ml/(min·1.73 m2)诊断的CKD 患病率为1.7%,以尿白蛋白与肌酐比值(ACR)>30 mg/g 诊断的CKD 患病率为9.4%。以此推算中国约有1.2 亿例CKD 患者。
来自中国肾脏疾病数据网络(CK-NET)2016年的资料显示,2016 年,CKD 住院患者占该年度总住院患者的比例为4.86%,年医疗费用为276.46亿元,占该年度总医疗费用的比例高达6.5%,CKD患者的人均住院费用的中位数是15 405 元。接受血液透析和腹膜透析治疗的患者年医疗费用分别为89 257 元和79 563 元,均超过2015 年[47]。
2.5 代谢综合征
2010~2012 年中国居民营养与健康状况调查对98 042 名≥18 岁居民依据美国胆固醇教育计划成人治疗组第三次报告(NCEP-ATP Ⅲ)代谢综合征诊断标准,报告中国居民代谢综合征的标化患病率为24.2%。依据中华医学会儿科学分会提出的诊断标准,对16 872 名10~17 岁儿童青少年的分析发现,代谢综合征患病率为2.4%;依据Cook 标准,代谢综合征患病率为4.3%[48]。
2.6 睡眠障碍
一项Meta 分析显示,在115 988 名年龄28~49.4 岁(平均年龄 43.7 岁)的中国居民中,失眠患病率约为15.0%[49]。另一项Meta 分析显示,中国老年人失眠患病率为35.9%[50]。
中国慢性病前瞻性研究发现,每周至少3 天出现入睡困难或睡眠维持困难、早醒、白天困倦等失眠症状的患病率分别为11.3%、10.4%和2.2%[51]。多因素校正后,有三种症状者发生心血管病的风险增加,HR(95%CI)分别为1.09(1.07~1.11)、1.07(1.05~1.09)和1.13(1.09~1.18)。入睡困难、睡眠维持困难与急性心肌梗死密切相关。
一项入选8 371 名成人的研究发现,失眠者患心房颤动的风险增加(OR=1.92,95%CI:1.00~3.70),尤其是年龄<40 岁者(OR=6.52,95%CI:1.64~25.83)[52]。
有研究系统回顾了我国2000~2017 年抽样方法明确的14 项阻塞性睡眠呼吸暂停低通气综合征(OSAHS)流行病学研究,发现OSAHS 总患病率为3.93%(95%CI:3.14%~4.73%),男性5.19%(95%CI:4.14%~7.23%),女性2.17%(95%CI:1.00%~3.34%)。
2.7 大气污染
环境大气污染和室内空气污染是影响中国伤残调整寿命年(DALY)的第四位和第五位危险因素。2013 年,中国室内空气污染导致的总死亡为80.7万例,其中出血性脑卒中16.9 万例,缺血性心脏病15.2 万例,缺血性脑卒中8.8 万例。与 1990 年相比,室内空气污染导致的总死亡例数下降了24.5%,DALY 损失下降了42.4%。
2019 年全国337 个地级及以上城市中,有157个城市室外空气质量达标,达标率为 46.6%。与2018 年相比,除了O3以外,其他五项指标(PM2.5、PM10、SO2、NO2、CO)浓度基本持平或略有下降。所有重度以上污染天数中,以PM2.5为首要污染物(空气质量指数大于50 时,空气质量分指数最大的污染物为首要污染物)的天数占78.8%[53]。
2000~2016 年,中国归因于PM2.5长期暴露的超额死亡数逾 3 000 万,年超额死亡人数在150 万~220 万[54]。
一项基于中国22.6 万例城市居民的前瞻性队列研究显示,与一直使用清洁燃料做饭的居民相比,使用固体燃料做饭的居民全因死亡、心血管死亡和呼吸系统疾病死亡风险分别增加了19%(95%CI:10%~28%)、24%(95%CI:10%~39%)和43%(95%CI:10%~85%)[55]。转用清洁燃料的居民全因死亡和心肺系统疾病死亡风险降低。
针对全国338 个地级及以上城市的研究显示,2017 年与空气污染(PM2.5、PM10、NO2、SO2、O3和CO)短期暴露相关的健康经济损失(全因死亡及住院)超过 2 万亿元,占当年全国总 GDP 的2.5%[56]。
3 心血管病社区防治
2010 年,原卫生部启动国家慢性病综合防控示范区(以下简称“示范区”)建设工作,在全国范围内以区/县为单位创建示范区,截至2020 年,在31 个省、市、自治区共建成 488 个国家级“示范区”,覆盖全国 17.1%的县(市、区),“示范区”建设推动政府以及全社会共同参与心血管病防控工作,带动了心血管病防控策略由高危人群策略向全人群策略的根本性转变,人群吸烟、超重或肥胖、身体活动不足、高血压等危险因素在部分“示范区”得到一定控制[57]。
一项研究显示,通过工作场所健康计划、基于指南的高血压管理、以及每月一次至社区卫生服务中心就诊的管理方案,可较对照组血压降低5.8/3.6 mmHg,较基线降低10.5/7.3 mmHg;血压数值的绝对下降,相当于减少>20%的脑卒中和>10%的冠心病[58],为职场高血压管理提供了可靠依据。
4 心血管病
4.1 流行趋势
中国心血管病患病率处于持续上升阶段。推算心血管病现患人数 3.30 亿,其中脑卒中 1 300万,冠心病 1 139 万,肺原性心脏病 500 万,心力衰竭890 万,心房颤动487 万,风湿性心脏病 250万,先天性心脏病(先心病)200 万,下肢动脉疾病4 530 万,高血压 2.45 亿。
2018 年,心血管病死亡率仍居首位,高于肿瘤及其他疾病。农村心血管病死亡率从2009 年起超过并持续高于城市水平(图6)。

图6 1990~2018 年中国城乡居民心血管病死亡率变化
2018 年农村心血管病死亡率为322.31/10 万(图7),其中心脏病死亡率为162.12/10 万,脑血管病死亡率为160.19/10 万;城市心血管病死亡率为275.22/10万(图8),其中心脏病死亡率为146.34/10万,脑血管病死亡率为128.88/10 万。

图7 1990~2018 年中国农村居民主要疾病死亡率变化
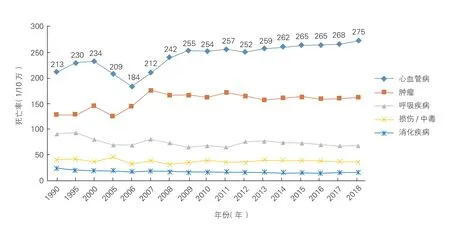
图8 1990~2018 年中国城市居民主要疾病死亡率变化
城乡居民疾病死亡构成比中,心血管病占首位(图9)。2018 年农村、城市心血管病分别占死因的46.66%和43.81%。每5 例死亡中就有2 例死于心血管病。

图9 2018 年中国农村居民(9A)和城市居民(9B)主要疾病死因构成比(%)
4.2 冠心病
根据《中国卫生健康统计年鉴2019》,2018 年中国城市居民冠心病死亡率为120.18/10 万,农村居民冠心病死亡率为128.24/10 万,农村地区高于城市地区。无论是城市地区还是农村地区,男性冠心病死亡率均高于女性。2018 年冠心病死亡率继续2012年以来的上升趋势。农村地区冠心病死亡率上升明显,到2016 年已超过城市水平(图10)。

图10 2002~2018 年中国城乡地区冠心病死亡率变化趋势
根据2013 年中国第五次卫生服务调查,城市地区≥15 岁居民冠心病的患病率为12.3‰,农村地区为8.1‰,城乡合计10.2‰。60 岁以上人群冠心病患病率为 27.8‰。以此资料为基础,根据2010 年第六次人口普查资料推算,2013 年中国大陆≥15岁居民冠心病的患病人数约为 1 139.6 万人,而以2008 年第四次国家卫生服务调查的资料估算当时全年龄段的冠心病患病人数约为1 031.6 万人,增加了108.0 万人。
2002~2018 年急性心肌梗死死亡率总体呈上升态势(图11)。从2005 年开始,急性心肌梗死死亡率呈快速上升趋势,农村地区急性心肌梗死死亡率于2007 年、2009 年、2011 年超过城市地区,自2012 年开始农村地区急性心肌梗死死亡率明显升高,并于2013 年起持续高于城市水平。
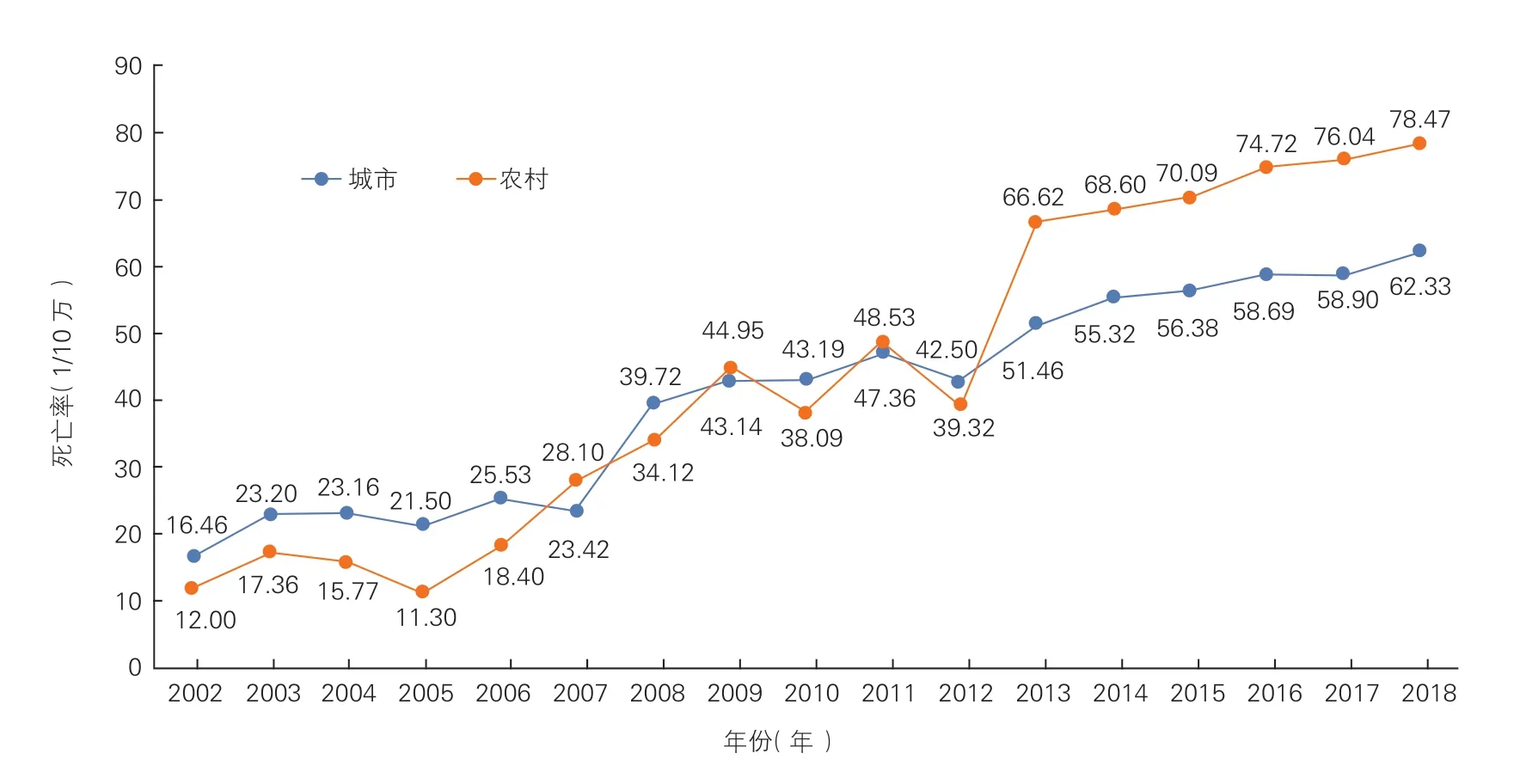
图11 2002~2018 年中国城乡地区急性心肌梗死死亡率变化趋势
China PEACE 研究对全国31 个省、市、自治区随机抽样确定了162 家二、三级医院,入选 13 815份研究病历,发现在2001~2011 年的10 年间,在急性心肌梗死住院的患者中,ST 段抬高型心肌梗死(STEMI)占86.0%,因STEMI 住院患者的人数增加了3 倍。
中国急性心肌梗死(CAMI)注册研究分析了2013~2014 年省、市、县级医院的STEMI 患者情况[59]。总体上,12 h 内到达医院的患者比例为72%,发病后应用急救车的比例为14%;再灌注率仅58%,其中省级医院69.4%,地市级医院54.3%,县级医院45.8%。治疗窗内未行再灌注治疗的原因包括患者因素(如对再灌注治疗的获益认识不足、害怕风险、经济能力考虑等)和医生因素(如未识别、救治经验等)。再灌注治疗的延迟仍然比较明显,只有约1/3 的患者能在指南规定时间内得到再灌注治疗;三层级医院 STEMI 患者院内病死率明显递增(省级 3.1%,地市级 5.3%,县级 10.2%)。
对中国2001 年、2006 年、2011 年和2015 年随机选择的153 家医院病历分析发现,中国急性心肌梗死患者的病死率存在明显地域差异,2001~2006年和2011~2015 年两个时间段相比,中国东部地区、中部地区和西部地区医院住院病死率均有所下降,但医疗服务和住院结局方面仍存明显差异,且地域差异并未随时间而改变[60]。
根据2001~2011 年我国16 100 份急性心肌梗死病历分析,大多数出院患者未收到饮食、运动、控制体重、定期复查血脂及戒烟的五项建议,2011 年,仍有超过半数患者未接受到任何建议,接受到3~5条建议的比例为2.7%。饮食建议的比例不足40%;控制体重的建议率接近于零,在BMI ≥24 kg/m2的患者中控制体重的建议率仅为1.3%[61]。
对我国不同地区53 家医院 3 387 例急性心肌梗死发病24 h 内患者的研究显示,30 d 内再入院率为6.3%,近一半发生于出院后 5 d 内。其中77.7%因为心血管事件再入院,包括心绞痛(31.2%)、心力衰竭(16.7%)和急性心肌梗死(13.0%)等[62]。China PEACE 急性心肌梗死前瞻性队列研究显示,2.5%的患者在出院后1 年内心肌梗死复发,其中出院后1 个月内复发率为35.7%。急性心肌梗死患者的1年病死率为28%,而复发心肌梗死患者的病死率高达32.1%。
急性冠状动脉综合征临床路径研究(CPACS)分析了中国17 个省、市、自治区70 家医院的15 140例急性冠状动脉综合征(ACS)患者,发现ACS 患者出院后规范二级预防药物的应用率逐年下降,出院时应用率为86%,1 年后降至68%,2 年后降至59.7%。其中,三级医院出院时应用率为 90.1%,1年时降至 71%,而二级医院出院时仅为79.5%,1年时降至64%[63]。
根据2010~2014 年我国基本医疗保险参保住院患者抽样数据库,推算急性心肌梗死年住院率为44.2/10 万。我国城镇急性心肌梗死患者的中位住院费用为3.1 万元,住院时间为9 d。接受冠状动脉介入治疗患者的中位住院费用为 5.2 万元,明显高于接受溶栓治疗(2.0 万元)和保守治疗(1.3 万元)的患者。
2007~2012 年北京市急性心肌梗死患者每次住院费用和总住院费用均呈稳步上升趋势。在校正通货膨胀后,每次住院费用增加3.2%。2012 年北京心肌梗死患者的总住院费用达6.9 亿元,校正通货膨胀后,较2007 年增加56.8%。
根据2018 年中国大陆地区冠心病介入治疗资料(主要来源于网络直报数据),2018 年大陆地区冠心病介入治疗总例数为 915 256 例。2018 年我国平均百万人口病例数为651 例,冠心病患者平均置入支架数为 1.46 枚,冠状动脉介入治疗死亡率为0.26%,急诊介入治疗占45.9%。
2004~2013 年我国城市教学医院的冠状动脉旁路移植术相关院内死亡率从2.8%降至1.6%,7 d 院内死亡率从1.5%降至0.8%。与2004 年相比,2013 年冠状动脉旁路移植术患者的院内死亡风险下降约40.0%。严重并发症发生率从7.8%降至3.8%。2004~2013 年,术后住院时间从 12 d 缩短至10 d,总住院时间从22 d 缩短至20 d。其中总住院时间超过30 d 的患者比例从24.8% 降至17.4%。
一项多中心研究对我国4 家心脏中心至少1 支冠状动脉狭窄≥50.0%的5 875 例稳定性冠心病患者进行了评估,发现20.0%的冠状动脉介入治疗不适宜,有16.0%需要血运重建的患者接受了药物治疗。在3 452 例行介入治疗的患者中,20.9%指征选择不适宜,51.1%可能适宜,28.0%适宜。而在376 例行冠状动脉旁路移植术的患者中,仅3.5%指征选择不适宜,证实冠状动脉旁路移植术比较规范。
4.3 脑血管病
2018 年,中国居民脑血管病死亡粗率为149.49/10 万,占总死亡人数的 22.33%。在所有死亡原因中,脑血管病位列恶性肿瘤(160.17/10 万)和心脏病(156.73/10 万)之后,为死因顺位的第3位[64]。城市居民脑血管病死亡率为128.88/10 万,农村为160.19/10 万。男性(164.31/10 万)高于女性(134.15/10 万)。2003~ 2018 年,农村居民脑血管病各年度的死亡粗率均高于城市居民,见图12。
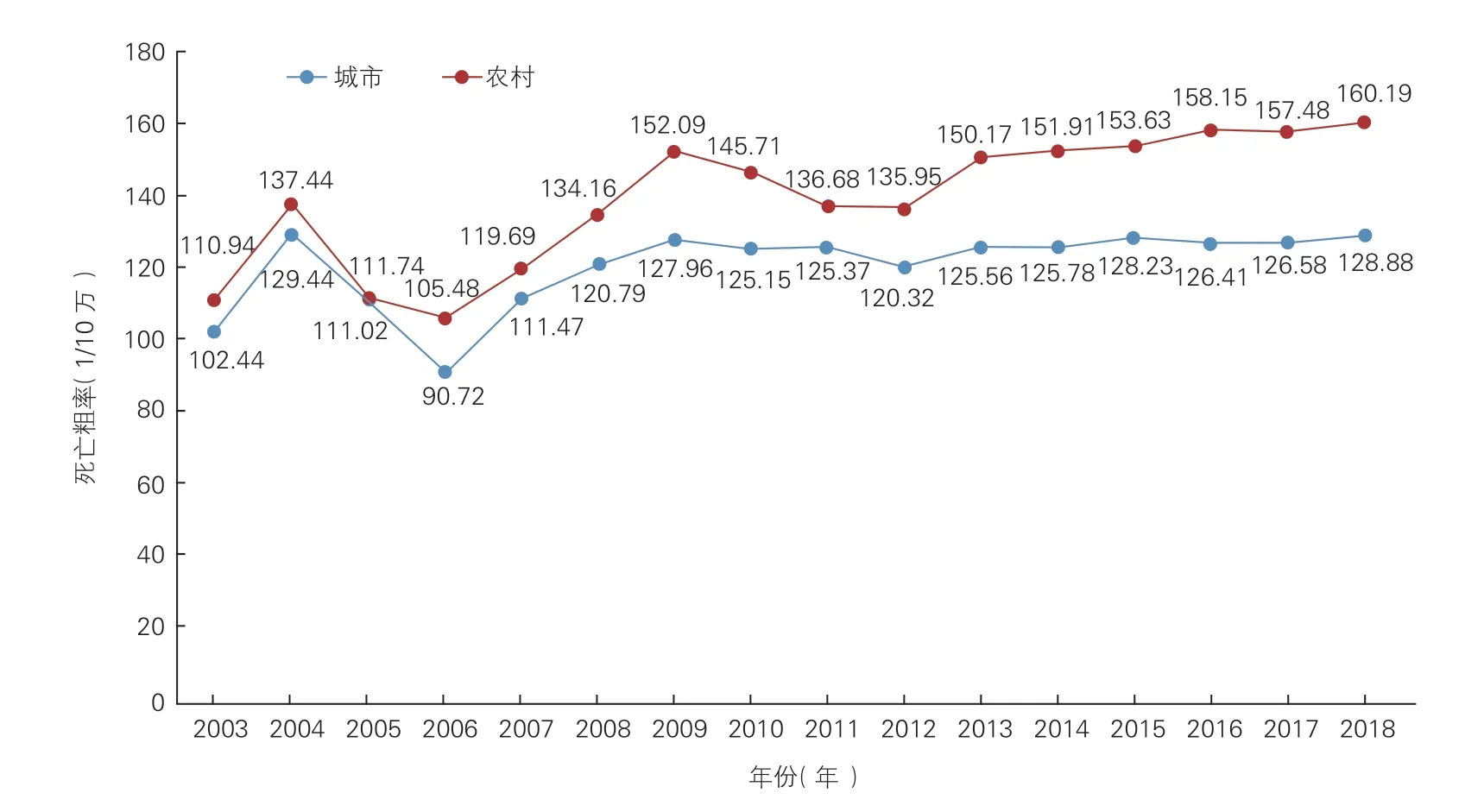
图12 2003~2018 年中国城乡居民脑血管病死亡粗率变化趋势
2013 年,对我国31 个省、市、自治区的 155个城市及农村480 687 名≥20 岁居民的全国脑卒中流行病学调查(NESS-China)发现,脑卒中发病率为345.1/10 万,平均发病年龄为(66.4±12.0)岁[65]。采用 2010 年第六次全国人口普查资料进行年龄标化后,脑卒中发病率为246.8/10 万。东北地区脑卒中发病率最高(365.2/10 万),华南地区最低(154.6/10 万)。我国脑卒中患病率为1 596.0/10 万。采用2010 年第六次全国人口普查资料进行年龄标化后,脑卒中患病率为1 114.8/10 万。
2013 年,全国短暂性脑缺血发作(TIA)流行病学调查采用复杂多阶段抽样,对分布于155 个疾病监测点的178 059 户家庭进行面对面调查。人群TIA加权发病率为23.9/10 万。估计全国每年新发TIA为31 万人,全国共有135 万TIA 患者[66]。
2013 年,中国脑卒中预防项目(CSPP)在我国31 个省、市、自治区的76 个社区对207 323 例≥40 岁的社区居民进行了脑卒中患病情况及危险因素流行情况调查,发现年龄标化脑卒中患病率为2.08%,男性为2.38%,女性为1.82%,城市为1.90%,农村为2.29%[67]。
基于医院质量监测系统(HQMS)资料,2018 年1 853 家三级医院共计上报脑卒中入院患者3 010 204例。其中,缺血性脑卒中占81.9%,脑出血占14.9%,蛛网膜下腔出血占3.2%。脑出血占比最高的是西藏自治区(61.3%),其次是青海省(44.2%)和贵州省(34.9%);缺血性脑卒中占比最高的是海南省(81.0%),其次是黑龙江省(79.4%)和辽宁省(75.6%)[68]。
中国慢性病前瞻性研究分析了45 732 例发生脑卒中且28 d 后存活的患者,发现41% 的患者在5 年内复发脑卒中,其中缺血性脑卒中为41%,脑出血为44%,蛛网膜下腔出血22%,未指定类型脑卒中为40%。首发缺血性脑卒中后,91%的复发性脑卒中仍是缺血性脑卒中;而脑出血后,56%的复发性脑卒中为脑出血,41%为缺血性脑卒中[69]。
中国慢性病前瞻性研究显示,血LDL-C 水平与缺血性脑卒中风险正相关,与脑出血风险负相关。在1.7~3.2 mmol/L 范围内,LDL-C 每升高1 mmol/L,发生缺血性脑卒中的风险增加17%(95%CI:1.10~1.25),发生脑出血的风险降低14%(95%CI:0.80~0.92)。HDL-C 每升高0.3 mmol/L,缺血性脑卒中风险下降7%(95%CI:0.89~0.97),HDL-C 与脑出血无关。LDL-C 和HDL-C 与缺血性脑卒中的关联性彼此独立。
2014~2018 年中国31 个省、市、自治区2 613 035名年龄在35~75 岁居民中,有3 359 人(1.7%)报告有缺血性脑卒中病史,仅29.0%使用抗血小板药或他汀类药物[70]。
2015年6月至2018年6月对560447例缺血性脑卒中患者的分析显示,仅69 841 例(12.5%)经紧急医疗服务(EMS)转运。与自行到院相比,经EMS 转运到院者的发病至到院时间、到院至溶栓时间更短,及早到院和尽快治疗的比例更高[71]。
对2018 年度脑血管病监测平台全国 31 个省份纳入 的269 428 例缺血性脑卒中住院患者分析发现,发病3.5 h 内静脉溶栓率为24.2%,住院死亡率为0.4%。
根据2017 年全国质控医院监测资料,缺血性脑卒中患者平均住院日为11 d,病死率约4‰。中位住院费用9 942 元(6 511~15 335 元),药物费用4 230 元(2 415~7 199 元)。三级医院在住院病死率、住院总费用、药物费用方面略高于二级医院。
4.4 心律失常
4.4.1 心房颤动
2012~2015 年中国高血压调查发现,我国≥35岁居民的心房颤动患病率为0.7%,农村居民患病率(0.75%)高于城市居民(0.63%)。其中34.0%的患者为新发现的心房颤动,自己并不知晓[72]。≥75 岁居民患病率高达2.4%。
我国心房颤动患者脑卒中总体发生比例为24.8%。其中,瓣膜性心房颤动患者中26.9%发生脑卒中,非瓣膜性心房颤动患者中24.2%发生脑卒中。在非瓣膜性心房颤动患者中,年龄>75 岁、高血压、糖尿病和左心房血栓是发生脑卒中的独立危险因素。
中国心房颤动注册(CAFR)研究对 2011~2014年32 家医院7 977 例非瓣膜性心房颤动患者分析发现,我国心房颤动患者应用口服抗凝药物比例有很大提升。CHA2DS2-VASc 评分≥2 分和1 分的患者中接受口服抗凝药物治疗的比例分别达到了36.5%和28.5%,0 分的患者也有21.4%使用抗凝药。不同医院抗凝治疗差异较大,三甲医院为9.6%~68.4%,非三甲医院为4.0%~28.2%。
根据全国心房颤动注册研究网络平台资料,心房颤动导管消融手术比例逐年增加,2016 年、2017年和2018 年心房颤动导管消融占总消融手术的比例分别为 23.1%、27.3%和31.9%。目前射频消融仍以环肺静脉电隔离为主,占总体消融量的65.1%,围术期缺血性脑卒中发生率为0.4%,出血性脑卒中发生率为0.1%。
4.4.2 心脏性猝死
2005 年7 月 至2006 年6 月 对678 718 名人群随访1 年,发现心脏性猝死284 例(9.5%),发生率为41.8/10 万,男性高于女性(44.6/10 万 vs.39.0/10万),估测中国每年发生心脏性猝死54.4 万例。
4.4.3 起搏器
根据中华人民共和国国家卫生健康委员会(国家卫健委)网上注册系统的资料统计,2019 年置入起搏器比2018 年增加9.3%;起搏器适应证方面:病态窦房结综合征的比例占50.08%,房室阻滞占43.52%,其他起搏器适应证占6.4%。双腔起搏器占比近 70%。
一项研究对2 125 例永久起搏器置入术后患者进行 1 年随访后发现,有34 例患者囊袋感染,BMI增高、接受抗凝药物治疗、住院时间≥4 d 是早中期起搏器置入术后发生囊袋感染的危险因素[73]。
4.4.4 射频消融
国家卫健委网上注册系统资料显示,自2010年起射频消融手术量持续迅猛增长,年增长率13.2%~17.5%。2019 年阵发性室上性心动过速射频消融比例占42.0%,心房颤动占33%,室性早搏和室性心动过速占17%,心房扑动占4%,房性早搏和房性心动过速占4%,经导管射频消融手术量较2018 年有所下降。
4.4.5 埋藏式心律转复除颤器
根据国家卫健委网上注册系统的资料,2019 年共置入 5 031 例埋藏式心律转复除颤器(ICD),ICD年置入量呈持续增长趋势。其中单腔ICD 占62%,双腔ICD 占38%。用于二级预防占 55%,一级预防占45%。2013~2015 年我国20 家中心440 例ICD置入患者研究结果显示,符合Ⅰ类适应证者约占75.0%,说明我国对于ICD适应证的把握程度较适中。
4.4.6 心脏再同步化治疗
1999 年中国开始使用双心室起搏治疗心力衰竭,根据国家卫健委网上注册资料(部队医院除外)统计,2019 年较2018 年增长2.05%。因符合心脏再同步化治疗起搏器(CRT-P)适应证的患者同时符合心脏再同步化治疗除颤器(CRT-D)适应证,CRT-D的置入比例在逐年增长。2013~2015 年22 家中心纳入454 例 CRT-P/D 的研究结果显示,52.2%患者选择 CRT-D。2019 年接受CRT 治疗的病例中CRT-D的比例进一步增长(占64%)[74]。
4.5 瓣膜性心脏病
在2016 年9 月至12 月全国69 家医院年龄≥60岁的8 638 例住院期间超声心动图发现中度及以上瓣膜病变的患者中,退行性变已逐渐成为主动脉狭窄和反流的首要病因,而二尖瓣狭窄则仍以风湿性为主。二尖瓣反流患者中,男性缺血性病因占比仍略高于退行性变,而女性则以退行性变最常见[75]。
对2008~2012 年中国5 个医疗中心接受瓣膜手术的14 322 例患者分析发现,在所有手术患者中,风湿性心脏病占比高达40.2%。接受联合瓣膜病手术的患者比单一瓣膜病患者更多合并功能性三尖瓣反流(47.6% vs 7.8%)[76]。手术类型以瓣膜置换手术为主。约30%的单纯二尖瓣反流患者接受了二尖瓣成形术。在联合瓣膜病合并功能性三尖瓣反流的患者中,95% 的患者接受了三尖瓣成形术;在单一瓣膜病合并功能性三尖瓣反流的患者中,仅50%的患者接受了三尖瓣成形术。与单一瓣膜病相比,联合瓣膜病患者接受同期心房颤动射频消融术的比例较高(9.8% vs.6.5%),接受同期冠状动脉旁路移植术的比例较低(2.4% vs.6.6%)。
中国生物医学工程学会体外循环学组统计,全国每年瓣膜手术约8 万例。中国心外科注册登记(CCSR)资料显示,2014~2018 年中国瓣膜手术量总体呈下降趋势,其中 2014~2017 年下降幅度为23.6%,2018 年较2017 年略有回升。
4.6 先天性心脏病
先心病是中国主要的先天性畸形,在全国多地均位居新生儿出生缺陷的首位。对 2011 年8 月至2012 年11 月中国东部12 家医院、西部6 家医院的122 765 名新生儿分析发现,中国新生儿先心病检出率为 8.98‰,女性检出率(11.11‰)高于男性(7.15‰)[77]。
根据《中国卫生健康统计年鉴2019》,2018 年中国城市居民先心病死亡率为0.84/10 万,农村居民为1.02/10 万,农村地区高于城市地区。
2019 年全国724 家开展心脏外科手术医院共进行先心病手术 81 246 例,占所有心脏及主动脉外科手术量的32%,居心血管外科治疗病种中的首位,但占比呈下降趋势。小于18 岁未成年患者的心脏手术量为 54 908 例,占2019 年先心病总手术量的66.6%,提示成人先心病矫治手术有较高比例。
综合国家卫健委先心病介入治疗网络直报系统和军队先心病介入治疗网络直报系统的资料,2019年中国大陆先心病介入治疗总量为39 027 例,较2018 年增加6.32%。排名前五位的病种分别是房间隔缺损、动脉导管未闭、卵圆孔未闭、室间隔缺损和肺动脉狭窄;其中卵圆孔未闭例数较2018 年增加73.77%。2019 年大陆开展先心病介入治疗的地方医院达313 家,医生数量达483 人。地方医院 2019年先心病介入治疗量为 34 758 例,较2018 年增加5.45%;治疗成功率为98.41%,严重并发症发生率为0.12%,死亡率为0.01%。
4.7 心肌病和心力衰竭
4.7.1 心肌病
根据2001 年10 月至2002 年2 月我国 9 个省市(区)针对 8 080 例居民的分层整群抽样调查,我国人群肥厚型心肌病(HCM)患病粗率为0.16%,男性患病粗率(0.22%)高于女性(0.10%),经年龄、性别校正后的患病率为 80/10 万,估计我国成人HCM患者超过100 万[78]。
HCM 是35 岁以下患者心脏性猝死最常见的原因。一项入选1999~2010 年中国医学科学院阜外医院529 例HCM 患者随访(4.7±3.2)年的研究显示,HCM 患者心血管死亡年发生率约为 1.7%[79]。
2011 年7 月至2011 年12 月,中国北方非克山病地区扩张型心肌病患病率调查分析7 个省120 村共49 751 人,共检出扩张型心肌病6 例,估计患病率为1.2/万。
中华医学会心血管病学分会对我国42 家医院1980 年、1990 年、2000 年3 个 全年段 10 714 例心力衰竭患者进行分析,3 个时间段扩张型心肌病比例分别为6.4%、7.4%和7.6%。中国心力衰竭注册登记研究(China-HF)入选 2012~2015 年132 家医院的13 687 例出院心力衰竭患者,16%的患者为扩张型心肌病。
我国一项研究对529 例HCM 患者进行基因检测发现,43.9%的患者可检测到明确致病突变,其中占比最多的是MYH7和MYBPC3基因。
最近研究发现,纯合的DSG2基因的founder 变异p.Phe531Cys是中国致心律失常性心肌病的患病因素,占比高达8%,且外显率高。扩张型心肌病的遗传检出率相对较低,我国早期研究显示家族性扩张型心肌病发生率为8.8%。
2013 年5 月至 2015 年11 月,全国20 家大型三甲医院共有 440 例患者植入ICD。患者基础心脏病的病因构成中,HCM、扩张型心肌病、致心律失常性心肌病的占比分别为7.0%、16.6%和 3.9%。
原发性心肌病在中国成人接受心脏移植患者的病因中占比为 73.9%,在儿童心脏移植受者的病因中占比高达 83.7%[80]。
4.7.2 心力衰竭
中国高血压调查分析了2012~2015 年入选的22 158 名居民,发现在≥35 岁的成年人中,加权后心力衰竭的患病率为1.3%,较2000 年增加了44.0%。射血分数保留心力衰竭、射血分数中间值心力衰竭和射血分数降低心力衰竭的患病率分别为0.3%、0.3%和0.7%[81]。左心室收缩功能障碍(左心室射血分数<50.0%)患病率为1.4%,中-重度舒张功能障碍患病率为2.7%。
China-HF 研究入选的2012 年1 月至2015 年9月全国132 家医院13 687 例心力衰竭患者中,住院心力衰竭患者的病死率为4.1%[82]。高血压(50.9%)、冠心病(49.6%)及心房颤动(24.4%)是目前中国心力衰竭患者的主要合并症。感染仍是心力衰竭发作的首要原因,其次为心肌缺血及劳累。
对中国1980 年、1990 年、2000 年和2012~2015年住院心力衰竭患者的治疗情况分析显示,利尿剂的使用率变化不明显,血管紧张素Ⅱ受体拮抗剂(ARB)、醛固酮受体拮抗剂及β 受体阻滞剂的使用率明显上升。
目前在中国境内,国家药品监督管理局仅批准了两项关于人工心脏治疗终末期心脏衰竭安全性和有效性评价的注册登记临床试验研究,两项均为中国医学科学院阜外医院牵头。
第一项是由重庆永仁心医疗器械有限公司生产的植入式左心室辅助系统EVAHEART Ⅰ临床试验研究。2018 年1 月至2019 年12 月,共完成15 例,围术期死亡0 例。长期随访,除1 例术后156 d 接受心脏移植外,余14 例患者长期携带人工心脏生存350~728 d。第二项是苏州同心医疗器械有限公司生产的全磁悬浮人工心脏CH-VAD 临床试验研究。2019 年1 月至2019 年12 月,3 家中心共完成23 例,围术期死亡1 例,余22 例术后1 个月心功能恢复至NYHA 心功能Ⅰ~Ⅱ级,截至随访均携带装置长期生存60~356 天。同国际机械循环支援协会发布的同期资料比较,境内单位独立完成37 例人工心脏植入术的围术期30 d 死亡率为0%,术后1 年生存率为92.0%,达到国际水平。
根据中国心脏移植注册系统数据,截至2019年,中国共有57 所医疗机构具备心脏移植资质。2015~2019 年,中国大陆地区各移植中心实施并上报心脏移植年手术数量依次为279 例、368 例、446例、490 例和679 例,5 年共完成并上报2 262 例。其中非缺血性心肌病占比为71.0%;在儿童心脏移植受者中,非缺血性心肌病占比为76.4%。2019 年,中国心脏移植受者院内生存率为93.2%,多器官衰竭和移植心脏衰竭占早期死亡原因的50%以上。2015~2019 年,全国心脏移植术后1 年的生存率为85.2%,术后3 年的生存率为80.0%。
4.8 肺血管和静脉血栓栓塞性疾病
2014 年全国系统性红斑狼疮多中心协作组对1 934 例患者的分析表明,以经超声心动图测量静息状态下肺动脉收缩压≥40 mmHg 为诊断标准的肺动脉高压患病率为3.8%[83]。
2006 年以前中国没有治疗动脉性肺动脉高压(PAH)的靶向药物,特发性肺动脉高压(IPAH)及家族性PAH 的1 年、3 年和5 年生存率分别为68.0%、38.9%和20.8%,进入靶向药物时代后,1 年和3 年生存率可达92.1%和 75.1%。
1997~2008 年,我国60 多家三甲医院 16 972 182例住院患者中有18 206 确诊为肺栓塞,肺栓塞的年发病率为0.1%[84]。
在2007 年1 月至2016 年12 月中国90 家医院105 723 例静脉血栓栓塞症(VTE)患者中,43 589 例为肺栓塞合并深静脉血栓(DVT),62 134 例为单纯DVT,年龄及性别校正后的住院率由2007 年的3.2/10万增加至 2016 年17.5/10 万,住院病死率由 2007 年4.7%降至2016 年2.1%,住院时间从14 d 降至11 d。
对2016 年3 月至9 月中国60 家三甲医院入选因内科或外科急症住院时间≥72 h 的13 609 例VTE患者分析表明,外科住院患者主要危险因素是开放手术(52.6%),内科住院患者的危险因素是急性感染(42.2%)[85]。所有患者接受第九版Chest 指南推荐的预防措施的比例为14.3%,接受合适的预防措施的比例仅为10.3%。
一项对三家医院2002 年1 月至2013 年1 月1 200 例因DVT 置入滤器的患者分析发现,其中 62例患者的滤器置于上腔静脉,1 138 例置于下腔静脉。5 年通畅率为 90%,滤器置入后 30 d 内死亡率为 0.5%,30 d 后死亡率为 2.4%,无肺栓塞和其他不良事件[86]。
4.9 主动脉和外周动脉疾病
4.9.1 主动脉疾病
根据2011 年中国健康保险资料,我国急性主动脉夹层年发病率为2.8/10 万,患者平均发病年龄为58.9 岁,低于西方国家急性主动脉夹层国际注册研究显示的63.1 岁。
我国一项主动脉夹层注册研究(Sino-RAD)显示,患者平均年龄为51.8 岁,较欧美国家年轻10岁左右,高血压控制率低可能是其主要原因。对于A 型主动脉夹层,单纯药物治疗率为 35.6%,病死率为 42.5%;外科手术治疗率为52.6%,死亡率为5.3%;而对于B 型主动脉夹层,单纯药物治疗率为21.3%,病死率为9.8%;外科手术治疗率为 4.4%,死亡率为8.0%;腔内治疗率为69.6%,死亡率为2.5%[87]。
根据国家卫健委医院质量监测系统(HQMS)资料,2017 年中国胸主动脉腔内修复术(TEVAR)手术平均住院日中位数为 14 d,平均住院费用为 15.25 万元;单纯带主动脉瓣人工血管升主动脉替换术(Bentall手术)平均住院日中位数为18 d,平均住费用为13.86万元;全主动脉弓人工血管置换术患者平均住院日中位数约为 19 d,平均住院费用为 23.03 万元。
对中国中部地区3 个城市以及2 个农村社区共5 402 名≥40 岁具有相关危险因素的人群筛查发现,腹主动脉瘤患病率为0.33%。我国人群腹主动脉瘤的年生长速度为 0.18~0.75 cm/年,小瘤体(直径 3.0~4.9 cm)平均生长速度为0.28 cm/年,大瘤体(直径≥5.0 cm)为0.75 cm/年。
2017 年中国腹主动脉人工血管置换术患者平均住院日中位数为 18 d,平均住院费用为11.23 万元;2017 年腹主动脉腔内修复术(EVAR)手术平均住院费用为15.42 万元,其平均住院日中位数由 2015年的15 d 下降至2017 年的12 d。
4.9.2 下肢动脉疾病
中国高血压调查分析发现,我国≥35 岁的自然人群下肢动脉疾病患病率为6.6%,据此推测我国下肢动脉疾病患者约为4 530 万例。其中约1.9%的患者接受了血运重建,据此估测实施血运重建的例数大约为86 万。我国下肢动脉疾病的主要危险因素有吸烟、高血压、高胆固醇血症和2 型糖尿病,吸烟的致病性最强(OR=2.62,95%CI:1.44~4.76)。
4.9.3 颈动脉粥样硬化性疾病
2018 年中国卒中预防项目(CSPP)分析了106 918例≥40 岁城乡社区居民的颈动脉超声结果,发现我国≥40 岁居民颈动脉狭窄≥50%的患病率为0.5%。
一项全国多中心登记研究分析了2015 年6 月至2016 年5 月9 346 例缺血性脑卒中住院患者资料,发现颈总动脉狭窄≥50.0%患病率为 0.9%,颅外段颈内动脉狭窄≥50.0%患病率为6.9%,颅内段颈内动脉狭窄≥50.0%患病率为1.1%。
中国人群动脉粥样硬化风险评价研究-2(CARE-Ⅱ)发现,在近期发生脑血管事件的患者中,高危颈动脉粥样硬化斑块(颈动脉磁共振扫描提示有斑块表面破裂、脂质坏死核心>40%或斑块内出血)的检出率为28%,是严重颈内动脉狭窄(狭窄程度≥50%)的 1.5 倍。而2/3 有高危颈动脉粥样硬化斑块的患者其管腔狭窄程度<50%[88]。
4.9.4 肾动脉狭窄
肾动脉狭窄是中老年动脉粥样硬化常见的外周血管表现,一项单中心研究对18 年来收治的2 905 例肾动脉狭窄患者分析发现,病因是肾动脉粥样硬化的比例从1999~2000 年的50.0%逐渐增加到2015~2016 年的85.0%;多发性大动脉炎在整体病因中的占比逐步降低,从31.0%降低到10.0%;纤维肌性发育不良占比在2.9%~6.5%之间[89]。
4.9.5 锁骨下动脉狭窄
臂间收缩压差≥15 mmHg 是预测锁骨下动脉狭窄> 50.0%的一个强有力指标。对上海市3 133 例平均年龄69 岁的老年社区人群研究发现,臂间收缩压差≥15 mmHg 的人数占1.8%[90]。一项单中心研究分析了1999~2017 年1 793 例锁骨下动脉狭窄住院患者,发现在年龄>40 岁的患者中,95.9%为动脉粥样硬化所致,而年龄≤ 40 岁患者中,90.5%为大动脉炎[91]。
4.10 新型冠状病毒肺炎相关心肌损伤
一项针对53 项研究涵盖7 679 例患者的Meta分析显示,在中国新型冠状病毒肺炎爆发期,住院患者(不含方舱医院)中出现急性心肌损伤的比例约为 21%;而在重症和死亡患者中,这一比例进一步升高,分别达到43%和66%。相对于轻症患者,重症患者出现急性心肌损伤的风险升高4.74 倍。死亡患者中40%是由心血管事件造成的,具有心血管基础疾病的患者死亡率往往更高[92]。
4.11 肿瘤心脏病学
一项入选71 万例患者的大规模队列研究发现,18%的癌症患者伴有心血管病危险因素或患有心血管病。最常见的危险因素是高血压(10.8%),其次是糖尿病(5.3%)和血脂异常(1.2%)。患病率最高的心血管病是脑卒中(2.7%)、冠心病(1.7%)和心力衰竭(0.6%)。在调整年龄、性别、肿瘤分期和所接受的治疗后,合并心力衰竭的肿瘤患者预后最差,全因死亡风险增加79%,其次是心肌梗死,全因死亡风险增加50%。
5 心血管病康复
5.1 心脏康复
2016 年一项针对991 家医院(870 家三级医院、107 家二级医院、14 家社区医院)的调查发现,23.0%的医院开展了心脏康复服务,其中22.0%的三级医院和30.0%的二级医院开展了心脏康复服务;13.3%的医院开展了院内Ⅰ期康复,17.3%开展Ⅱ期康复。估计1 亿人口中仅13.2 家医院能开展心脏康复。医院主要分布在城市,郊区和农村开展的非常少。接受心脏康复的患者多为冠状动脉疾病[主要为心绞痛和经皮冠状动脉介入治疗(PCI)术后]患者,而心力衰竭、心肌梗死、肺部疾病、冠状动脉旁路移植术后患者参加心脏康复的人数非常少。
5.2 脑卒中康复
2009~2018 年,中国脑卒中康复医院数量和康复床位数均有显著增长。2009 年我国康复医师1.6万、治疗师1.4 万和护士1.2 万,2018 年康复医师增加至3.8 万,护士增加至1.5 万。
国际康复医学质控中心以医院质量监测系统(HQMS)中 459 家医院为样本,截取出院时间为2013年1月1日至2018年12月31日的1552248 个病案首页数据为分析样本,结果显示,2013~2018 年,具有康复医学病房的三级医院中,康复医学科平均住院日为21.53 d,日均住院费用为810 元。具体费用中,康复相关费用(康复费与物理治疗费)占比逐年提升,从 2013 年的 1 959 元(11.39%),上升至2018 年的 3 204 元(17.79%);药占比(西药费、中成药费、中草药费占出院费用的比例)逐年下降,从 2013 年的36.14%,下降至2018 年的 22.43%[93]。
国家卒中登记Ⅱ对219 家医院2012~2013 年收治的19 294 例急性缺血性脑卒中住院患者进行了分析,发现仅59.4%(IQR:41.4%~81.5%)的患者接受了康复评估。在接受评估的患者中,50.3%的患者由康复治疗师提供康复服务,34.3%的患者由护士或医生提供了康复服务。
6 心血管病基础研究与器械和新药研发
中国大陆地区的高水平心血管基础研究从2005 年后开始起步,有影响力的论文主要发表在Circulation 和Circ Res 两大杂志。通过Circulation、J Am Coll Cardiol、Eur Heart J 和Nat Commun 等期刊的数据,可以观察到近几年国内高水平心血管基础研究的快速发展(图13)。

图13 主要期刊发表的中国第一单位和通信作者单位的心血管基础研究论文
2019~2020 年,通信作者和主要作者均来自中国大陆、以探索心脏和血管解剖,发育与功能/发病机制为对象的基础研究论文共58 篇。根据研究方向,心脏病变相关研究46 篇,血管领域研究12 篇,涉及心肌疾病(缺血性心脏病、心肌病、心肌炎、心力衰竭等)、心律失常、动脉粥样硬化以及生长发育等方面。其中热点研究包括单细胞测序技术与心血管发育和疾病结合、心肌细胞发育与再生、心脏炎症细胞在发育和疾病进展中的作用以及基因治疗。
2019 年9 月1 日至2020 年8 月31 日,国家药品监督管理局共批准39 项医疗器械进入创新医疗器械审评通道,其中12 项为心血管类产品,说明心血管领域的创新在中国医疗器械创新领域占主导地位,占比达30.8%;而且国产原创产品有34 项,占比87.2%。
2019 年9 月1 日 至2020 年10 月22 日,国 家药品监督管理局共批准获得心血管领域三类医疗器械注册证141 项,其中96 项为国产产品,3 项产品曾进入国家创新医疗器械审评通道。在这96 项国产产品中,介入类产品有69 项,有源手术类含片6 项,急救类产品5 项,诊断类产品4 项,成像类产品4 项,开放手术类产品2 项,AI 软件3 项,血流测量系统1 项,体外循环类器械1 项,其他器械1 项。
从各省市的获批数量上可以看出,目前心血管三类医疗器械产品的地域分布依然差异较大,广东省排名第一,一年内共获得28 项产品注册证,其次是上海、江苏及北京,而全国还有20 多个省和直辖市获证数为“零”。
随着现代科技的进步,近年来,中国多个心血管原创新药在临床研究及实践中均获得良好的有效性和安全性证据,给心血管病治疗带来新希望。比如,心力衰竭治疗药物Istaroxime 的国际多中心Ⅱ期临床研究已完成。心力衰竭治疗药物重组人纽兰格林(rhNRG-1)的国际多中心Ⅲ期临床研究方案已获得FDA 授予的快速通道资格,中国Ⅲ期临床研究进行中。正性肌力药物左西孟旦已上市,中国Ⅳ期临床研究进行中。急性心力衰竭治疗药物重组人脑利钠肽已上市。抗血小板药物维卡格雷的中国Ⅲ期临床研究进行中。高血压治疗药物阿利沙坦酯已上市。另外,在现有指南导向的药物治疗框架之外,也进行了传统医学用于心血管病治疗效果的探索,如芪参益气滴丸、心脉隆注射液、参松养心胶囊、芪苈强心胶囊、复方丹参滴丸、通心络,部分药物取得了新的循证医学证据。
7 心血管病医疗费用
2018 年中国医院心脑血管病患者出院总人次数为2 316.13 万人次,占同期出院总人次数(包括所有住院病种)的12.80%;其中,心血管病出院总人次数为1 142.39 万人次,占6.31%,脑血管病为1 173.74 万人次,占6.48%,见图14。
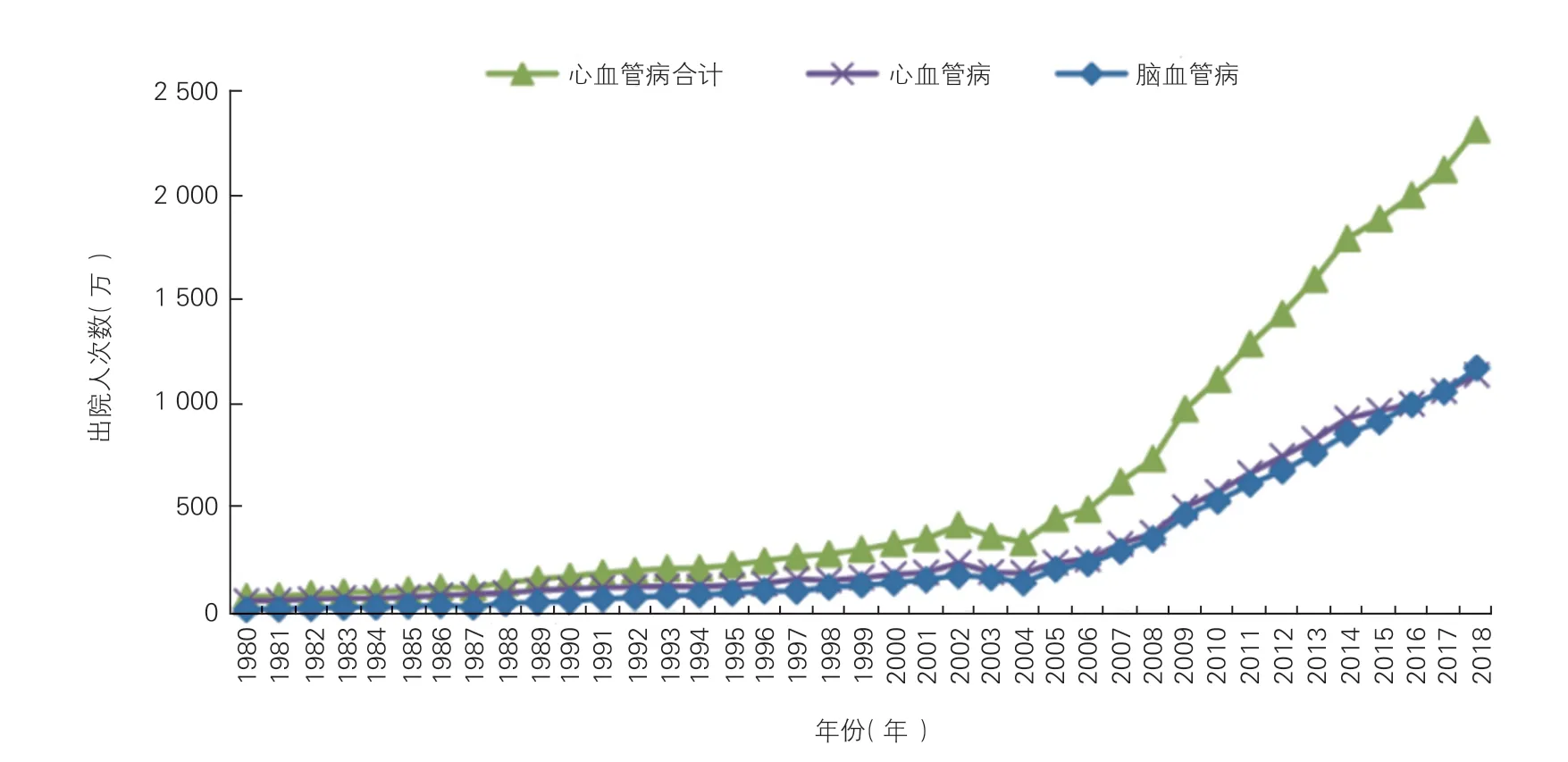
图14 1980~2018 年中国心血管病患者出院人次数变化趋势
缺血性心脏病(855.88 万人次,其中急性心肌梗死95.21 万人次)和缺血性脑卒中(772.34 万人次)占比最高,其比重分别为36.95%和33.35%。
1980~2018 年,中国心血管病患者出院人次数年均增速为9.73%,快于同期全病种出院人次数的年均增速(6.34%)。年均增速前三位的疾病为缺血性卒中死(12.03%)、缺血性心脏病(11.22%)、急性心肌梗死(10.94%)。1980~2018 年糖尿病出院人次数年均增速为13.45%,见图15。
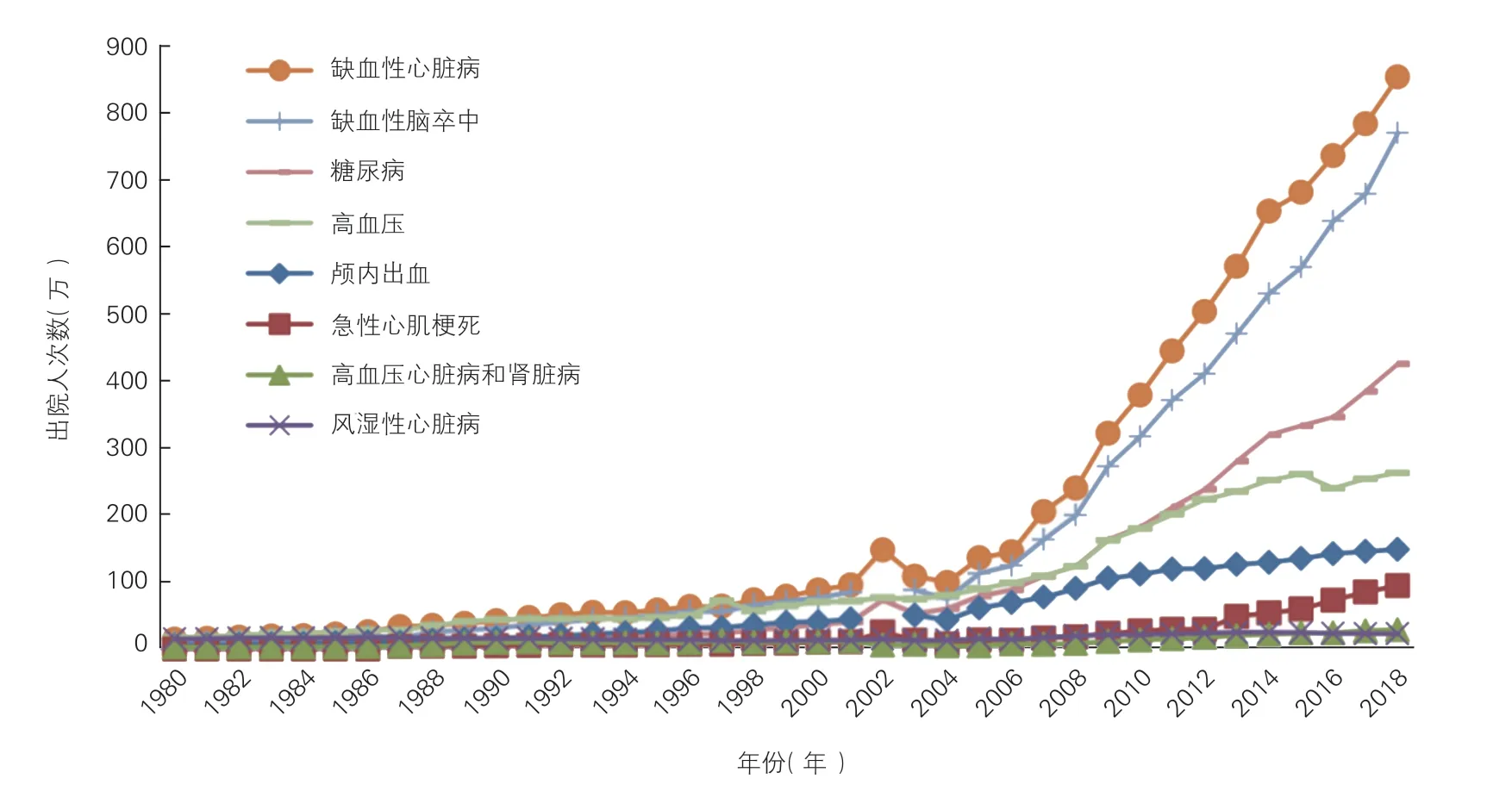
图15 1980~2018 年中国各类主要心血管病和糖尿病患者出院人次数变化趋势
2018 年,缺血性心脏病住院总费用1 119.82 亿元,其中急性心肌梗死235.67 亿元;缺血性脑卒中654.32 亿元,颅内出血270.72 亿元(图16);高血压166.67 亿元;糖尿病331.72 亿元;扣除物价因素的影响,自2004 年以来,急性心肌梗死、缺血性脑卒中和颅内出血住院费用的年均增长速度分别为26.89%、18.65%和14.00%。

图16 2004~2018 年3 种心血管病住院总费用变化趋势(当年价格)
2018 年,心血管病次均住院费用中,缺血性心脏病的次均住院费用为13 083.90 元,其中急性心肌梗死28 879.30 元;缺血性脑卒中9 409.64 元,颅内出血18 863.63 元(图17);高血压6 322.54元;糖尿病7 773.90 元;扣除物价因素的影响,自2004 年以来,急性心肌梗死、缺血性脑卒中和颅内出血的次均住院费用年均增长率分别为6.09%、1.26%和4.73%。
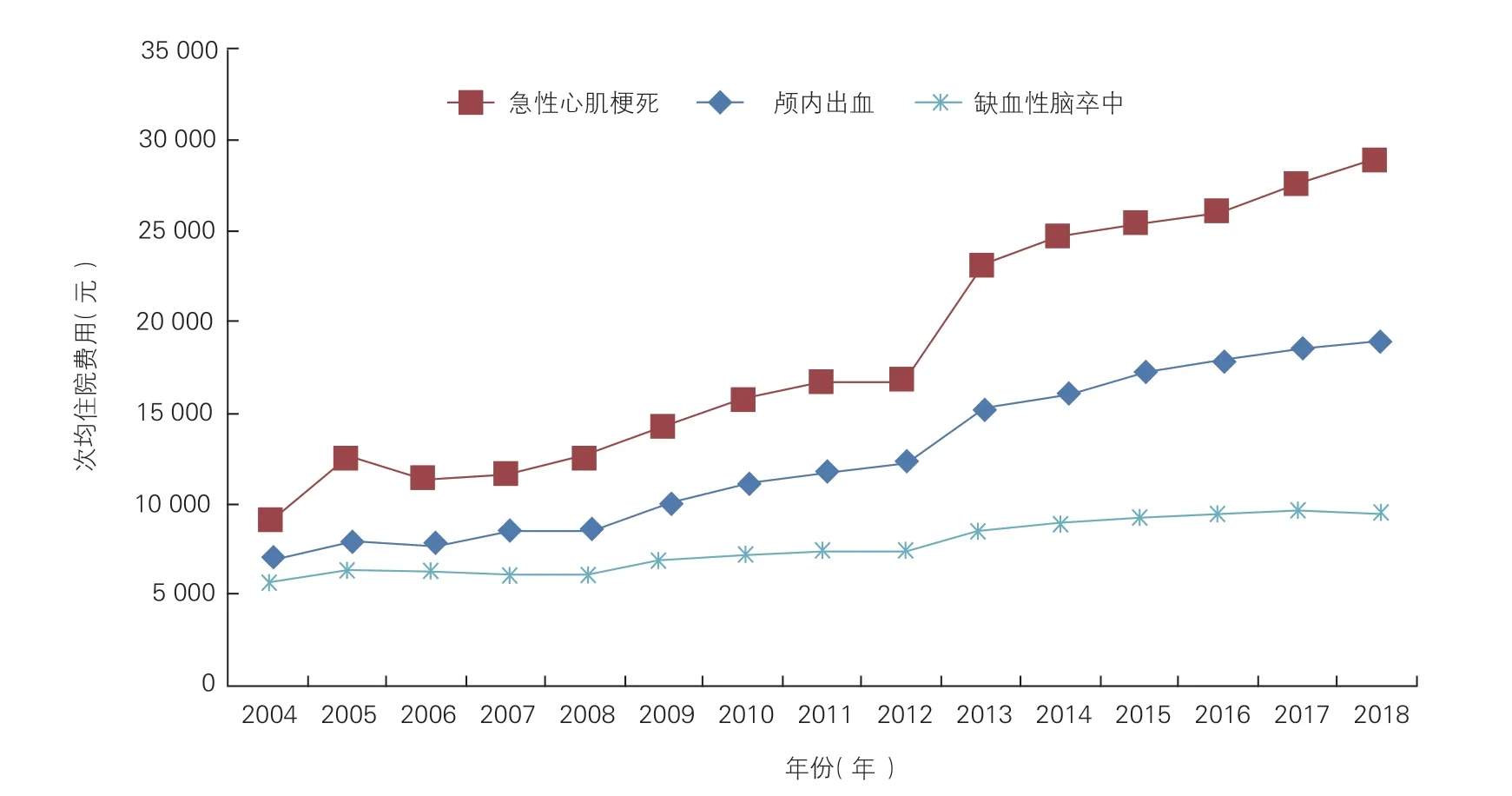
图17 2004~2018 年3 种心血管病次均住院费用变化趋势(当年价格)
致谢:感谢所有参与《中国心血管健康与疾病报告2020》 编写的专家,编写组名单详见参考文献[94]
利益冲突:所有作者均声明不存在利益冲突
