三种不同的术式治疗泪小管炎的临床疗效比较
2021-06-30卢珊珊苏锐锋王英爽王海彬
张 琦, 卢珊珊, 张 垒, 苏锐锋, 王英爽, 王海彬
(承德医学院附属医院眼科, 河北 承德 067000)
泪小管炎是眼科一种较少见的泪器疾病[1],病因大多是因慢性泪囊炎或结膜炎继行感染所致,故泪小管炎单独存在更为少见,常伴随泪囊炎或泪小管结石,临床表现为患侧眼溢泪,泪点红肿或突起,或有黏液脓性分泌物,泪小管区肿胀等。因临床表现与慢性泪囊炎表现相似,使得泪小管炎常常被误诊[2]。泪小管炎可影响患者泪液的吸收,若不进行治疗,患者将会出现永久性溢泪,影响患者的生活质量,所以对泪小管炎患者进行治疗是非常必要的。目前,各类文献对泪小管炎提供了很多的治疗方案,如抗炎药点眼、泪道冲洗、泪小管按摩,排出结石、泪小管切开取石、泪小管切开联合泪小管置管等。我院为探究治疗泪小管炎的最佳治疗方案,进行了三种不同的手术方式治疗泪小管炎,得出泪小管切开联合置入人工泪管治疗泪小管炎手术疗效最佳,临床上取得满意的疗效,现将我院近3年施行的三种术式的效果进行回顾性总结如下。
1 资料与方法
1.1一般资料:本研究为回顾性研究。选取承德医学院附属医院眼科2017年6月到2020年3月行手术治疗泪小管炎的患者31例(31眼),其中男性11例(11眼),女性20例(20眼),年龄26~60岁,病史最短半年,最长5年。其中采用三角形切开泪小管管壁治疗的患者10例(A组);采用先扩张泪点、再按摩泪小管排除泪小管内结石治疗的患者12例(B组);采用泪小管切开联合置入人工泪小管治疗的患者9例(C组)。各组患者性别、年龄等一般资料对比差异无统计学意义(均为P>0.05),见表1。本研究符合《赫尔辛基宣言》并通过承德医学院伦理委员会,所有患者均知情同意、自愿参与研究,并签署知情同意书。
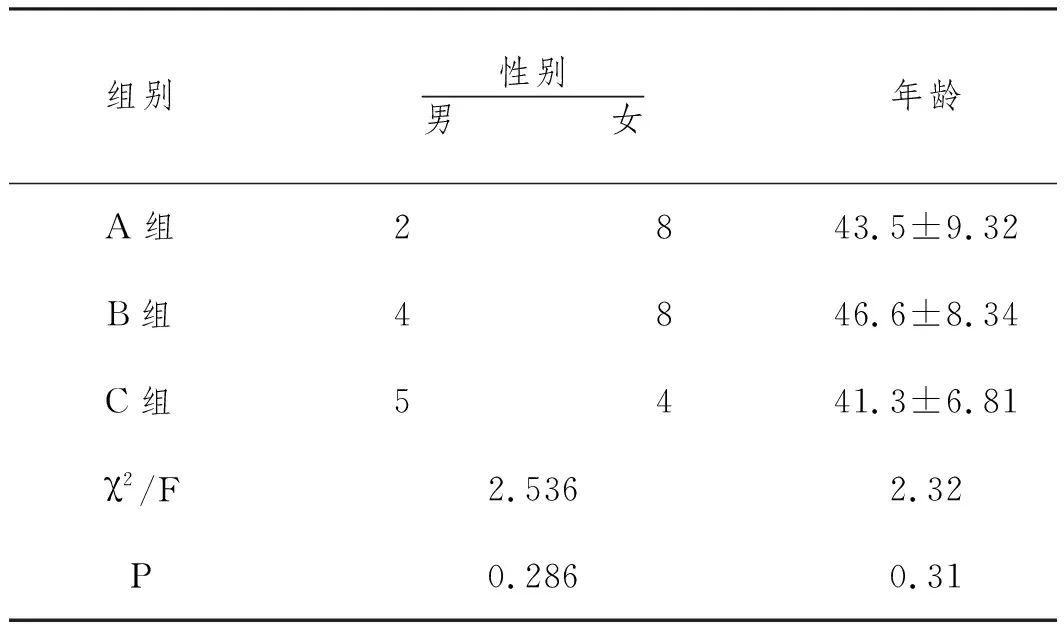
表1 三组患者一般情况比较
1.2手术方法:所有的泪小管炎患者术前均诊断明确,且31例患者泪小管内均证实有结石,均已行术前准备。所有手术均由同一位高年资医生完成。A组手术方式:患者取仰卧位,盐酸奥布卡因滴眼液点术眼3次表面麻醉,常规0.05%碘伏棉球消毒,包头,铺无菌巾。2%利多卡因3mL联合1%盐酸肾上腺素0.1mL共约1mL行局部皮肤浸润麻醉。自泪点向内眦沿灰线切开泪小管扩张部分,并以此为底,顶部指向穹窿部,三角形切除扩张泪小管内侧壁,将扩张囊腔彻底开放,清理囊腔内结石。囊腔内注入氧氟沙星眼膏,纱布包盖术眼,术毕。B组手术方式:患者取仰卧位,盐酸奥布卡因滴眼液点术眼3次表面麻醉,常规0.05%碘伏棉球消毒,包头,铺无菌巾。2%利多卡因0.5mL行局部组织浸润麻醉,睑板夹轻夹下睑内眦部泪小管位置,在显微镜下用泪点扩张器先扩大泪点,然后轻压泪小管部,将泪小管内结石及脓性物质经扩张泪点挤出,然后用抗生素滴眼液冲洗泪小管,如泪点直径较大,可用小刮匙将泪小管内结石或息肉清除,注意尽量轻柔,减少泪小管内皮损伤。C组手术方式:患者取仰卧位,盐酸奥布卡因滴眼液点术眼3次表面麻醉,常规0.05%碘伏棉球消毒,包头,铺无菌巾。2%利多卡因3mL联合1%盐酸肾上腺素0.1mL共约3mL行滑车下、筛前及眶下神经鼻侧支阻滞麻醉和局部皮肤麻醉。下泪小管内置入泪道探针,沿灰线距泪小点2mm处向内眦部切开泪小管,清除泪小管内的所有结石或息肉。自上下泪点置入硅胶人工泪小管作为支撑管,同进入鼻腔,用8-0可吸收缝线间断缝合泪小管创口,在鼻腔内以4-0丝线结扎人工泪小管,剪去多余的人工泪小管,游离于鼻腔内。妥布霉素地塞米松眼膏涂眼,纱布包盖术眼,术毕。A、B、C三组术后3d、1周、1月、3月冲洗泪道,C组于术后约3个月取出硅胶人工泪小管。
1.3术后观察及疗效标准出院后按照要求,对患者术后3d、1个月、3个月进行随访,观察患者患眼球结膜、泪点、泪小管有无肿胀及脓性分泌物以及观察术后3个月、拔管术后3个月泪小管通畅情况及溢泪症状。疗效以末次随访结果为判定标准。手术疗效判定标准[3]:治愈:患者自觉症状消失,无溢泪溢脓,球结膜无充血,泪点、泪小管无红肿,泪小管冲洗通畅。好转:患者自觉溢泪溢脓症状减轻,球结膜轻度充血,泪点、泪小管局部无红肿,按压泪小管有少量脓性分泌物,泪小管冲洗通而不畅。无效:患者仍存在溢泪溢脓症状,球结膜充血,泪点、泪小管区红肿,按压泪小管有脓性或黏液状分泌物,泪小管冲洗不通畅。手术治愈率=治愈例数/总例数,手术总有效率=(治愈例数+有效例数)/总例数。

2 结 果
A、B两组患者术后经3个月随访,C组患者经拔管术后3个月随访:A组中10例(10眼)术后有5眼泪小管冲洗通畅,无溢泪溢脓,球结膜无明显充血,泪小管无红肿;3例患者术后仍轻度溢泪症状,按压泪小管,泪囊区,无分泌物溢出。冲洗泪道通畅。2例患者术后流泪明显,按压泪小管无脓性分泌物,冲洗泪道下泪小管近泪总管处阻塞。治愈率为50.0%(5/10),有效率为80.0%(8/10)。
B组中12例(12眼)术后有4眼泪小管冲洗通畅,无严重溢泪溢脓症状;4例患者无溢脓症状,无球结膜充血,轻度流泪,泪道冲洗泪小管冲洗通而不畅;4例患者溢泪溢脓症状无明显减轻,球结膜充血,泪小管区红肿,泪小管冲洗不通畅,与泪小管内结石未排净,炎性颗粒继续聚积留滞泪小管有关,治愈率为33.3%(4/12),有效率为66.7%(8/12)。
C组中患者9例(9眼)术后有9眼泪小管冲洗通畅,无溢泪溢脓,球结膜无充血,泪小管区无红肿,无其他并发症,治愈率为100.0%(9/9),有效率为100%(9/9)(见表2)。
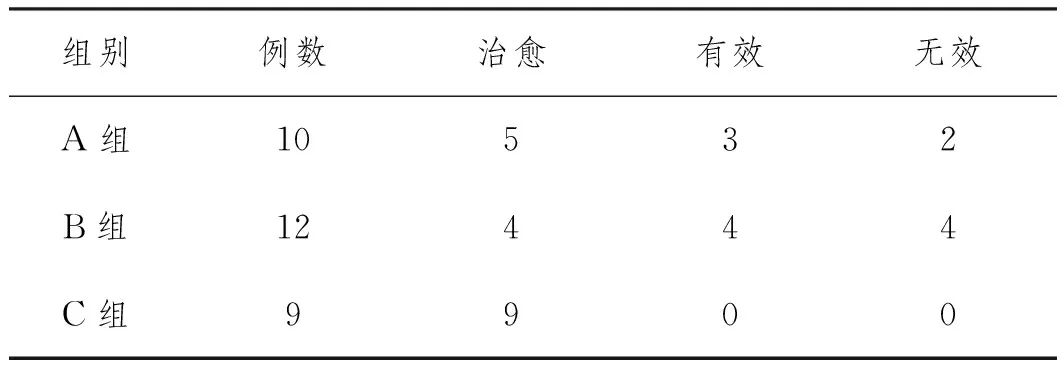
表2 三组患者术后疗效比较
三组患者疗效比较有统计学差异(χ2=9.509,P=0.030),C组疗效优于A组、B组(χ2=5.279,P=0.033;χ2=8.883,P=0.005),A组与B组比较差异无统计学意义(χ2=0.829,P=0.864)。
3 讨 论
泪小管炎在临床中并不常见,泪小管炎分为脓性、沙眼性、结核性和真菌性泪小管炎[4],临床症状主要为患眼泪小管红肿,患者伴有脓性分泌物,泪道冲洗不畅。因临床表现与很多眼部疾病表现相似,又极易被误诊,但近年随着医疗技术的进步,UBM及泪道内窥镜的出现[1,5],能够诊断出泪道阻塞性疾病具体的阻塞部位,提高了泪小管炎的诊出率。泪小管炎造成泪道的阻塞,致使泪液不能排出,表现为溢泪、溢脓,影响患者的美观,给患者的生活带来了很大的困扰。泪小管炎的治疗有抗生素眼液冲洗泪小管、扩张泪点,按摩泪小管[6]、泪小管切开取石[2]、泪小管切开联合置入泪小管支撑物[7,8]等。
在泪小管炎的临床诊治中,对于急性的、发病期较短的泪小管炎,抗生素反复冲洗泪道,疗效尚佳,但对于慢性的、长期的、管腔内形成结石的泪小管炎,抗生素冲洗泪道效果不明显[9],且易反复发作。所以对于泪小管炎的治疗,一般情况下先用抗生素控制急性炎症,再选取手术方式进行下一步的治疗。
本次研究中A组以三角形切开泪小管管壁,切除泪小管内增生组织及刮出结石,虽然切除了病变部位,但是泪小管切开后,创面容易与泪小管内创面黏连生长,堵塞泪小管,泪道不通,手术失败。这也与刘明江[10]等人的研究结果相符合。但是该方法优点同样操作简单,结石取出干净,彻底,炎症再次复发的几率小,适合老年人,身体状态较差,不能反复复诊的患者。本次的研究B组在显微镜下用泪点扩张器扩张泪点,反复按摩泪小管,排出泪小管内结石,治愈率低,远期疗效不佳,是因为泪小管内结石没有完全排出,管壁内坏死组织留滞,炎症没有完全控制,导致泪小管管腔堵塞,泪道不通,这也与王琳[11]等人的研究相一致,也有患者按压石,泪小管内结石向泪总管处移动,可能卡在相对较狭窄的泪道内,进一步阻塞泪道。但是该方法操作简单,方便,便于临床应用,所以用睑板夹夹住,尽量减少结石向下移动。但A组和B组疗效无统计学差异(P>0.05)。泪小管炎的根本治疗是彻底清除管腔内结石和控制炎症反应,确保泪小管炎的长期疗效。本文中C组疗效最佳(P<0.05),泪小管切开取石保证了泪小管管腔内结石及炎性组织的彻底清除,置入人工泪小管,使切开的泪小管有支撑物,减少了泪小管管腔粘连而导致泪道阻塞的几率,保障了泪小管的通畅,降低了泪小管炎的反复发作,保障了泪小管炎的长期疗效,这与许多文献[12]治疗泪小管炎联合置入支撑物得出的结果相一致。但该方法手术时间略长,手术步骤略复杂,手术时患者会有不适感,对于鼻腔疾病及老年人,体质较差者需要注意适应症的选择。
本文通过三种术式治疗泪小管炎的对比研究得出,泪小管切开联合置入人工泪小管的手术疗效最佳,其它两组术式疗效比较无统计学差异。临床上治疗泪小管炎的患者,应尽量选择泪小管切开联合置入支撑物,保证泪小管炎的长期预后。本研究样本量较少,在以后的研究中会加大样本量进一步观察。
