麻醉恢复室患者中重度疼痛现况的回顾性分析
2021-06-29刘晓辉宋晓莉韩倩倩刘冬华于爱兰山东省聊城市人民医院麻醉科山东聊城252000
刘晓辉, 宋晓莉, 韩倩倩, 刘冬华, 于爱兰 (山东省聊城市人民医院麻醉科, 山东 聊城 252000)
疼痛是一种不愉快的主观感觉和情感经历[1], 术后急性疼痛不仅可引起患者生理或心理上的不适, 更是患者发生术后低氧血症的危险因素之一[2]。 有研究报道50%~70%的患者术后经历了中重度疼痛[3], 术后疼痛常发生在术后第一个24~72 h[4], 而手术患者全身麻醉术后6 h疼痛强度最高[5]。 术后急性疼痛如未及时处理可增加向慢性疼痛转化的可能, 影响患者的术后康复和生活质量[6], 形成慢性疼痛的最主要因素是术后早期疼痛的严重程度。 麻醉恢复室(postanesthesia care unit, PACU)是麻醉结束后的最初数小时内对患者实施病情观察及照护的单位, 也是患者术后感觉疼痛并主动表达疼痛的首要场所, 良好的镇痛不仅可提升患者就医体验, 加速患者的术后康复, 同时也可减轻PACU医护人员的工作压力。 本研究回顾性分析了临床中常见不同手术类型患者入PACU后的疼痛现况, 并对发生中重度疼痛的患者进行了原因分析, 以期为进一步完善科室流程制度, 减轻PACU患者疼痛程度, 提高术后疼痛管理质量提供临床参考。
1 资料和方法
1.1 一般资料
本研究经山东省聊城市人民医院医学伦理学委员会批准, 患者均知情同意。 选取2020-03/2020-09期间我院PACU接受的择期全身麻醉下实施手术的患者3608例为研究对象。 纳入标准为实施以下手术类型的患者包括: (1)腹腔镜胆囊切除术; (2)腹腔镜胃肠肿瘤切除手术; (3)腹腔镜阑尾切除术; (4)胸腔镜肺叶切除术; (5)结肠造口还纳术; (6)开腹胃肠肿瘤切除术; (7)开胸/腹食管癌根治术; (8)乳腺癌改良根治术; (9)甲状腺癌改良根治术; (10)全髋关节置换术; (11)全膝关节置换术。 排除标准: 术后不能或不配合进行疼痛评估的患者。
1.2 麻醉与镇痛方法
所有患者均采用全身麻醉, 按照我科麻醉操作常规实施麻醉和镇痛。 所有患者入室后开放静脉通路, 术中常规监测血压(BP)、 心率(HR)、 脉搏血氧饱和度(SpO2)、 心电图(ECG)、 体温、 呼气末二氧化碳分压(PETCO2)、 麻醉深度、 吸入麻醉药浓度, 必要时行有创动静脉压力监测。 如无禁忌, 麻醉开始前泵注盐酸右美托咪定, 麻醉诱导用药为芬太尼、 丙泊酚、 顺式阿曲库铵; 麻醉维持采用吸入七氟醚、 泵注瑞芬太尼、 间断给予顺式阿曲库铵、 芬太尼。
采取多模式镇痛方案, 包括实施相应的区域神经阻滞或切口局部浸润进行局部镇痛, 全身应用阿片类镇痛药(如芬太尼, 舒芬太尼、 瑞芬太尼、 羟考酮)、 非甾体抗炎药(酮咯酸), 或利多卡因、 氯胺酮。 对于传统认为创伤较大的手术类型, 联合应用术后患者自控镇痛(patient controlled analgesia, PCA)泵, 如胸科手术(开胸手术、 胸腔镜手术)、 胃肠手术(腹腔镜胃肠手术、 开腹胃肠手术)、 开腹肝胆手术、 髋或膝关节置换手术。 传统认为创伤较小的手术类型, 如腹腔镜胆囊切除术、 乳腺手术、 甲状腺手术, 不常规佩带PCA泵。
1.3 PACU护理
患者拔除气管导管(或喉罩)后转入PACU, 常规面罩给氧2~4 L/min, 同时主麻医生与恢复室当班麻醉医生交接患者既往病史、 术中用药情况(包括肌松药、 镇痛药等)及特殊处理, 巡回护士与恢复室护士交接患者输液通道、 引流管道及皮肤等, 并连接PHILIPS 50监护仪连续监测患者ECG、 无创血压(NIBP)、 SpO2及腋下温度, 通过Docare手麻系统实时记录。 恢复过程中为患者调整舒适体位、 实施保温。 待患者完全清醒后进行疼痛评估, 采用疼痛数字评分法(numerical rating scale, NRS)[7]: 0~10分表示无痛到剧痛, 1~3分为轻度疼痛; 4~6分为中度疼痛; 7~10分为重度疼痛。 镇痛目标为静息痛NRS评分≤3分。 如静息痛NRS评分>4分者视为中重度疼痛, 根据患者疼痛原因和疼痛程度采取相应的镇痛措施: 以切口痛为主且已行切口局部浸润或区域神经阻滞的患者, 追加μ阿片受体激动药如芬太尼或舒芬太尼镇痛; 以切口痛为主未行切口局部浸润或区域神经阻滞的患者, 如无禁忌, 首先给予区域神经阻滞镇痛; 以内脏痛为主且已行切口局部浸润或区域神经阻滞的患者, 给予μ和κ阿片受体双重激动药如羟考酮镇痛; 以内脏痛为主未行区域神经阻滞的患者, 如具备区域神经阻滞适应证, 首先给予内脏相应区域的神经阻滞镇痛; 对未佩带PCA泵的中重度疼痛患者, 经患者或家属同意后, 配置PCA泵; 对恶心呕吐高危患者, 如无非甾体类抗炎镇痛药禁忌, 可首选此类药物。 实施干预措施后需观察30 min, 达到镇痛目标且无异常情况方可转出PACU。
1.4 质量控制
静息痛NRS评分>4分者通过Docare手麻系统进行实时记录, 质控小组将PACU不同手术类型中重度疼痛发生率及镇痛措施作为质控内容进行全员讨论分析。
1.5 观察指标
不同类型手术患者中重度疼痛发生例数; 中重度疼痛发生率; PACU镇痛措施及相关不良反应。
2 结果
2.1 不同手术类型患者术后PACU中重度疼痛的发生情况
在3608例术后拔除气管导管或喉罩转入PACU的患者中, 发生中重度疼痛的患者392例, 根据纳入排除标准, 不同类型手术患者恢复期发生中重度疼痛的基本情况见表1。 结果发现, 中重度疼痛发生率前5位的手术类型为: 开胸/腹食管癌根治术(21.20%)、 开腹胃肠肿瘤切除术(20.00%)、 结肠造口还纳术(19.35%)、 腹腔镜胆囊切除术(17.40%)、 乳腺癌改良根治术(15.60%); 甲状腺癌改良根治术和全髋关节置换术的发生率较低, 分别为1.80%和5.90%; 手术量较多的全膝关节置换术术后中重度疼痛发生率可达13.20%; 而腹腔镜胃肠肿瘤切除术、 腹腔镜阑尾切除术、 胸腔镜肺叶切除术的发生率为10.00%左右。
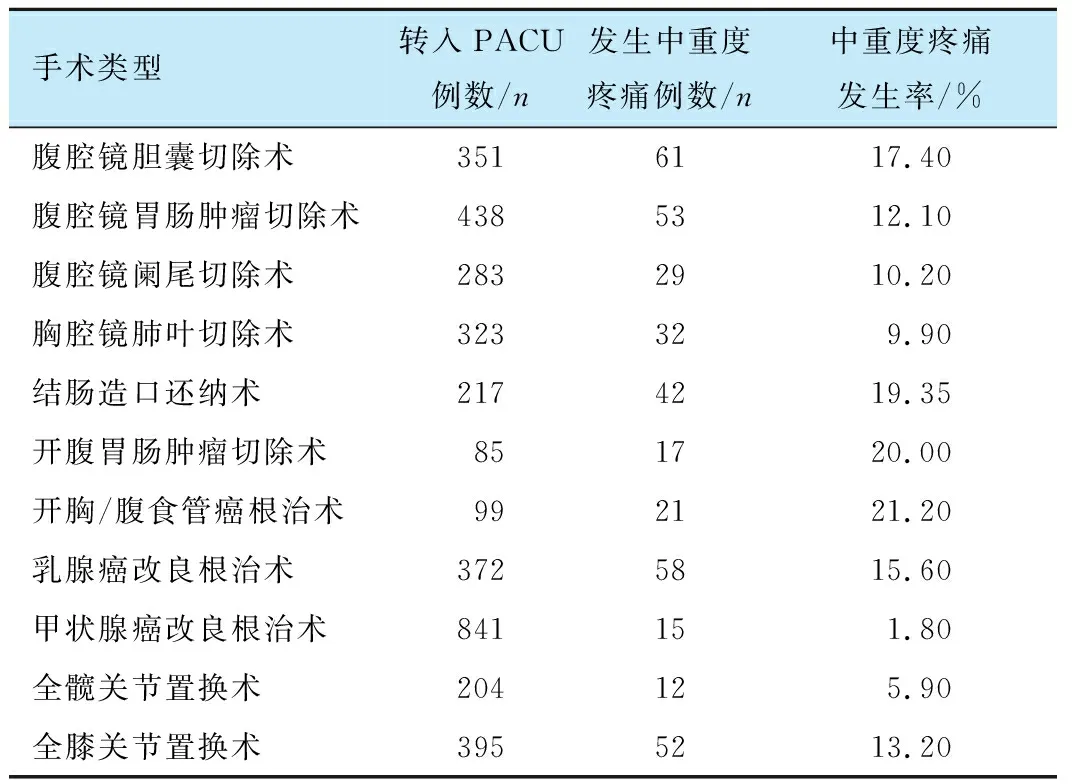
表1 不同类型手术患者恢复期中重度疼痛的发生情况
2.2 PACU 392例中重度疼痛患者的处理措施
针对392例发生中重度疼痛的患者采取相应的处理措施, 其中192例患者追加芬太尼或舒芬太尼后改善疼痛症状, NRS评分≤3分; 53例患者给予盐酸羟考酮后疼痛症状缓解; 65例患者因术后恶心呕吐未追加阿片类药物, 排除无非甾体类抗炎镇痛药禁忌后静脉给予此类药物缓解疼痛; 43例术前未实施神经阻滞的患者, 在恢复室补救实施相应部位神经阻滞后疼痛程度改善最为明显; 39例中重度疼痛的患者未配带PCA泵, 经进一步疼痛评估和患者知情同意后配置PCA泵; 各项疼痛处理措施见表2。
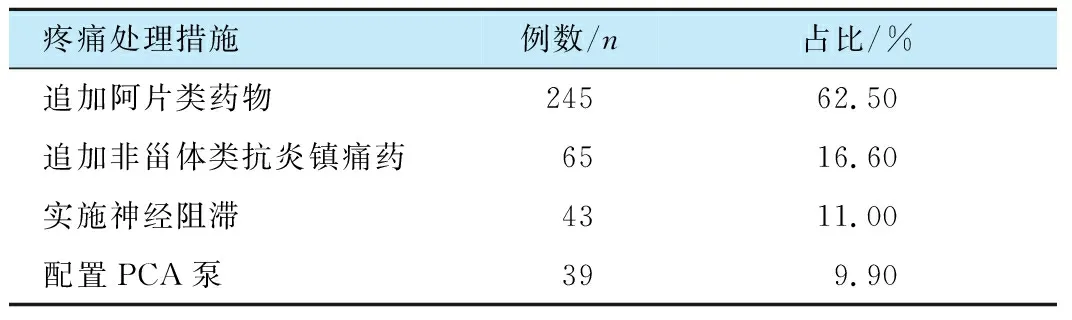
表2 PACU患者中重度疼痛处理措施基本情况
2.3 PACU镇痛相关不良反应
PACU对中重度疼痛的患者采取镇痛措施后均未发生呼吸抑制、 过度镇静等不良反应, 转入PACU后出现恶心呕吐的患者实施镇痛措施后也未有新发生的恶心呕吐。
3 原因分析
质量与安全管理小组在科室质控会上对392例PACU中重度疼痛患者的发生情况进行讨论分析, 汇总原因: (1)流程制度方面: 尽管现有科室工作常规中也强调了多模式镇痛、 预防性镇痛, 但受手术室布局所限(无独立的预麻间)、 手术周转率的要求等原因使部分患者术前未实施神经阻滞。 科室尚缺乏流程制度执行落实情况的监督管理, 也是导致术后中重度疼痛发生率增加的原因; (2)人员方面: 医护人员以及患者对中小手术的疼痛程度评估不足, 采取的镇痛措施也会有差异, 包括是否佩带镇痛泵等措施; 患者自身对疼痛的耐受程度存在个体差异; (3)技术操作方面: 同一手术类型, 不同手术医生的操作水平、 损伤程度也不同、 术后患者的疼痛程度也不同。 另外, 不同麻醉医生所做神经阻滞的效果差异也是术后镇痛不全的因素; (4)舒适环境方面: 由于患者术后体位受限, 胃管、 引流管、 导尿管的留置等因素也可加重患者的疼痛和不舒适感。
4 讨论
本研究纳入的手术类型为占比高、 手术量相对较多的常见手术。 术后患者的疼痛包含了切口痛、 内脏痛及牵扯痛, 但不同的疼痛性质处理措施也不一样。 392例PACU中重度疼痛的患者中腹腔镜手术的患者占143例, 朱素洁等[8]指出, 腹腔镜手术虽为微创手术, 但仍存在腹腔内的创伤, 且仍有部分患者对其引起的术后疼痛难以忍受, 考虑原因可能是人工气腹所致的腹壁牵拉及化学刺激, 切口组织损伤及炎性反应导致的术后疼痛。 研究报道, 手术过程中的腔镜器械对内脏的影响所导致的内脏痛比开腹手术更剧烈, 且是术后慢性疼痛的重要风险因素[9], 同时作为术后主要疼痛来源的腹壁切口疼痛仍是影响术后患者康复的主要原因[10]。 文献报道, 肋下入路腹横肌平面(transversus abdominis plane, TAP)阻滞可以阻滞 T6-T10节段的神经传导, 特别适用于上腹部手术[11], 研究证实在腹腔镜手术前常规实施TAP阻滞并与术后PCA泵联合应用, 在镇痛效果、 镇痛时间、 副作用的发生率上有优越性[12], 且TAP阻滞后能减少术后24 h内阿片类药物的用量同时减少阿片类药物引起的相关不良反应[13]。 通过回顾性分析发现, 腹腔镜手术患者并非无痛, 143例患者PACU实施正确的疼痛评估后给予静脉推注羟考酮, 实施TAP阻滞, 并连接术后PCA泵, 患者疼痛程度明显改善, NRS评分≤3分。 建议此类手术在术前完善相应部位的神经阻滞, 术中根据病情静脉泵注镇痛药物, 术毕静脉给予羟考酮辅以手术切口局部浸润, 根据手术麻醉情况连接PCA泵, 将超前镇痛与术后镇痛相结合, 以有效改善腹腔镜患者PACU中重度疼痛的发生率, 但同时应加强呼吸系统监测, 预防不良反应发生, 备齐简易呼吸器、 可视喉镜等急救用物。
58例乳腺癌改良根治术、 42例结肠造口还纳术等中小手术的患者中重度疼痛发生率高于胸腔镜肺叶切除等手术。 此类手术传统认为手术切口创伤较小, 医护人员对疼痛程度评估不足, 患者自身术前焦虑以及对疼痛的错误认识, 使得患者不愿佩带镇痛泵或实施镇痛措施。 有研究报道, 乳腺癌术后中重度疼痛有50%可能演变成慢性疼痛, 严重影响患者的生活质量[14], 而乳腺癌患者本身因术后自身形象改变引起自身焦虑, 手术前较高的焦虑状态又可以作为手术后急性疼痛的独立诱发因素[15], 并可以持续至手术后2 d至手术后30 d, 因此, 乳腺癌患者的疼痛管理不容忽视。 研究表明, 胸壁神经阻滞是新型的浅表神经阻滞, 安全性高, 镇痛效果确切[16], Bashandy等[17]也报道在乳腺癌根治手术中联合应用胸神经阻滞Ⅰ(pectoral nerve blockⅠ, PecsⅠ)和胸神经阻滞Ⅱ(PecsⅡ), 能够减少术中及术后阿片类药物的用量, 可获得确切的镇痛效果, 且术后恶心呕吐发生率低, 通过超声定位准确, 镇痛效果明显。 58例乳腺癌改良根治术患者PACU静脉给予酮咯酸缓解疼痛, 并辅以止吐药物, 观察30 min后NRS评分<4分; 42例结肠造口还纳术患者在PACU实施TAP阻滞, 疼痛有效缓解。 因此, 建议医护人员高度重视此类手术患者, 做好患者术前心理减压疏导工作, 做好疼痛知识的正确宣教, 在预麻间实施相应部位神经阻滞辅以小剂量阿片类镇痛药或非甾体抗炎药以降低患者术后疼痛程度, 并预防不良反应的发生。
本研究中有52例全膝关节置换术患者恢复期出现患肢肿胀疼痛及极度不适感, 考虑与术中使用止血带后引起肌肉组织的缺血再灌注损伤有关。 研究显示, 手术过程中使用止血带可有效减少手术出血获得满意的手术视野, 但同时也造成了组织的缺血再灌注损伤[18], 止血带使用是引起疼痛的影响因素[19]。 李静等[20]指出, 股神经-坐骨神经联合阻滞应用于全膝关节置换术能明显抑制止血带反应, 减少镇痛药物用量缓解疼痛。 本研究43例患者PACU实施股神经-坐骨神经阻滞后立即改善症状, 9例患者PACU护士抬高其患肢并在膝下安置45°的体位垫缓解肢体的肿胀及不适感。 建议此类手术术前可先行实施股神经-坐骨神经阻滞, 术中规范止血带使用, 调整合适的使用压力, 缩短使用时间, 恢复期放置体位垫于膝下并抬高患肢, 以减轻患肢肿胀提高镇痛效果。
392例恢复室中重度疼痛患者通过多种方法干预, 疼痛得到有效改善, 也减少了返回病房后疼痛管理的难度。 多模式镇痛是手术后疼痛管理的有效改善方法, 阿片类药物镇痛效果显著但恶心呕吐等不良反应较明显, 且长期使用会产生躯体依赖、 痛觉过敏、 免疫系统受抑制等严重后果[21], 由于术中长时间、 大剂量应用阿片类药物尤其是瑞芬太尼, 其停药后所导致的急性阿片类药物耐受在术后早期较为常见[22], 不良反应严重限制了阿片类药物的用量, 并削弱术后镇痛效果[23]。 文献报道新型高效非甾体抗炎药物具有抗炎、 镇痛双重作用, 能降低应激且无呼吸抑制等不良反应, 可有效减少阿片类药物的用量从而起到去阿片化作用[24], 因此建议把非甾体抗炎药物作为基础用药, 再加用少量的阿片类药物, 同时注意术中镇痛和术后镇痛的连续性[25], 结合神经阻滞完成多模式镇痛, 保证全身麻醉与麻醉手术后镇痛的衔接, 使患者无疼痛空白期, 既可降低恢复期乃至术后患者中重度疼痛的发生又可避免其相关不良反应。
PACU急性疼痛管理是医护人员共同关注的问题, 疼痛的多因素性增加了术后疼痛管理的难度, 但急性疼痛可以预防和控制。 通过PACU患者疼痛现况的回顾性分析发现, 科室操作流程制度落实不到位, 对中小手术的疼痛评估欠完善, 全程镇痛的连续性欠佳以及患者的焦虑与疼痛知识缺乏导致腹腔镜手术、 乳腺癌改良根治术、 全膝关节置换术等患者PACU中重度疼痛的发生率较高, 但通过进一步术前镇痛知识宣教与引导、 预麻间完善各项神经阻滞实现超前镇痛、 手术全程正确评估并联合多模式镇痛效果显著。 科室质量与安全管理小组通过在质控会上讨论分析原因并制定改进措施, 完善对科室制度流程落实的监管, 加强专业培训, 规范操作技能, 建立预麻间并规定在此完成术前区域神经阻滞, 根据手术情况结合患者对疼痛的耐受程度制定不同的个体化镇痛方案, 加强患者的术前评估, 针对不同手术形成相应的镇痛流程, 恢复期调整舒适的体位, 结合患者个体化水平实施多模式镇痛, 以期最大限度地改善PACU患者的疼痛现状, 降低PACU患者中重度疼痛发生率, 提高术后镇痛效果和患者舒适度。
