脂肪乳剂对急性布比卡因中毒S D大鼠海马齿状回星形胶质细胞活化的影响
2021-06-24代紫娟摆志霞王晨曦陈学新
代紫娟,吴 芳,摆志霞,王晨曦,陈学新
(1.宁夏医科大学,银川 750004;2.宁夏医科大学总医院肿瘤医院麻醉科,银川 750004)
布比卡因(bupivacaine,BPV)是常见的酰胺类局部麻醉药,因其良好的镇痛效果而在临床麻醉和疼痛治疗中广泛使用[1],但其药物毒性也会作用于心血管和中枢神经系统(central nervous system,CNS)引起局麻药全身毒性急性反应(local anesthetic acute systemic toxicity,LAST)。在局麻药引起的LAST中,通常引发CNS毒性的药物剂量会低于引起心血管毒性症状的剂量[2],且BPV的药物毒性更容易作用于CNS[3]。在2017年发布的第三届美国区域麻醉与疼痛医学学会关于局部麻醉系统毒性的救治指南中,专家建议应在使用局部麻醉药后出现长时间惊厥发作、心律失常的第一时间使用脂肪乳剂(lipid emulsion,LE)治疗[4],但其具体作用机制尚不清楚。本研究通过建立SD大鼠急性BPV神经毒性模型,研究使用LE救治急性布比卡因中毒SD大鼠后,观察对其海马齿状回(dentate gyrus,DG)星形胶质细胞活化的影响,进而探讨其作用机制。
1 材料与方法
1.1 材料
1.1.1 实验动物 SPF级雄性SD大鼠50只,体质量(220±20)g,购自宁夏医科大学实验动物中心[SCXK(宁)2015-0001]。SD大鼠饲养于宁夏医科大学实验动物中心SPF级动物房[SCXK(宁)2015-0001],自由采食和饮水,室内温度20~25℃,湿度40%~70%,12 h亮暗循环。动物实验经宁夏医科大学实验动物伦理委员会批准。
1.1.2 试剂与仪器 盐酸布比卡因注射液(上海朝晖药业有限公司);20%脂肪乳注射液(四川科伦药业股份有限公司);0.9%氯化钠注射液(四川科伦药业股份有限公司);抗脑源性神经营养因子(BDNF)抗体、胶质纤维酸性蛋白(GFAP)抗体、巢蛋白(Nestin)抗体(Proteintech中国公司);辣根酶标记兔抗山羊IgG、辣根酶标记鼠抗山羊IgG、兔/鼠二步法检测试剂盒、DAB显色液试剂盒、PBS磷酸盐缓冲液、山羊血清、柠檬酸盐修复液(北京中杉金桥生物技术有限公司);全自动石蜡切片机、光学显微镜(德国Leica公司)。
1.2 方法
1.2.1 模型制备及实验分组 SD大鼠电子称称重后,按1.5 mg·(kg·min)-1的速度,计算出每只SD大鼠BPV的输注速度,调制好微量泵数值。选大鼠尾部两侧静脉,75%酒精反复擦拭消毒后使用24号留置针穿刺置管并固定,连接微量泵持续将0.75%BPV经尾静脉泵入,直至SD大鼠四肢及肢体出现抽搐。依照Racine分级法[5]进行抽搐分级(0级:无反应;Ⅰ级:嘴或面部节律性抽动;Ⅱ级:点头或甩尾;Ⅲ级:单肢抽动;Ⅳ级:多只抽动或强直;Ⅴ级:不能翻正、直至全身强直-阵挛性发作)。纳入标准:SD大鼠抽搐分级达到V级。排除标准:SD大鼠未达到V级或者死亡。
采用随机数字表法将50只SD大鼠随机分为五组(每组10只):对照组(Control组)经尾静脉以3 mL·(kg·min)-1的速率输注0.9%氯化钠注射液(NS)5 min;脂肪乳剂组(LE组)经尾静脉以3 mL·(kg·min)-1的速率输注20%脂肪乳5 min;布比卡因组(BPV+NS组)经尾静脉以1.5 mL·(kg·min)-1的速率输注0.75%BPV至大鼠惊厥发作后以3 mL·(kg·min)-1的速率输注0.9%NS 5 min;脂肪乳剂后处理组(BPV+LE组)经尾静脉以1.5 mg·(kg·min)-1的速率输注0.75%BPV至大鼠惊厥发作后以3 mL·(kg·min)-1的速率输注20%脂肪乳5 min;脂肪乳剂预处理组(LE+BPV+LE组)先经尾静脉以3 mL·(kg·min)-1的速率输注20%脂肪乳5 min,后以1.5 mg·(kg·min)-1的速率输注0.75%BPV至大鼠惊厥发作,再以3 mL·(kg·min)-1的速率输注20%脂肪乳5 min。
1.2.2 样品采集与处理 各组SD大鼠给药完成6 h后,腹腔注射戊巴比妥钠35 mg·kg-1进行麻醉,开胸暴露心脏,经心脏先后灌注NS和4%多聚甲醛溶液,待肝脏发白、全身僵硬后小心取出完整脑组织,置于4%多聚甲醛溶液中固定24 h后石蜡包埋。用振动显微切片机将包埋好的组织行冠状切片,厚度4μm,切至海马层面,在65℃的烤箱中烘烤2 h后常规脱蜡脱水后进行HE染色和免疫组织化学法检测。
1.2.3 HE染色观察SD大鼠海马齿状回区神经细胞形态改变 石蜡切片经二甲苯、梯度酒精脱蜡入水后,经苏木素染色3 min,超纯水冲洗,1%盐酸乙醇中分化3 s,自来水返蓝10 min,伊红染色2 min后酒精梯度脱水、二甲苯透明、中性树脂封片,光学显微镜下观察SD大鼠海马组织中神经细胞数量、形态变化。将每张切片置于400倍显微镜下观察异常细胞,对正常细胞核变性、坏死细胞进行量化评分。组织病理评分标准[6]分为0~4分,0分:无损伤;1分:损伤程度<12.5%;2分:损伤程度在12.5%~25%;3分:损伤程度在25%~50%;4分:损伤程度>50%。
1.2.4 免疫组织化学(IHC)染色观察GFAP、BDNF和Nestin在SD大鼠海马齿状回(DG)区的阳性表达 将石蜡切片经二甲苯和梯度酒精脱蜡入水后,参照兔/鼠二步法检测试剂盒说明书滴加试剂,分别滴加一抗(BDNF、GFAP、Nestin)后,4℃冰箱孵育过夜,次日漂洗后滴加山羊抗兔、鼠IgG聚合物室温孵育30 min,漂洗后DAB显色,苏木素复染5 min,1%盐酸乙醇分化,自来水返蓝,酒精梯度脱水,二甲苯透明,中性树脂封片,显微镜下观察BDNF、GFAP、Nestin蛋白在SD大鼠海马齿状回区的阳性表达。每个样本取3张清晰切片,在400倍镜下选取3个视野拍摄图像,通过Image Pro Plus图像处理软件进行阳性染色细胞计数,统计分析。
1.3 统计学方法
采用SPSS 19.0统计软件对数据进行分析。正态分布计量资料以均数±标准差(±s)表示,组间比较采用单因素方差分析,组间两两比较采用LSD检验。病理评分采用Kruskal-Wallis检验,采用Dunnett-t检验进行多重比较。P≤0.05为差异有统计学意义。
2 结果
2.1 各组SD大鼠急性BPV中毒及LE解救后的表现及BPV使用剂量的比较
结果显示,各组SD大鼠体质量差异无统计学意义(P>0.05)。各组SD大鼠在输注BPV的数分钟后出现面部抽动、点头、甩尾、四肢无力进而四肢僵直和惊厥,部分SD大鼠惊厥时伴有口鼻出血和大小便失禁等现象,与BPV+LE组比较,LE+BPV+LE组的SD大鼠从给药到发生惊厥所需的输注剂量更高,但两组在发生惊厥后静注LE均能有效缓解惊厥症状。如表1所示,LE+BPV+LE组SD大鼠所使用的BPV剂量高于BPV+LE组和BPV+NS组(P均<0.01),BPV+NS组和BPV+LE组差异无统计学意义(P=0.797)。
表1五组SD大鼠体质量和致惊厥BPV使用剂量的比较(±s)
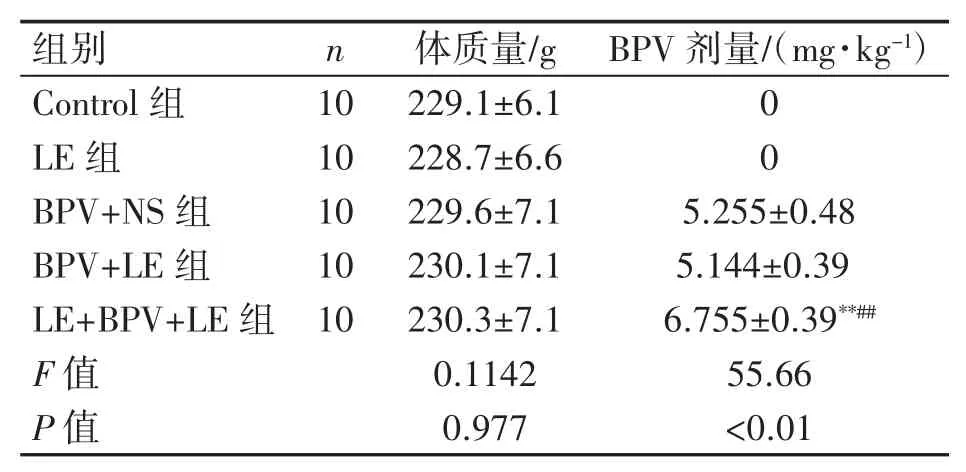
表1五组SD大鼠体质量和致惊厥BPV使用剂量的比较(±s)
与BPV+NS组比较**P<0.01;与BPV+LE组比较##P<0.01。
?
2.2 各组SD大鼠海马齿状回神经细胞形态改变和病理评分比较
显微镜下观察海马齿状回(图1),结果显示,Control组和LE组SD大鼠无明显病理改变,神经细胞胞浆紫红色,胞核紫蓝色,排列整齐,核仁着色均匀。BPV+NS组神经细胞排列紊乱,可见受损细胞胞核发生位移、深染、固缩,有部分细胞出现空泡样变性,着色浅,胞体皱缩。BPV+LE组和LE+BPV+LE组的神经细胞结构形态稍显正常,有少量坏死细胞、空泡样变性,细胞体积轻度皱缩。病理学评分统计,与Control组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠评分均升高(P均<0.01);与LE组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠评分均升高(P均<0.01);与BPV+NS组 比 较,BPV+LE组评分降低(P=0.0224)、LE+BPV+LE组评分降低(P=0.0313);BPV+LE组和LE+BPV+LE组、Control组和LE组间差异均无统计学意义(P均>0.05),见表2、图2。
表2 各组SD大鼠海马HE染色病理评分比较(±s,分)

表2 各组SD大鼠海马HE染色病理评分比较(±s,分)
与Control组比较**P<0.01;与LE组比较##P<0.01;与BPV+NS组比较△P<0.05。
?
图1 正常SD大鼠海马DG区
2.3 各组SD大鼠海马齿状回GFAP的阳性表达
GFAP在正常脑组织中有少量阳性表达,阳性产物为棕黄色,围绕着细胞核沿着星形胶质细胞骨架呈放射状、细长、树枝样突起。免疫组化结果显示,Control组SD大鼠海马DG区的GFAP蛋白阳性表达稍低,与Control组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠的胶质细胞数目增加,突起变得粗短,着色加深,GFAP蛋白阳性表达均升高(P均<0.01);与LE组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠GFAP蛋白阳性表达均升高(P均<0.01);与BPV+NS组比较,BPV+LE组和LE+BPV+LE组SD大鼠GFAP蛋白阳性表达均有一定程度降低(P均<0.01);BPV+LE组和LE+BPV+LE组、Control组和LE组之间差异均无统计学意义(P均>0.05),见图3。
2.4 五组SD大鼠海马齿状回BDNF的阳性表达
BDNF蛋白在正常的脑组织中有一定的阳性表达,免疫阳性产物为棕黄色,呈环状包绕在细胞核周围。免疫组化结果显示,Control组的SD大鼠海马DG区BDNF蛋白阳性表达较低,与Control组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠BDNF蛋白阳性表达均升高(P均<0.01);LE组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组SD大鼠BDNF蛋白阳性表达均升高(P均<0.01);与BPV+NS组比较,BPV+LE组和LE+BPV+LE组SD大鼠BDNF蛋白阳性表达均有一定程度降低(P均<0.01);与BPV+LE组和LE+BPV+LE组、Control组和LE组之间差异均无统计学意义(P均>0.05),见图4。
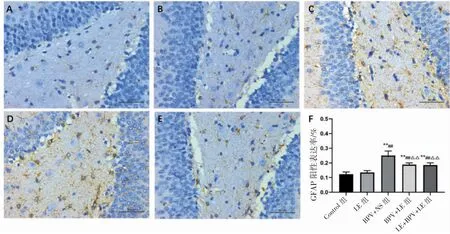
图3 各组大鼠海马DG区GFAP免疫组化结果(IHC×400)
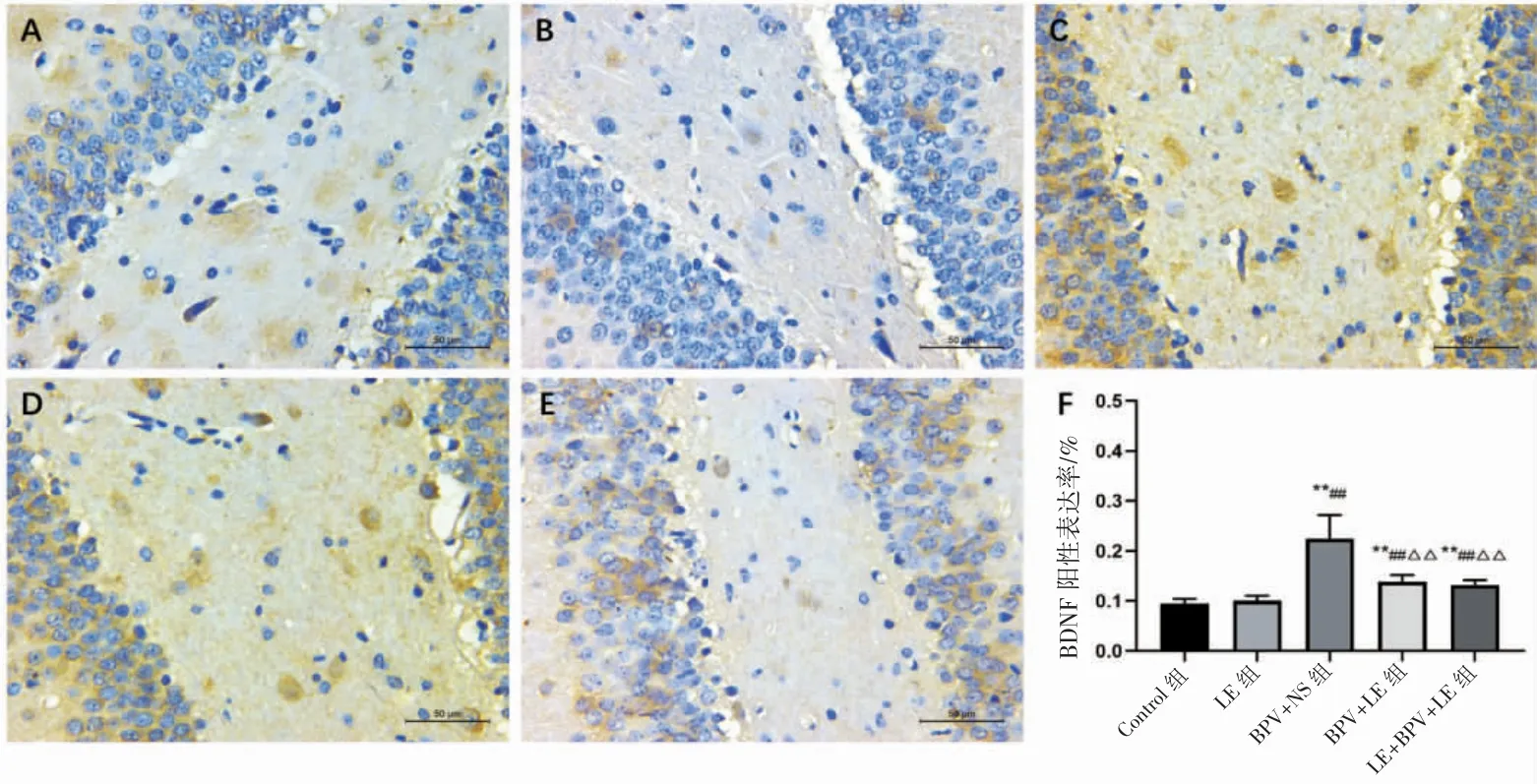
图4 各组大鼠海马DG区BDNF免疫组化结果(IHC×400)
2.5 各组SD大鼠海马齿状回Nestin的阳性表达
正常成年SD大鼠脑组织中有极少量Nestin蛋白表达,免疫阳性产物为棕黄色,阳性着色部位在胞浆中,形状不规则,在海马及皮层呈颗粒状。免疫组化结果显示,Control组的大鼠海马DG区Nestin蛋白阳性表达稍低,与Control组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组大鼠Nestin蛋白阳性表达均升高(P均<0.01);与LE组比较,BPV+NS组、BPV+LE组和LE+BPV+LE组大鼠Nestin蛋白阳性表达均升高(P均<0.01);与BPV+NS组比较,BPV+LE组和LE+BPV+LE组大鼠Nestin蛋白阳性表达均有一定程度降低(P均<0.01);BPV+LE组和LE+BPV+LE组、Control组和LE组之间差异均无统计学意义(P均>0.05),见图5。
3 讨论
以往研究[7]显示,当BPV血药浓度较低时会引起神经元离子通道的阻滞进而出现CNS毒性症状,表现为听力和味觉障碍、头晕以及恶心呕吐,惊厥或持续癫痫;当BPV血药浓度继续增大时会出现心血管系统毒性反应,例如心跳骤停;给药速度越快,毒性反应越容易发生,导致惊厥的剂量也减少。本实验采用SD大鼠尾静脉注射方法,使用微量注射泵输注BPV,在造成SD大鼠急性BPV中毒发生惊厥的同时又不易导致大鼠死亡。通过记录造模所需BPV的剂量,本研究发现LE预处理后,会增加BPV中毒的阈值,延迟惊厥的发生。病理染色结果显示,BPV会导致SD大鼠海马DG区神经细胞坏死,而LE的使用减轻了BPV对大鼠海马神经细胞的损害。由此可见,LE可以有效改善急性BPV中毒SD大鼠海马DG区神经细胞的损害。

图5 各组大鼠海马DG区Nestin免疫组化结果(IHC×400)
有实验证明[8],在原代海马神经元和星形胶质细胞共同培养状态下,BPV可以直接作用于星形胶质细胞。在某些病理状态下,星形胶质细胞会产生活化反应,GFAP作为中间丝蛋白的一种,是星形胶质细胞活化的标志物,同时GFAP作为神经干细胞的一种标志物,在成人脑DG区会呈星形胶质细胞样的表达[9]。Nestin属于Ⅵ类中间纤维丝蛋白,在脑损伤后反应性星形胶质细胞表达Nestin蛋白[10],其免疫阳性细胞散在分布于大鼠海马DG区,具有神经保护作用[11]。实验证实Nestin阳性细胞有分化成星形胶质细胞的能力,脑缺血损伤使Nestin阳性细胞增多,且大部分Nestin阳性细胞与GFAP共表达[12]。此外,星形胶质细胞介导神经保护功能的过程涉及神经营养因子。例如BDNF的释放[13],在损伤等刺激因素的作用下,活化状态的星形细胞可以调节这些神经生长因子分泌,对神经细胞发育和再生起重要作用。BDNF属于神经营养素家族,在大脑回路发育、突触和神经元网络可塑性以及神经再生和神经保护中起着重要作用[14]。
本实验中,通过采用免疫组织化学的方法检测急性BPV中毒SD大鼠脑组织中GFAP、BDNF和Nestin蛋白在海马DG区的表达,以此来探讨LE对BPV神经毒性的解救机制。与Control组相比,BPV+NS组的GFAP阳性细胞数目增加,细胞突起变得粗短,着色加深,GFAP蛋白阳性表达率显著升高,表明BPV与星形胶质细胞发生活化反应有关。与BPV+NS组比较,BPV+LE组和LE+BPV+LE组GFAP蛋白阳性表达均降低,阳性细胞形态趋于正常,表明使用LE后可以一定程度上改善星形胶质细胞的活化反应。镜下观察BDNF和Nestin蛋白的免疫阳性反应,发现与Control组相比,BPV+NS组BDNF和Nestin蛋白在海马DG区的阳性表达明显增高,神经细胞排列疏松,胞核有溶解破坏表现,染色较深,呈棕黄色或棕褐色。表明BPV损害大鼠海马DG区后,神经干细胞激活,Nestin蛋白大量表达;同时这种损伤也诱发了BDNF的释放。在给予LE治疗后,BPV+LE组和LE+BPV+LE组的大鼠海马DG区BDNF和Nestin蛋白的免疫阳性反应显著降低,神经细胞形态趋于正常,只有少量的坏死细胞。以上结果提示,通过减轻星形胶质细胞活化反应可能会对急性BPV中毒的SD大鼠DG区神经细胞有保护作用。
BPV的急性中毒可能会引起SD大鼠海马DG区神经细胞的坏死和星形胶质细胞的活化反应;这种应激反应会诱发BDNF和Nestin蛋白的释放;LE可以快速逆转BPV的急性中毒会引起SD大鼠惊厥症状,改变急性BPV中毒大鼠脑组织中GFAP、BDNF和Nestin蛋白的表达,改善星形胶质细胞活化反应,减缓神经元损伤,改善急性BPV中毒大鼠中枢神经损伤状况。从LE的给药方式上看,预处理与后处理均能有效逆转BPV的神经毒性,虽然预处理组输注了更多剂量的BPV,但两组大鼠海马DG区神经细胞的改变并无明显差异。而预处理能够延长发生惊厥的时间和增加BPV的安全阈值。在实际临床工作中,使用局部麻醉药时预先输注LE,可能会对预防LAST的发生有一定的帮助,但是一旦在此基础上发生LAST,由于输注了更多剂量的局麻药,解救难度将会增加,可能后果更加严重。
综上所述,LE可以有效逆转BPV的神经毒性,缓解SD大鼠BPV的急性中毒引发的惊厥反应,减轻大鼠海马DG区神经细胞的损伤,这一毒性逆转反应的机制可能是通过LE减轻急性BPV中毒的SD大鼠海马DG区神经星形胶质细胞活化反应,进而对神经细胞发挥保护作用。但其具体作用机制及GFAP、BDNF和Nestin蛋白在大鼠海马DG区与星形胶质细胞的关系仍需进一步进行体外细胞培养、共定位分析等研究。
