经伤椎内固定联合椎体成形术治疗骨质疏松性椎体骨折后活动功能低下的影响因素
2021-06-24田昕潘雅娟郭丰王颖冯亚茹宋雪
田昕,潘雅娟,郭丰,王颖,冯亚茹,宋雪
(陕西省人民医院,1.骨科;2.神经内科;3.肿瘤科,陕西西安 710068)
骨质疏松性椎体骨折(osteoporotic vertebral fracture,OVF)多为低能量骨折,可导致疼痛、身高变矮、脊柱侧凸或驼背畸形等,严重影响患者日常生活活动功能(activities of daily living,ADL)和生活质量,严重者导致患者卧床,健康功能恶化,甚至死亡。因此,探讨影响OVF术后不良结局的相关因素,对其术后针对性康复指导具有重要意义[1-2]。本研究选择2012年3月~2019年3月在本院就诊的OVF患者作为研究对象,探讨影响患者术后ADL降低的风险因素,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准:①经双能X线吸收仪检测,符合骨质疏松症的诊断标准;②经胸腰椎正侧位X线片、CT或MRI检查,符合OVF诊断,椎体高度丢失>50%,伤椎后壁无严重破坏;③年龄≥55岁,性别不限;④患者随访资料完整,可供分析。排除标准:①合并甲亢、甲状旁腺亢进、多发性骨髓瘤、慢性肝肾疾病者;②合并严重创伤或肿瘤病史者;③合并脊柱畸形、脊柱结核或脊柱骨折史者;④长期服用糖皮质激素者;⑤开放性骨折或陈旧性骨折者;⑥精神疾病或严重认知功能障碍患者;⑦合并眼科疾病、听力障碍、下肢功能障碍或骨关节炎等影响下肢功能者。共纳入患者87例,其中男21例,女66例;年龄57~82岁,平均年龄(72.08±7.14)岁。
1.2 手术方法
由同一组医师完成经伤椎椎弓根螺钉内固定联合椎体成形术治疗,骨深层注射量3~8 mL,伤椎椎弓根螺钉置钉方式根据伤椎形态选择,选择长度较正常椎稍短的椎弓根螺钉置入,通常为30~35 mm,均行钉道强化,骨水泥注入量1.0~1.5 mL/钉道,截取相应程度的钛棒,适度弯曲,置入钛棒,加压撑开复位,锁紧螺母。术前椎管占位>20%或合并脊髓神经症状者,首先给予椎管或神经根管减压,减压完成后,植骨融合后方结构。所有患者均给予抗骨质疏松治疗。
1.3 研究方法
收集患者性别、年龄、体质量指数、吸烟史、类固醇药物史、骨密度值、骨折时间、责任椎体、椎体最大塌陷率、神经功能分级、骨水泥注射量、骨水泥渗漏、术前VAS、术前ODI等资料,于术后6个月采用ADL量表评估患者的生活活动能力,包括进食、修饰、如厕、穿衣、上楼梯、洗澡、转移、活动、大便控制、小便控制共10项内容,总分100分,得分>60分为良,40~60分为中,<40分为差。以ADL是否良好将患者分为两组,观察两组患者临床特征是否存在差异。
1.4 统计学方法
采用SPSS 23.0软件包进行统计学数据分析。计数资料采用率或百分比表示,采用χ2检验,计量资料采用均数±标准差表示,采用t检验,单因素分析有意义的自变量引入二分类多因素Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
患者术后6个月时,所有患者ADL评分为(71.03±23.54)分,其中ADL≤60分者共31例(35.63%),纳入ADL不良组;另56例纳入ADL良好组。本研究患者随访期间未出现螺钉松动、退出、断钉、椎体再压缩等并发症。
单因素分析见表1:两组患者年龄、类固醇药物史、神经功能分级、骨密度值、椎体前缘压缩率、椎管占位、骨水泥渗漏、术前ODI指数比较,差异均存在统计学意义(P<0.05)。以ADL评分不良为应变量(0=ADL良好,1=ADL不良),将单因素分析有意义的自变量赋值后,引入二分类多因素Logistic回归分析,表2显示:年龄≥75岁、骨水泥渗漏、骨密度<-3.5 SD是导致ADL不良的风险因素(P<0.05),神经功能分级是ADL不良的保护性因素(P<0.05)。

表1 影响患者术后6个月ADL评分的单因素分析
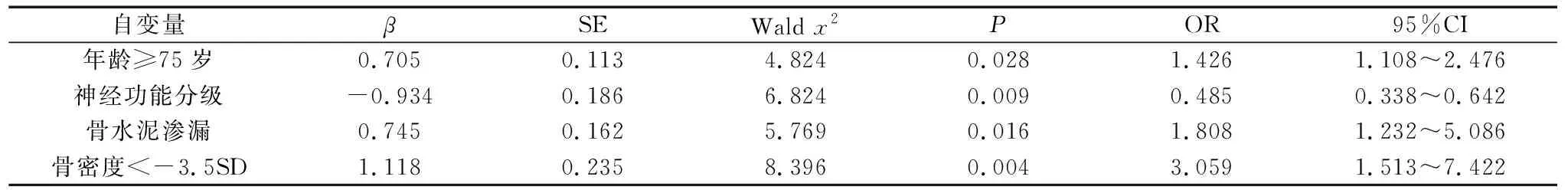
表2 影响患者术后6个月ADL评分的多因素分析
3 讨论
研究显示,通过PKP和PVP等椎体强化术治疗OVF可迅速减轻疼痛、允许患者早期下床、早期恢复患者功能活动、减少卧床时间,逐渐成为OVF的首选方案[3],但术后易出现伤椎矫正度丢失、甚至再骨折情况,且对合并神经损伤和椎体骨折不稳定的患者,单纯椎体强化无法实现即时减压,增加神经压迫、水泥脱位、椎体再塌陷和后凸畸形的风险;通过后路椎弓根螺钉提供坚强内固定,稳定三柱,可达到恢复脊柱正常生理序列及矫正伤椎高度、避免畸形与神经功能损伤进行性加重,获得即刻减压的效果。传统观点认为,骨质疏松是椎弓根螺钉内固定的相对禁忌证,但伤椎经骨水泥或磷酸钙水泥强化后,可获得椎体完整时的强度和刚度,与椎弓根棒内固定相结合,减少了钉棒系统应力,提高了骨质疏松患者内固定成功率[4]。本研究均采用钉道骨水泥强化,且术后均进行积极规律的抗骨质疏松治疗,随访期间未出现螺钉松动及拔出,证明了联合方案可行性。
ADL量表通过评估患者的衣食住行能力,可客观反映患者的生活能力和生活质量,也是判定创伤性疾病和神经损伤性疾病治疗效果的客观标准[5]。OVF经手术治疗后,在骨折愈合和脊柱稳定性改善的情况下,患者日常生活能力会逐渐恢复,但仍然有部分患者术后出现持续性ADL受损[6,7]。一项日本研究对102例行外科手术的OVF患者随访显示,ADL较差的发生率为28.4%[8]。本研究以ADL量表为标准,显示ADL不良的发生率为35.63%,应引起临床重视。
老年人作为特殊群体,人均患病数量、慢性病患病率、活动受限率和残障率均高于一般人群[9]。研究[10]显示,随着年龄增加,人群的免疫功能、营养吸收能力降低,常伴有功能失调和老化,疾病以慢性病为主,且较难治愈。本研究显示,年龄≥75岁是影响ADL的重要因素,说明年龄是包括OVF患者在内影响ADL的因素。此外,本研究结果显示,骨水泥渗漏是影响ADL不良的风险因素,分析其原因:骨水泥渗漏是椎体成形术的常见并发症,椎体周围渗漏可引起局部炎症反应、肌萎缩、纤维化、滑膜化生等现象,引起肌肉疼痛,椎管内硬膜外渗漏和神经孔渗漏则可引起脊髓和神经根受压迫症状,均可能影响患者术后日常生活活动能力。另外,骨密度<-3.5 SD是OVF患者术后ADL不良的风险因素,分析其原因:骨质疏松患者因为破骨细胞溶骨、机械应力导致骨骼微结构破坏、骨骼变形、韧带受力异常、低骨量衰竭等影响,会出现不同程度的骨痛,骨痛会导致患者出现感觉运动功能障碍、心理障碍等,反复性发作影响患者日常生活。
OVF的治疗,不仅要考虑骨折局部形态学的异常改变,更需对脊髓神经损伤的严重程度做出准确评价,椎管内有效减压是脊髓神经功能恢复的重要条件。目前对OVF伴神经损伤的患者多需要采用减压、椎体成形、短节段内固定、椎骨融合术等对伤椎前柱进行重建,采用骨水泥强化钉道,增加内固定稳定性,手术时间长、手术创伤大,术后恢复较慢[11]。同时有研究[12]显示,脊髓和脊神经受累时出现一系列神经功能受损症状,严重的损伤常难以完全恢复正常功能;而轻度损伤通过重建脊柱稳定性,后期康复治疗多数可恢复神经功能。本研究结果显示,神经功能损伤分级是ADL不良的保护性因素,结果提示,术前存在神经功能损伤可能影响OVF患者术后ADL恢复情况。
综上所述,OVF患者内固定术后ADL不良发生率较高,年龄≥75岁、骨水泥渗漏、骨密度<-3.5 SD是导致ADL不良的风险因素,神经功能分级是ADL不良的保护性因素,应引起临床重视,并根据患者风险因素给予相应防治措施。
