慢乙肝不规范治疗引发相关肝癌多学科诊疗一例
2021-06-24高庆伟
高庆伟 那 民 纪 民 张 勇
辽宁省大连医科大学附属大连市第六人民医院(辽宁 大连 116031)
原发性肝细胞癌(Primary liver cancer,PLC)是目前我国第四位的常见恶性肿瘤及第三位的肿瘤致死病因,严重威胁我国人民的生命和健康[1,2]。其中,肝细胞癌(Hepatocellular carcinoma,HCC)是PLC的主要类型。在我国HCC的高危人群主要有:乙型肝炎病毒(Hepatitis B virus,HBV)和/或丙型肝炎病毒(Hepatitis C virus,HCV)感染、长期酗酒、非酒精脂肪性肝炎、食用被黄曲霉毒素污染食物、各种原因引起的肝硬化、以及有肝癌家族史等的人群,特别是年龄在40岁以上的男性风险更大[3]。多学科会诊(Multi-Disciplinary Treatment,MDT)是由多学科资深专家以共同讨论的方式,为患者制定个性化诊疗方案的过程,尤其适用于肿瘤等复杂疾病的诊疗。本文报告慢乙肝患者因抗病毒治疗依从性差致相关HCC多学科诊疗一例。
1 多学科诊治经过
1.1入院前一般情况 患者:男性,45岁,已婚;否认高血压、糖尿病病史,有乙肝家族聚集现象,无丙肝及其他肝病史,无饮酒、吸烟及其他不良嗜好,无家族肿瘤患病现象。2008年至2018年,先后间断应用α-2b干扰素(Interferon α2b Injection α-2bIFN,3MIU隔日1次皮下注射)、阿德福韦酯(Adefovir ADV 10mg,日1次口服)、恩替卡韦(Entecavir ETV,0.5mg日1次口服)等抗病毒治疗。2018年11月26日,因间断尿黄、乏力、肝区不适10年门诊就诊,MR检查结果提示:肝右叶左下段HCC,大小:5.0cm×5.0cm。2018年12月03日,该患以慢性乙型肝炎(Chronic viral hepatitis B CHB)中度、肝右叶左下段HCC,入院治疗。具体见表1。
1.2肝病内科诊疗经过 入院后完善相关检查,ALT 46U/L,TBIL,24.5umol/L,HBVDNA定量:6.79×105IU/ml,AFP:106.7μg/L;结合病史及临床检查,临床确定诊断:CHB中度、肝右叶左下段HCC,T1N0M0;为明确下一步治疗方案,进行院内MDT:肝病内科治疗方案,因患者ETV抗病毒治疗效果欠佳,加用富马酸替诺富韦酯(Tenofovir Disoproxil Fumarate,TDF,300mg日1次口服)联合抗病毒治疗,转入外科行HCC切除术;肝胆外科意见,患者为一中年男性,有乙肝家族史,入院后诊断明确,但肝硬化诊断不能排除,目前患者一般状态良好,结合肝癌大小及部位适宜外科手术切术;肝病介入科意见,患者在肝癌切除术后应警惕局部复发或肝内转移,建议其术后一个月行肝动脉照影术明确手术治疗效果,必要时可做肝动脉化疗栓塞术或肝癌射频消融术进一步根治。
1.3肝胆外科治疗诊疗经过 该患于2018年12月6日转入肝病外科行HCC切除术,2018年12月11日,完善相关检查,于右肝ⅶ-ⅷ段间完整切除肿瘤及肝组织约6.5cm×5.5cm范围,完整断面约5.5cm×5.0cm大小,有包膜,送病检;术前、术后MR影像见图1。术后病理诊断:HCC、活动性肝硬化,结果见图2。术后10日痊愈出院;出院医嘱:建议1个月后介入科行肝动脉化疗灌注术。
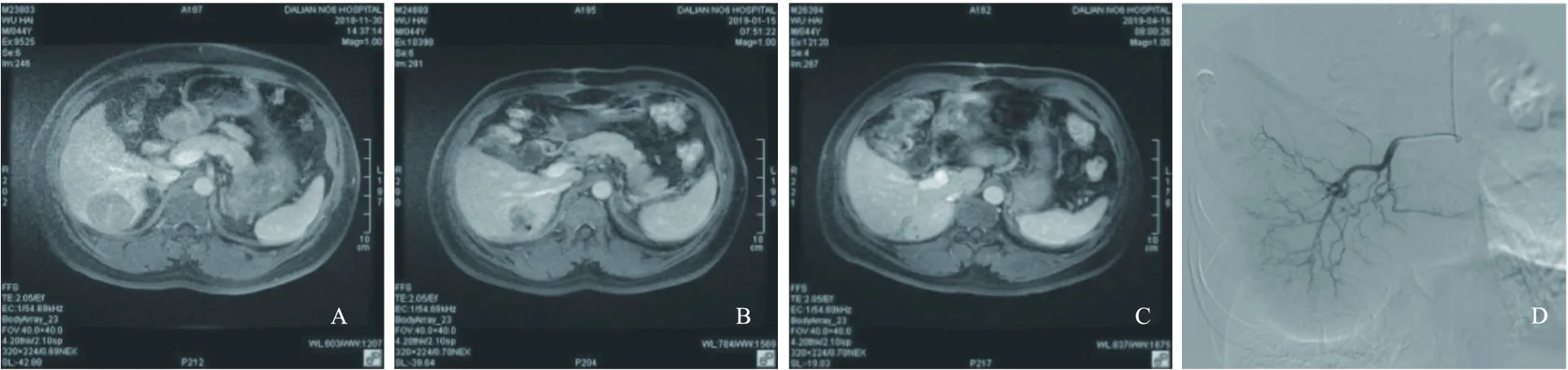
图1 肝脏MRI增强、TACE治疗结果
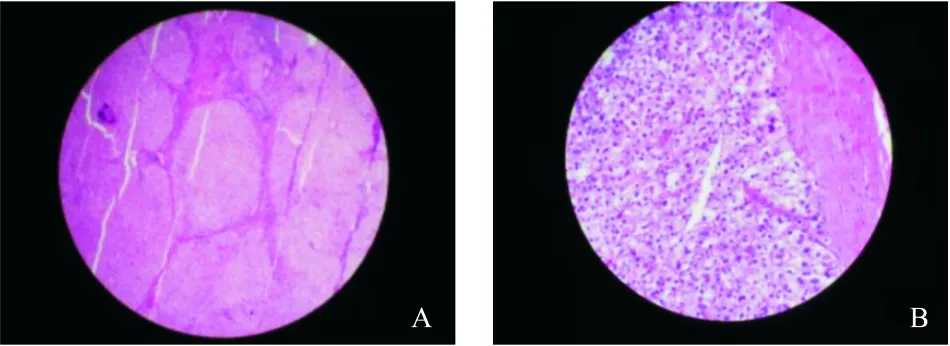
图2 肝脏病理学检查结果
1.4肝病介入科诊疗及随访 患者于2019年1月15日入住介入科,诊断:乙型肝炎后肝硬化失代偿期,HCC切除术后,当日行肝动脉化疗栓塞术 (transcatheter arterial chemoembolizationTACE),术中给予5-FU0.5g+THP20mg化疗栓塞术,1周后出院,建议术后4个月门诊随访;结果见表1、图1。
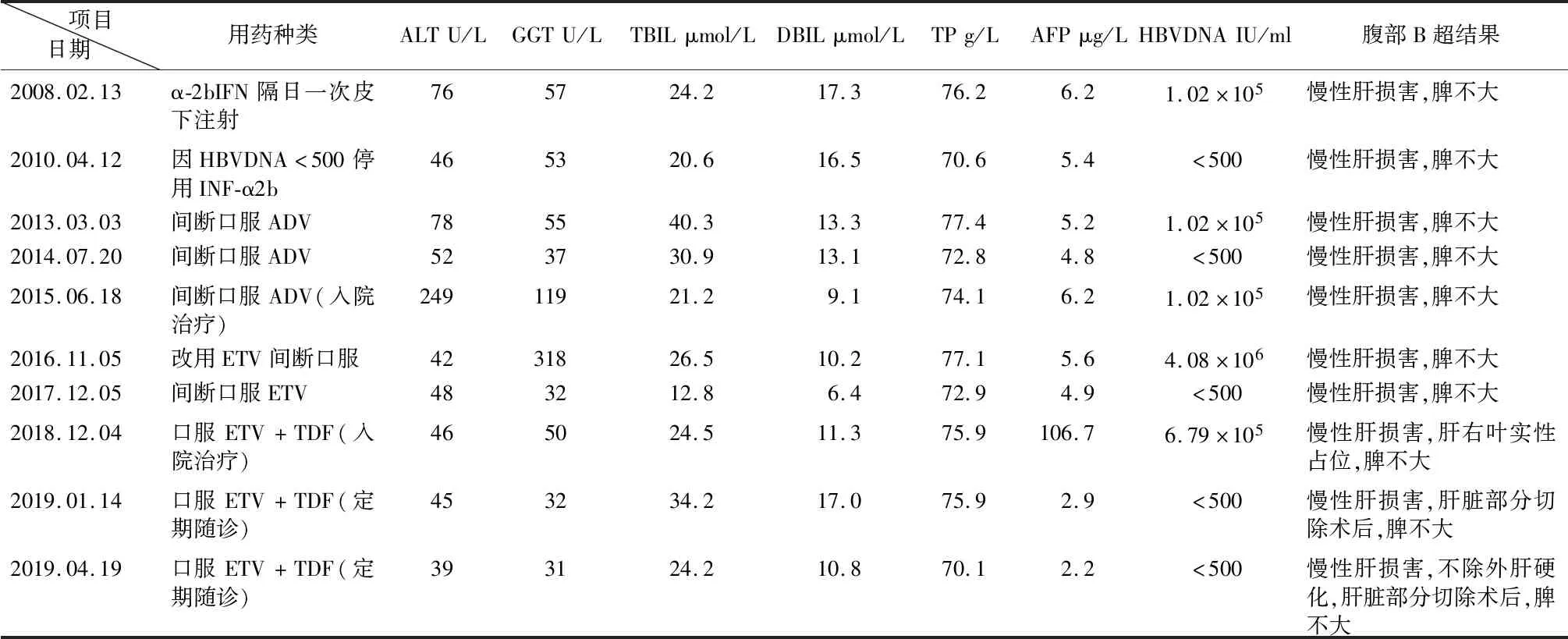
表1 患者诊疗经过及化验结果
2 讨论
CHB患者需长期规范的抗病毒治疗的目标是最大限度地长期抑制HBV复制,减轻肝细胞炎性坏死及肝纤维化,延缓和减少肝功能衰竭、肝硬化失代偿、HCC及其他并发症的发生,从而改善生活质量和延长生存时间。慢性乙肝患者如未接受规范抗病毒治疗,5年内将有12~25% 发展为肝硬化;已出现肝硬化者如不及时进行有效治疗,5年后又可能会有12~25%转化为HCC[4];全球肝硬化和HCC患者中,由HBV感染引起的比例分别为30%和45%[5-6]。我国肝硬化和 HCC患者中,由HBV感染引起的比例分别为60%和80%[7]。可见慢性乙型肝炎是当今我国HCC高发的主要罪魁祸首。该患10年前确诊为CHB,并在2008年至2018年,先后不规范应用α-2bIFN、ADV、ETV等药物抗病毒治疗,期间肝生化指标始终未恢复至正常,HBVDNA定量亦波动在4.08×106IU/ml与<500IU/ml之间,同时有间断尿黄、乏力、肝区不适感。提示这10年的抗病毒治疗未达到预期效果,HBV对肝组织的损伤仍在持续,肝硬化、肝癌的发生风险也在持续上升。2018年11月26日,患者在门诊MR检查结果发现:肝右叶左下段有5.0cm×5.0cm大小的实性占位,影像诊断:HCC。入院后及时调整抗病毒治疗方案,同时严格要求患者及家属必须遵守医嘱,按时服药,定期随访。在CHB长期的临床治疗中,抗病毒的规范治疗与患者的依从性同等重要,而现有乙肝病毒感染者的管理和乙肝患者的治疗,既有普遍不足,又有局部过度,急待加强和规范。随着抗病毒药物的不断问世以及临床研究证据和实践经验的积累,对不同类型的乙肝患者进行个体化的直接抗病毒治疗,确保实现长期抑制病毒,减少肝病进展,降低肝癌发生[4]。这在很大程度上取决于医生能否为病人制订最佳的治疗方案,包括选择最需要的治疗对象,如病情进展的慢乙肝,特别是乙肝肝硬化及选用最合适的治疗药物;同时提高病人对疾病的认知及长期治疗的依从性,进而做到医患配合,规范诊治,疗效最佳。大量的临床研究数据表明,长期规范的抗病毒治疗仍是有效的降低、预防HCC发生的重要治疗手段。慢乙肝的长期规范性治疗不仅仅是医生依据指南为患者个性化制定的治疗方案,同时也要求患者本人重视并严格遵从医生的医嘱,只有这样才能实现真正的抗病毒治疗目的。
本例患者入院经MDT明确诊断及治疗方案,先后在肝病内科、肝胆外科、介入科治疗。内科治疗,在原抗病毒治疗用药基础上联合TDF;外科术中于右肝ⅶ-ⅷ段间完整切除肿瘤及肝组织约6.5cm×5.5cm范围,肝组织病理检查结果:肝硬化、HCC;术后1个月于介入科行TACE,术中给予5-FU0.5g+THP20mg化疗灌注,肠系膜上动脉及肝总动脉照影显示肝脏成术后改变,肝内未见肿瘤染色。术后4个月随访,MR检查:肝右叶后下段可见类圆形异常信号影,增强各期未见异常信号影;肝功化验结果正常,AFP:2.2μg/L,HBVDNA<500IU/ml,治疗效果令患者及家属满意。该患术后病理诊断肝硬化与术前截然不同,可见早期肝硬化临床与病理诊断符合率较低,临床上肝组织病理学检查在甄别慢乙肝和肝硬化是不可替代的诊断方法。从CHB发展为肝硬化可短至数月,长至数十年。HBV在肝内持续复制可使淋巴细胞在肝内浸润,释放大量细胞因子及炎性介质,在清除病毒的同时使肝细胞变性、坏死,病变如反复或持续发展,则可在肝小叶内形成纤维隔、再生结节而形成肝硬化。肝组织中HBcAg阳性者,病变程度重.早期肝硬化患者临床表现隐匿,肝功能正常或基本正常,因此,在诊断方面,除肝活检病理组织学检查外,其它方法尚难以确诊。文献报告,炎症反复存在是CHB患者进展为肝硬化甚至HCC的重要因素。肝硬化患者HCC年发生率为3%~6%[8-10]。发生HCC和肝硬化的危险因素相似。CHB患者肝硬化的年发生率为2%~10%[11],危险因素包括宿主年龄大、男性、发生HBeAg血清学转换时年龄> 40岁[12]和ALT持续升高[13]。
目前,HCC治疗方法有手术切除、局部消融、肝动脉化疗栓塞、放射、中医和靶向治疗等91,因此HCC的治疗应重视多学科诊疗模式,应以患者为中心,从疾病的治疗需求出发,为患者提供一站式医疗服务,同时根据病情的不同阶段、不同病理性质为HCC患者提供最佳的诊疗方案。在MDT模式中,患者在治疗前可得到由内外科、介入科、影像科及相关学科专家等组成的专家团队的综合评估,以共同制定科学、合理、规范的治疗方案,同时最大限度减少患者的误诊误治,缩短患者诊断和治疗等待时间、增加治疗方案的可选择性,改善HCC患者预后,同时避免了不停转诊、重复检查给患者家庭带来的负担,从而提高患者满意度。TACE治疗是目前公认的肝癌非手术治疗的最常用方法之一[14-19]。对于高危复发者,有临床研究证实术后TACE治疗有一定的效果,能发现并控制术后肝内微小残癌[20]。对于HBV感染导致的HCC患者,外科手术切除、肝动脉化疗栓塞、放射治疗或消融等治疗可导致HBV复制活跃。文献报告,HCC肝切除术时HBV DNA水平是预测术后复发的独立危险因素之一,且抗病毒治疗可显著延长HCC患者的无复发生存期及提高总体生存率[21,22]。因此,对本例患者术后抗病毒治疗的优选方案要在原有ETV治疗的基础上加用TDF,联合应用3-6个月后视抗病毒治疗效果再单用TDF以确保安全有效。肝癌手术切除后5年肿瘤复发转移率高达40%-70%,这与术前可能已存在微小播散灶或者多中心发生有关,故所有病人术后需要接受密切随访[23]。本例患者在术后4个月随访结果虽然令人满意,但仍需每3个月随访1次,只有如此才能及时有效的发现HCC复发及转移病灶可进一步开展有效的干预措施,为患者长期生存提供保障。
