秦皇岛地区20 000例孕妇无创DNA产前检测结果分布及因素分析
2021-06-23张丽红张丽珍钱荣华刘海燕白力伟
张丽红,张丽珍,钱荣华,刘海燕,白力伟
(秦皇岛市妇幼保健院 妇产科,河北 秦皇岛066000)
无创产前检测(NIPT)是利用高通量测序技术检测及生物信息分析对孕妇外周血浆中母体、胚胎游离DNA片段进行测序计算,分析胎儿染色体是否存在非整倍体变异现象[1-2]。出生缺陷是重要的人类健康问题,包括唐氏综合征、先天性心脏病、神经管缺陷,因此产前筛查、诊断是关键环节。影像学、血清生化学等检查被广泛应用于临床筛查,然而侵入性产检、假阳性率较高等问题可能对孕妇造成一定伤害性风险和心理性问题[3-4]。2011年NIPT技术开始在临床中推广,该方法在孕周达到10周以上时即可采血进行,不仅提前了诊断时间,而且容易被孕妇接受[5]。在我国每年有约90-100万出生缺陷儿,属于出生缺陷高发国家,因此防治遗传病,控制出生缺陷是重中之重,产前检查是该领域研究的热点[6-7]。基于上述情况,本研究拟对秦皇岛地区2万名孕妇的产前情况进行分析,采集其外周血进行NIPT检查,分析本地区NIPT不同人群分布情况,探讨NIPT技术在产前诊断中的应用价值。
1 资料与方法
1.1 一般资料回顾秦皇岛市妇幼保健院产科门诊收集的2017年6月至2019年12月选择NIPT产前筛查的孕妇,共2万例。年龄18-46岁,平均年龄(33.24±2.08)岁;孕周12-24周,BMI<28 kg/m2。所有入选者均对研究知情、同意并签署同意书。本研究经医院医学伦理委员会批准、同意。排除标准:孕周<12周;近期接受过干细胞治疗、接受过免疫治疗,近期异体输血或进行移植手术;夫妇一方存在染色体异常者;孕妇患有恶性肿瘤者;胎儿在超声检查时提示存在结构性异常者。对入选者进行分类指征统计,若NIPT检测结果为阳性,则进行羊水穿刺诊断。
1.2 研究方法
1.2.1采样及样品处理 采集孕妇6 ml静脉血,置于EDTA抗凝管中,混匀、4℃保存。样本采集8 h内进行离心处理,4℃、1 600 g离心(低速离心以防止红细胞破裂)、10 min,取上清液分装1.5 ml为1份。将同份2管抗凝全血上层血浆置于1.5 ml无菌EP管内0.9-1 ml;将同份2管抗凝全血白膜层移至1.5 ml无菌EP管中,收集沉淀白膜层,在-80℃环境下冻存。将上述所得全血血浆在4℃环境下,采用18 000 g离心(高速离心以去除血浆中残存的细胞,4℃环境下可以避免因离心温度升高所致的细胞破坏和游离DNA的释放),10 min。冰盒上取上清液800 μl分别转入2个新的1.5 ml的无菌EP管中,各400 μl,贴血浆编号、条码、封口、密封,2管为1个标本的血浆量,保存于-80℃冰箱中冻存。操作时避免吸取离心管管底残留细胞。
1.2.2采取过柱法提取血浆游离DNA 将400 μl血浆和10 μl蛋白酶K混合后加入400 μl的裂解液,短离、混匀;在56℃水浴下10 min,在第5 min时缓慢上下颠倒EP管1次,以免DNA降解和更长时间的孵育,室温冷却5 min,短暂离心;加入400 μl冰冻无水乙醇,点触式震荡15 s,注意为避免后续操作中堵塞纯化柱,需要多震荡,短暂离心;每管吸取650 μl样本置于吸附柱内,室温下离心,18 000 g,1 min,弃废液,对余下的样本加至试剂盒内。转入提取柱内,8 000 rpm离心30 s,弃滤液并加入500 μl清洗液,8 000 rpm、离心、30 s;弃滤液,加入500 μl清洗液,8 000 rpm离心,30 s;弃滤液,12 000 rpm离心,2 min,将提取柱置于1.5 ml收集管上晾干3 min,加入47 μl洗脱液5 min溶解;12 000 rpm离心、2 min,1.5 ml收集管回收DNA。
1.2.3文库建立及测序 将血浆提取游离DNA进行缺口补平及相应部分5’端磷酸化、3’端去磷酸化后使用连接酶、标签、接头,构建可测序的标准文库。文库定量通过PCR扩展、与标准品比对。判断合格文库标准:R2>99%、Slope>-3.6、effect>90%、Tm<81、NTC无扩增、双峰、无髋峰、dimer。在质检合格文库均一化后,变性、稀释、中和,加入测序孔中进行高通量测序。采用BioelevtronSeq4000测序仪,对每个基因芯片中的反应孔读取一段短序列,即read根据质检标准、数据分析进行测序。
1.2.4数据分析 将孕妇样本DNA序列数据与人的参考基因组进行比对,计算各染色体的Z值,统计染色体非整倍体异常情况。低风险:Z值≤3.0且≥-3.0;三体高风险:Z值>3.0;单体高风险:Z值<-3.0。若孕妇样本结果为单体高风险、三体高风险,即需要进行羊水穿刺诊断。
1.2.5羊水穿刺 在超声引导下抽取,将最初抽取到的孕妇1-2 ml羊水弃掉,取羊水20 ml,分别置于2个10 ml的无菌培养瓶内;离心1 000 r/min、10 min,弃上清液,保留2.5-3.0 ml细胞悬液,接种于培养基中,在37℃、5%的二氧化碳环境下培养6-7天,观察细胞生长情况,取培养瓶上清液继续培养,当显微镜下可见多个克隆、有较多中期分裂细胞,对培养瓶进行羊水染色体收集、制片,G带(必要时加C带)染色,分析30个中等长度、分散好的中期分裂相,当有嵌合体或异常核型出现时增加计数到100个分裂象并增加分析。
1.3 统计学方法应用统计学软件SPSS19.0软件进行数据分析,计数资料以“例”表示,比较采取卡方检验,检验水准为α=0.05。
2 结果
2.1 孕妇NIPT检测分类指证统计情况
从表1的统计数据可知,高龄孕妇检测占23.77%(4 754/20 000),自愿检测占50.99%(10 199/20 000),二胎检测占12.60%(2 520/20 000),NT增厚占3.08%(615/20 000),错过其他筛查时机占3.55%(710/20 000),血清学筛查高风险占10.51%(2 101/20 000),其他情况包括科普宣传时参加NIPT检测的、定期产检随机参加者,以及其他参与情况等,占1.89%(377/20 000)。

表1 孕妇NIPT检测分类情况(例)
2.2 孕妇进行NIPT筛查的检出情况
从表2可以看出,检出率较高的分类主要集中在血清学筛查高风险、高龄妊娠、错过其他筛查时机,其次是自愿检测。
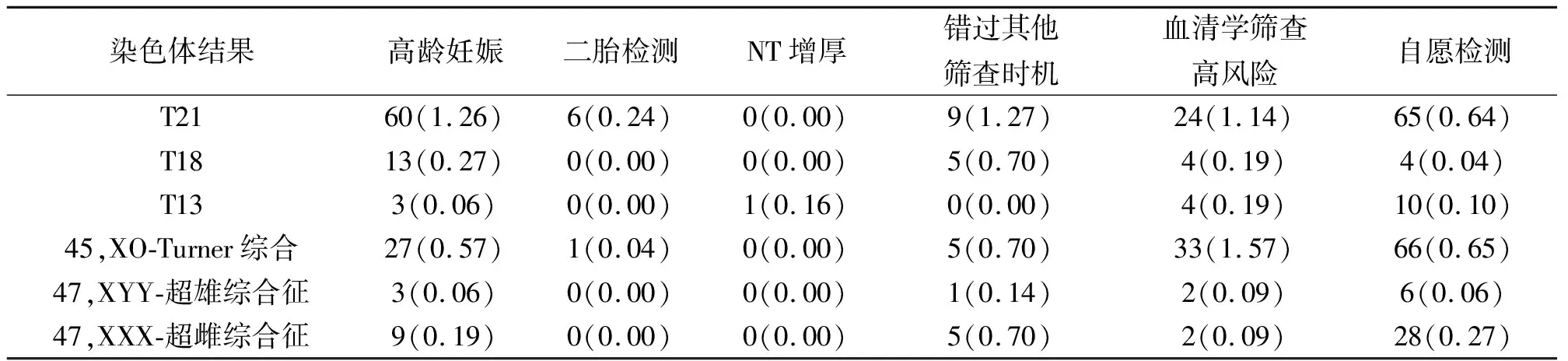
表2 产前分类检出阳性情况[筛出例数(检出率%)]
2.3 孕妇产前NIPT结果的符合情况
本研究由NIPT筛选出常染色体非整倍数共208例(T21+T18+T13),性染色体异常共188例;染色体总异常阳性率为1.98%(396/20000);T21占0.82%,T18占0.13%,T13占0.09%,45,XO-Turner综合征占0.66%,47,XYY-超雄综合征占0.06%,47,XXX-超雌综合征占0.22%。最终确诊患者306例,染色体总异常发生率为1.53%(306/20000),符合率为77.27%。从表3可以看出,T21与47,XYY-超雄综合征的符合率较高。
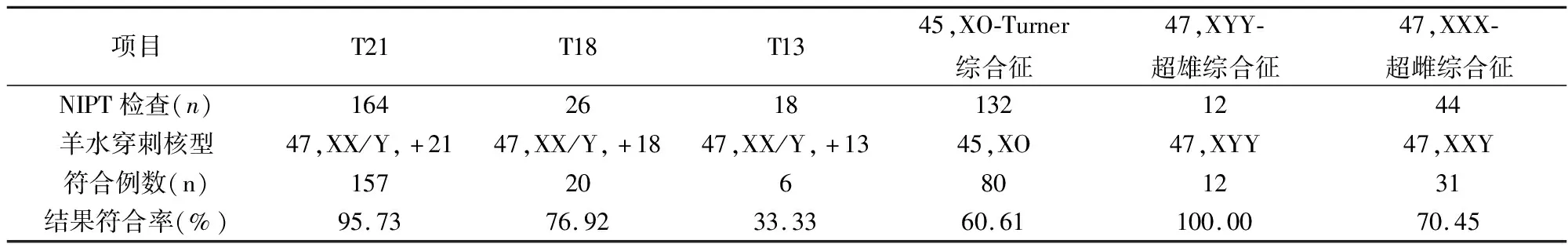
表3 产前NIPT检查与羊水穿刺结果比较
3 讨论
染色体非整倍体疾病是指染色体数目异常的配子相结合形成的非整倍体合子,表现为细胞中某些染色体数目减少或增加,有异于常人的46条染色体,是胎儿最常见的染色体畸形,是胎儿发生缺陷性疾病的最常见病因之一[8-9]。人类最常见的3种染色体非整倍体疾病包括21-三体综合征、18-三体综合征(又名爱德华氏综合征)和13-三体综合征(又名帕陶氏综合征),其中以21-三体综合征(又名唐氏综合征)最为常见,在新生儿发病率约为1/800[10-12]。由于目前医疗水平对于出生缺陷性疾病无特效治法,因此产前筛查,适时终止妊娠是提高人口素质、降低围产儿死亡率的有效措施。传统的产前检查包括血清学筛查、超声等无创性手段,以及羊膜腔穿刺、脐静脉穿刺、绒毛膜取样等侵入性诊疗手段;然而前者存在较高的假阳性,后者虽准确性较高但具有宫内感染、流产等风险,对于胎儿正常发育具有不利影响[13-15]。NIPT属于无创性产前检查,包括数字PCR、基因芯片、NGS、单分子DNA成像等检测方法,其中临床最常用的NGS检测法又可分为靶向测序和全基因组大规模平行测序两类[16-17]。据多项研究结果发现,NIPT无流产风险,创伤性较小,且准确性较高。
本次研究通过回顾本院2017年-2019年间开展NIPT筛查技术的情况发现,主动自愿检测人数比例高达50.99%,说明NIPT这种无创性检测容易被孕妇及其家属接受,易于在人群中开展。同时,从筛查人群的分类统计中发现,高龄孕妇、二胎孕妇等特殊人群的主动检测率分别为23.77%和12.60%,具有较高的主动性。传统的孕中期血清学筛查主要针对唐氏综合征、爱德华氏综合征和神经管缺陷,然而其单指标的异常往往还提示具有其他不良妊娠风险的可能,从本次筛查结果来看血清学筛查高风险孕妇在NIPT检查中存在有帕陶氏综合征,以及45,XO-Turner综合征、47,XYY-超雄综合征、47,XXX-超雌综合征等性染色体异常者,说明血清学结果不能覆盖NIPT检测结果,而NIPT不仅可以弥补传统检查的假阳性现象,而且可以更加明确核型。张莉等[18]对孕中期2 811例孕妇在血清学筛查基础上进行NIPT检查,认为NIPT可作为血清学筛查的序贯手段,以提高检出率、降低母婴损害。从本次NIPT开展情况来看,该方法对于常见的染色体非整倍体疾病的检出率均较高,且在羊水穿刺这一产前金标准的核对下,其符合率在唐氏综合征和47,XYY-超雄综合征的表现也较好。羊膜腔穿刺采集羊水来进行核型分析,是目前临床诊断的金标准,然而产前诊断手术具有1%-3%的流产风险,且会给孕妇带来焦虑、恐惧等不良心理,依从性较差。
NIPT对孕妇外周血中cffDNA,通过高通量测序及生物信息分析来预测胎儿染色体疾病,而cffDNA并非直接的胎儿DNA物质,是源于胎盘滋养层细胞,因此若存在影响cffDNA的因素必然会产生不同的检测结果[19-20]。从本次结果的符合率来看,帕陶氏综合征、45,XO-Turner综合征均较低,说明NIPT存在假阴性、假阳性现象。分析其原因可能是:孕妇本身染色体具有异常、染色嵌合体等造成受检血浆非整倍体cffDNA含量改变;或胎盘为嵌合体而胎儿染色体核型并非异常,这就是研究中发生假阳性的原因;或NIPT在生物学原因的干扰下产生假阳性,如帕陶氏综合征的鸟嘌呤脱氧核糖核酸、胞嘧啶脱氧核糖核酸含量均低,即会造成NIPT测序时发生较高的偏差;或孕妇个体发生了性染色体嵌合,继而影响NIPT对胎儿不同类别性染色体异常的阳性预测值,由于孕妇临床的多样性、复杂性,使得NIPT对于性染色体检测中假阳性偏高,这可能是本次观察中NIPT除了对于47,XYY-超雄综合征符合率较高,其他性染色体异常符合率均较低的原因。李秀娟等[21]对3 164例高龄孕妇进行NIPT检测,结果发现NIPT对于胎儿性染色体异常的符合率差异较大,特别是45,XO-Turner综合征符合率仅为55.56%,这与本次观察情况一致。
综上所述,NIPT在胎儿非整倍体染色体筛查中具有重要的应用价值,降低了产前诊断风险、提高了孕妇依从性。从实践结果来看,NIPT受各种因素影响存在假阳性、假阴性,因此NIPT检测现阶段可作为一种筛查途径,不能将NIPT高风险作为引产指证。在今后的研究中,随着测序深度的增加,信息分析的进一步全面等,NIPT的准确性将得到提升,筛查范围也将进一步拓展。
