前庭康复操联合本体觉训练对内耳微循环障碍前庭性眩晕患者康复的影响
2021-06-22刘金环张丽张智风
刘金环 张丽 张智风
(河南省郑州市第三人民医院耳鼻咽喉头颈外科 郑州450001)
眩晕是耳鼻喉科临床常见病、多发病,它的发生涉及多个学科、多种疾病,高达40%的成年人一生至少有过一次眩晕的经历。随着社会人口老龄化的进一步加剧,眩晕发病率在我国呈逐渐增高的趋势,现已成为继疼痛之后门、急诊最常见的临床综合征。眩晕症的患病率大约为人群的4.9%,发病率约为1.4%[1]。眩晕的病因复杂,表现多种多样,因此临床诊断难度较大,有句俗话“病人眩晕,医生头晕”说的正是眩晕的复杂性。随着对眩晕认识的加深,前庭性眩晕在临床上受到越来越多的关注。前庭性眩晕是由内耳微循环障碍,内耳缺氧缺血引起,临床表现为眩晕、头昏等。既往临床治疗前庭性眩晕多以活血化瘀、营养神经、改善微循环为主,但具有治疗周期长、副作用大等缺点,需积极探究更合理的干预措施。本体感觉、前庭感觉与视觉与平衡调节息息相关,其中本体感觉能够向大脑传递重心分布情况,而前庭感觉对于维持平衡亦起到重要作用[2~3]。鉴于此,本研究将前庭康复操联合本体觉训练应用于前庭性眩晕患者中,探究其对患者眩晕症状与平衡功能的影响。现报道如下:
1 资料与方法
1.1 一般资料 选取2019年3月~2020年4月我院收治的90例内耳微循环障碍前庭性眩晕患者为研究对象,按随机数字表法分为对照组和观察组,每组45例。对照组男25例,女20例;年龄37~62岁,平均(49.60±2.85)岁;病程8~21 d,平均(14.31±1.26)d;病因:前庭神经炎19例,梅尼埃22例,前庭性偏头痛4例。观察组男27例,女18例;年龄32~61岁,平均(49.53±2.79)岁;病程6~22 d,平均(14.50±1.31)d;病因:前庭神经炎21例,梅尼埃21例,前庭性偏头痛3例。两组一般资料对比,差异无统计学意义(P>0.05),有可对比性。
1.2 入组标准(1)纳入标准:符合前庭性眩晕的诊断标准[4];认知能力良好。(2)排除标准:其他类型眩晕;合并脑出血或脑外伤;脉管炎、糖尿病等导致的肢体远端感觉减退;合并屈光不正、视力缺损。
1.3 干预方法 所有患者入院后给予活血化瘀、改善微循环药物;协同家属密切关注患者心理状态,及时消除不良情绪。
1.3.1 对照组 采用本体觉训练。选用美国BIODEX公司提供的950-302动静态平衡训练仪,指导患者借助显示屏上的光标指示了解身体重心;指导患者保持躯体稳定在某一范围摆动,并逐步在医护人员配合下完成前后足定距站立、双足并拢站立;协助患者双下肢负重,依据屏幕视觉信息移动重心,并逐步增加左右、前后移动的稳定极限,35 min/d,5 d/周,连续干预8周。
1.3.2 观察组 在对照组的基础上进行前庭康复操训练。(1)旋转训练:协助患者坐在转椅上并结合自身情况使用胶带固定,顺时针、逆时针交替旋转,每旋转6 min后更换方向,速度控制在20 r/min左右,30 min/d,5 d/周。(2)前庭电刺激:将Cochlear Nucleus24M人工耳蜗医用电极置于双乳突,电流强度设为0.5~1.0 mA,20 min/d,5 d/周。连续干预8周。
1.4 观察指标(1)眩晕症状:在干预前、干预8周结束时采用眩晕残障量表(Dizziness Handicap Inventory, DHI)[5]评估患者眩晕障碍程度,该量表包含25个条目,每条依据是、有时、否分别赋值4、2、0分,总分100分,分数越高则表示眩晕障碍越严重。(2)平衡功能:在干预前、干预8周结束时采用Berg平衡量表(Berg Balance Scale, BBS)[6]进行评估,该量表包含14个条目,每条分值为0~4分,分数越高则表示平衡能力越好;采用以色列SUNLIGHT公司提供的Tetrax平衡测试系统测定患者稳定性指数(Stability Index, ST):患者站立于平台上,分别测量患者左右足底前后部分的垂直压力变化,并使用系统自带软件依据摆动数据自动算出ST值,ST越高则表示患者稳定性越差。
1.5 统计学处理 采用SPSS24.0软件进行数据处理,以(±s)表示计量资料,组间用独立样本t检验,组内用配对样本t检验;计数资料用%表示,采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组DHI评分对比 干预前,两组DHI评分对比,差异无统计学意义(P>0.05);干预8周结束时,两组DHI评分均低于干预前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组DHI评分对比(分,±s)
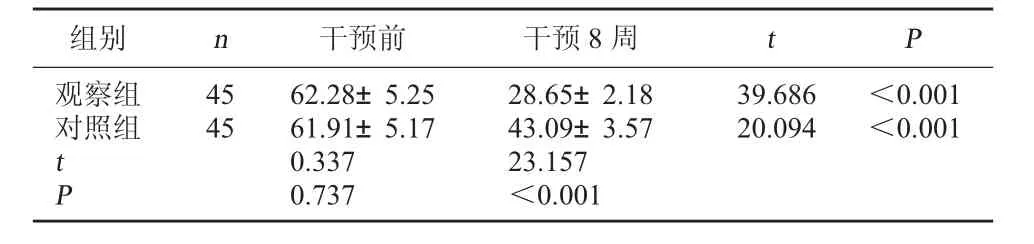
表1 两组DHI评分对比(分,±s)
组别 n观察组对照组45 45 39.686 20.094<0.001<0.001 t P 干预前 干预8周 t P 62.28±5.25 61.91±5.17 0.337 0.737 28.65±2.18 43.09±3.57 23.157<0.001
2.2 两组平衡功能对比 干预前,两组BBS评分、ST对比,差异无统计学意义(P>0.05);干预8周结束时,两组BBS评分均高于干预前,ST低于干预前,且观察组BBS评分高于对照组,ST低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组平衡功能对比(±s)
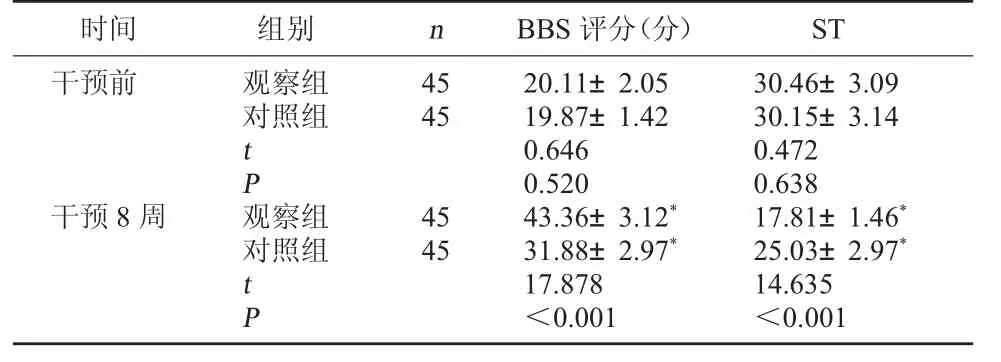
表2 两组平衡功能对比(±s)
注:与同组干预前对比,*P<0.05。
时间 组别 n BBS评分(分) ST干预前观察组对照组45 45 t P干预8周观察组对照组45 45 t P 20.11±2.05 19.87±1.42 0.646 0.520 43.36±3.12* 31.88±2.97* 17.878 <0.001 30.46±3.09 30.15±3.14 0.472 0.638 17.81±1.46*25.03±2.97*14.635<0.001
3 讨论
前庭性眩晕为临床常见缺血性脑血管疾病,多由于前庭微循环障碍,内耳缺氧缺血引起[7]。目前,临床多采用药物治疗以改善内耳循环、活血化瘀、营养神经,但药物治疗具有一定的不良反应发生风险,且对于部分眩晕症状较为严重的患者见效缓慢,需积极探究更合理的干预措施。
本研究结果显示,干预8周结束时,观察组DHI评分、ST均低于对照组,BBS评分高于对照组,提示前庭康复操联合本体觉训练可有效促进前庭性眩晕患者病情康复,缓解眩晕症状,改善平衡功能。本体觉为肌、腱、关节等运动器官本身在不同状态下产生的感觉,能够让机体察觉肢体部位在空间上的定向、动作的时间性、肌肉出力的程度与肌肉被拉扯的速度。本体觉训练的原理主要为通过外力协助,确保患者获得感觉输入,并利用多次或超量标准重复运动,在大脑皮质建立运动功能区,促使运动功能的再获得,从而提高眩晕患者平衡感,减轻眩晕症状。但由于机体缺血可导致患者内听动脉异常、内耳供血不足,最终引发前庭功能受损,增加眩晕和平衡失调的发生概率。前庭康复操可通过康复训练方案,提高患者的前庭位觉、视觉和本体感觉的协调控制能力,调动中枢神经系统的代偿功能,进而减轻甚至消除患者头晕、眩晕症状。此外,前庭康复操可综合多种训练模式,加快前庭代偿,重新建立新的、良好的平衡状态,并通过一系列反复的动作不停刺激前庭神经,促使前庭习服产生,确保患者获得静态或动态的凝视稳定与姿势稳定,最终达到改善平衡功能的目的[8~9]。因此,在本体觉训练的基础上辅以前庭康复操能够产生协同作用,进一步减轻前庭性眩晕患者眩晕症状,提高平衡功能。
综上所述,在前庭性眩晕患者康复中应用前庭康复操联合本体觉训练的效果较好,能够减轻眩晕症状,改善平衡功能。
