AngioJet血栓抽吸术与置管溶栓术治疗下肢静脉血栓形成后综合征的临床疗效
2021-06-19李春亭王维慈李毅清胡国富
李春亭 胡 可 王维慈 李毅清 胡国富
1湖北省中医院(湖北省中医药研究院,湖北省中医药大学附属医院)血管外科,湖北 武汉 430061
2华中科技大学同济医学院附属协和医院血管外科,湖北 武汉 430022
血栓形成后综合征(post-thrombotic syndrome,PTS)是深静脉血栓形成(deep venous thrombosis,DVT)的常见慢性并发症,影响着患者的工作及生活质量。PTS的主要原因是静脉血栓治疗过程中清除不彻底,血栓沉积于静脉瓣膜处,长期反复刺激静脉瓣膜使瓣膜瘢痕化,导致患者静脉回流功能障碍,使下肢长时间处于静脉高压状态,从而导致静脉周围组织发生水肿及炎性反应。长期以来,肝素联合华法林或口服新型抗凝药物进行抗凝被认为是急性DVT的标准治疗方法。虽然此种方法能有效防治下肢DVT,但是,研究证实即使患者接受正规药物的治疗,仍有20%~50%的DVT发展为PTS[1-3]。研究表明,采用置管溶栓(catheter-directed thrombolysis,CDT)和其他辅助性腔内血管外科技术有助于更加迅速地恢复静脉通畅,更有效地保留瓣膜功能,提高患者生活质量[4]。当与抗凝药物联合使用时,这些腔内治疗技术有可能改善DVT患者的远期预后[5]。研究发现,CDT对无髂静脉血栓、下肢水肿14 d内、基本情况良好、预计生存期>1年、出血风险低的患者的治疗效果显著;对于重大创伤、重大外科手术后、高龄、存在相对禁忌证的患者,经皮机械性血栓切除术(percutaneous mechanical thrombectomy,PMT)可能是更好的选择[6-7]。目前,AngioJet血栓抽吸术是较为常用的一种PMT,已成功地用于清除血栓和恢复髂静脉通畅[8]。本研究对PMT与CDT在防治PTS方面的疗效进行探讨,以期为DVT患者血栓清除策略的制定提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2018年2月至2019年2月于华中科技大学同济医学院附属协和医院接受住院治疗的80例急性期单侧下肢DVT患者的临床资料。纳入标准:(1)参考中华医学会外科学分会血管外科学组制定的《深静脉血栓形成的诊断和治疗指南(第三版)》[9]中的相关诊断标准;(2)生存期超过1年;(3)临床资料完整。排除标准:(1)超声或造影检查结果提示存在周围型血栓,且为双侧DVT;(2)病程>2周或复发型急性DVT;(3)存在严重的肝肾功能不全或其他重大基础疾病;(4)合并严重髂静脉狭窄[10];(5)有明确的抗凝禁忌证;(6)存在肝肾功能不全。根据纳入、排除标准,共纳入80例急性期单侧下肢DVT患者,并根据治疗方式的不同将其分为PMT组和CDT组,每组40例。PMT组中,男性15例,女性25例;年龄18~76岁,平均年龄(50.45±12.30)岁;病变部位:左下肢26例,右下肢14例。CDT组中,男性17例,女性23例;年龄21~71岁,平均年龄(53.18±12.76)岁;病变部位:左下肢23例,右下肢17例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
入院后,所有患者均行双下肢深静脉、浅静脉、髂静脉、下腔静脉彩色多普勒超声检查或顺行下腔静脉造影检查,以明确静脉血栓病变的节段分布情况、有无明显血管畸形。术前置入下腔静脉滤器,1个月内尽量回收下腔静脉滤器。行常规D-二聚体浓度检测、血液生化电解质检测、彩色多普勒超声检查、腹部立位平片检查,初步评估下肢及下腔静脉血栓分布情况、血流通畅情况。PMT组中,33例患者成功取出滤器,其中,5例患者放弃取出,2例患者因滤器回收钩贴壁未能成功取出。CDT组中,35例患者成功取出滤器,其中,4例患者放弃取出,1例患者因滤器回收钩贴壁未能成功取出。PMT组患者使用的是AngioJet血栓抽吸系统,CDT组患者使用4 F或5 F多侧孔溶栓导管泵入尿激酶进行溶栓。出院后,所有患者均继续口服利伐沙班或达比加群酯,或采取皮下注射低分子肝素抗凝治疗3~6个月[11]。遗传性凝血功能异常患者需接受长期抗凝治疗。根据患者复查后的凝血功能指标D-二聚体水平及下肢静脉彩色多普勒超声检查结果对停药或药物减量时间进行评估。同时口服静脉活性药物羟苯磺酸钙分散片或地奥司明片。若患者自觉肢体肿胀或沉重感加重,建议穿抗栓弹力袜以缓解下肢肿胀。避免久坐久站,适当锻炼,抬高下肢。
1.3 观察指标
观察并比较两组患者的小腿腿围缩小情况、消肿率、腿围缩小时间及PTS的发生率。(1)小腿部患侧与健侧腿围差值:记录术前1 d及术后2、4、6 d两组患者的小腿踝部腿围周径差值、小腿最粗段腿围周径差值及膝下15 cm腿围周径差值。(2)术后1周患肢消肿率:记录并比较两组患者术前及术后1周患侧与健侧小腿踝部、小腿最粗段及膝下15 cm腿围周径差值。患肢消肿率=[(术前腿围差值-术后1周腿围差值)/术前腿围差值]×100%。(3)术前术后腿围差缩小50%所需时间:记录术前患侧与健侧腿围差值,以及术后每天腿围差值,计算术后较术前腿围差值缩小50%所需的时间,单位以天计算。
1.4 随访
两组患者出院后均接受规范性的抗凝治疗,时间超过3个月。治疗后1、3、6、12个月,对两组患者进行来院随访,常规复查凝血功能指标D-二聚体,行下肢全程彩色多普勒超声检查。随访时间为1~18个月。采用Villalta评分量表对患肢的临床表现进行评分,记录相应的时间及严重程度。主要评估内容包括5项主观静脉症状(疼痛、肌肉痉挛、沉重感、感觉异常、瘙痒)和6项客观静脉体征(胫骨前水肿、皮肤硬化、色素沉重、浅静脉扩张、皮肤发红、小腿按压疼痛)以及DVT患肢是否存在溃疡。复诊时,由血管外科医师评估严重程度及分数[12]。对每个症状和体征的严重程度进行评分,其中,无症状记为0分,轻度记为1分,中度记为2分,重度记为3分。存在溃疡记为15分,不存在溃疡记为0分。积分相加得到Villalta总分。PTS分级:0~4分提示无PTS,≥5分提示存在PTS,其中,5~9分为轻度PTS,10~14分为中度PTS,≥15分或存在溃疡为重度PTS。
1.5 统计学方法
应用SPSS 23.0软件对数据进行统计学分析。计量资料以(x±s)表示,符合正态分布的计量资料组间比较采用两独立样本t检验,重复测量数据采用重复测量方差分析;计数资料以例数表示,组间比较采用χ2检验。等级资料比较采用秩和检验;以P<0.05为差异有统计学意义。
2 结果
2.1 健侧与患侧腿围差值的比较
重复测量方差分析结果显示:两组患者不同时间点(术前1 d及术后2、4、6 d)的小腿踝部腿围周径差值比较,差异有统计学意义(F时间=566.736,P时间<0.01);两组患者的小腿踝部腿围周径差值组间比较,差异无统计学意义(F组间=1.315,P组间>0.05);两组患者的小腿踝部腿围周径差值在组间·时间点间比较,差异有统计学意义(F交互=5.812,P交互<0.01)。两组患者不同时间点(术前1 d及术后2、4、6 d)的小腿最粗段腿围周径差值比较,差异有统计学意义(F时间=358.557,P时间<0.01);两组患者的小腿最粗段腿围周径差值组间比较,差异无统计学意义(F组间=0.643,P组间>0.05);两组患者的小腿最粗段腿围周径差值在组间·时间点间比较,差异有统计学意义(F交互=2.069,P交互<0.01)。两组患者不同时间点(术前1 d及术后2、4、6 d)的膝下15 cm腿围周径差值比较,差异有统计学意义(F时间=488.612,P时间<0.01);两组患者的膝下15 cm腿围周径差值组间比较,差异无统计学意义(F组间=0.804,P组间>0.05);两组患者的膝下15 cm腿围周径差值在组间·时间点间比较,差异有统计学意义(F交互=3.530,P交互<0.01,表1)。
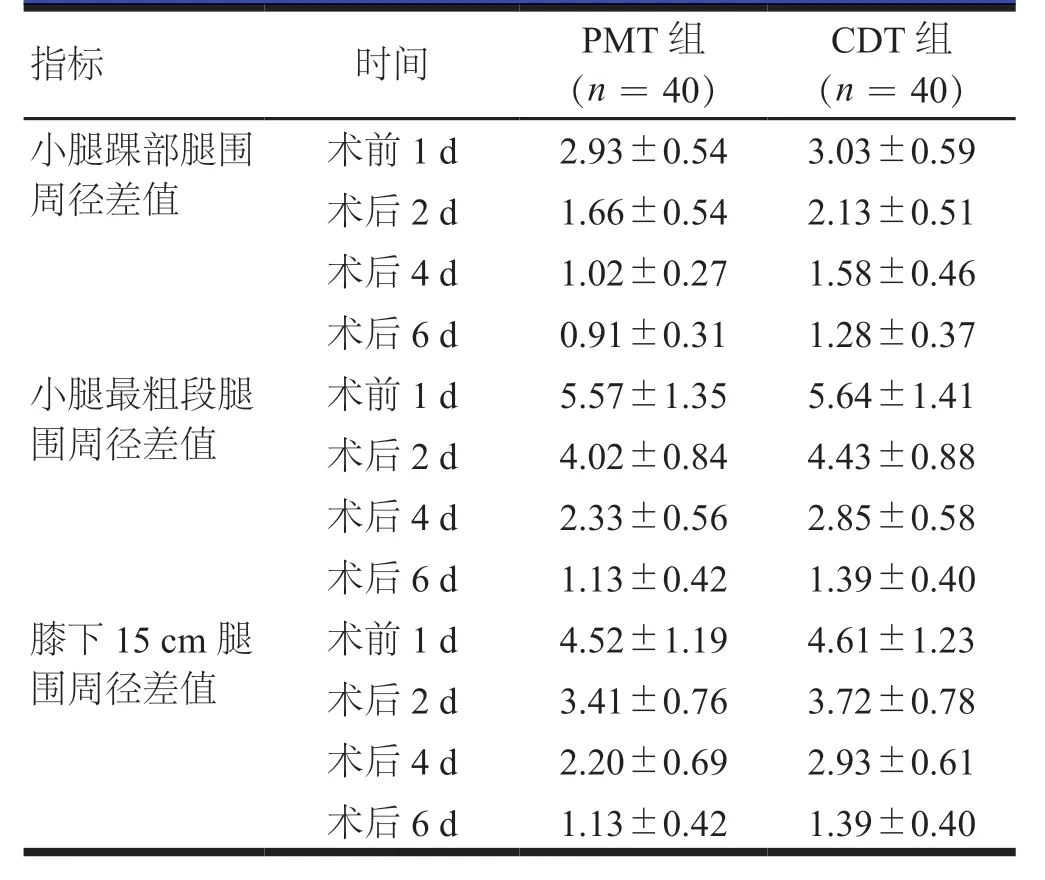
表1 手术前后两组患者健侧、患侧的腿围差值(cm,x±s)
2.2 下肢消肿率的比较
两组患者的下肢消肿情况均良好。术后1周,PMT组患者下肢不同节段的消肿率均高于CDT组患者,差异均有统计学意义(P<0.05,表2)。

表2 两组患者下肢不同节段消肿率的比较(%,x±s)
2.3 小腿最粗段健侧与患侧腿围差值缩小50%所需时间的比较
PMT组小腿最粗段健侧与患侧腿围差值缩小50%的所需时间为(2.13±0.81)d,短于CDT组的(3.19±0.93)d,差异均有统计学意义(t=3.166,P<0.01)。
2.4 PTS的发生情况
两组患者出院后均定期于门诊或住院部进行随访。随访期间,PMT组共11例患者发生PTS,CDT组共17例患者发生PTS。两组的PTS发生情况比较,差异无统计学意义(P>0.05,表3)。

表3 两组患者的PTS发生情况
3 讨论
PTS患者从轻微的临床症状或体征逐步加重,甚至可以引发限制活动和工作的慢性腿痛、顽固性水肿和溃疡[12]。Comerota等[13]认为,PTS的发生风险与治疗结束时的血栓残余的数量直接相关。若90%或更多的血栓被清除,PTS的发生风险会大幅度降低。随着腔内血管外科学的发展,相较于单纯抗凝,CDT的主要优势是能够直接作用于血栓部位,可以相对快速清除血栓,已被证明是有效清除血栓和降低PTS风险的一种好方法[4]。但是,有研究认为,CDT治疗会有较多附壁血栓继续和血管管壁结合,后期症状缓解主要依靠侧支循环的建立或者溶解导管周围血栓,这些附壁血栓会增加PTS的发生率[14]。另外,一项多中心前瞻性的CaVenT试验结果表明,CDT治疗虽然可显著降低远期PTS的发生率,但会增加溶栓相关出血并发症[15]。
近年来,PMT开始广泛用于临床治疗DVT,PMT可以快速清除血栓,克服传统CDT溶栓时间长、出血风险大的缺点,治疗DVT的疗效显著。快速清除血栓的最直观观察指标是患肢肿胀的缓解和静脉通路的恢复情况。本研究侧重探讨两种治疗方式在围手术期消除下肢水肿的效率。由于临床中,完全消除下肢水肿难以达到,故本研究设计小腿最粗段健侧与患侧腿围差值缩小50%所需时间这个指标,以期可以更为直观地对比两种治疗方案消除水肿的效率。本研究发现,AngioJet血栓抽吸术和CDT均能在短时间内快速清除血栓,均能明显缩小患者健侧与患侧的腿围差,但同时考虑治疗方案和时间因素时,AngioJet血栓抽吸术优于CDT,同时PMT的消肿速度和消肿率均优于CDT。因此,本研究认为在下肢消肿速度和程度方面,PMT更有优势。
有单中心研究认为,在2年内的随访期间,PMT组患者PTS的发生率低于CDT组[16]。本研究随访结果显示:随访期间,PMT组共11例患者发生PTS,CDT组共17例患者发生PTS,两组患者PTS的发生情况比较,差异无统计学意义,但是,PMT组发生PTS的总例数少于CDT组。若扩大样本数量,可能会有不同的结果。总之,AngioJet血栓抽吸术的临床适用范围更加广泛,为CDT治疗存在抗凝禁忌证的患者提供了更多的选择,并可快速、高效地清除血栓,一定程度上降低了患者远期PTS的发生率。
综上所述,AngioJet血栓抽吸术与CDT在降低PTS发生率方面无明显差异,但在下肢消肿率、肢体周径差值缩小50%所需时间方面,AngioJet血栓抽吸术优于CDT。对于无严重髂静脉狭窄、基础条件好、急性期的DVT患者,与CDT相比,AngioJet血栓抽吸术在预防PTS的发生方面具有一定优势。但是,由于血栓抽吸术的费用昂贵,在治疗策略的选择方面应充分考虑患者的意愿,并结合病程、血栓累及节段、是否存在髂静脉压迫等因素选择手术方式。本研究为非随机对照试验,纳入病例数量较少,存在选择偏倚,需今后扩大样本量进一步分析。
