后路椎板间入路经皮椎间孔镜下髓核摘除术对腰椎间盘突出症患者术后康复及腰椎功能的影响
2021-06-10刘韶华李琨
刘韶华李琨
(安阳市人民医院,河南安阳455000)
腰椎间盘突出症(Lumber intervertebral disc herniation,LDH)为常见骨科疾病,由于腰椎间盘退行性改变,纤维环破裂,髓核组织突出,压迫、刺激邻近脊神经根,产生腰部疼痛、下肢麻木等症状。多数LDH患者经牵引、推拿、按摩等保守治疗,症状可明显缓解,但部分患者保守治疗无效,需行外科手术治疗。以往临床常行后路椎间开窗髓核摘除术治疗,可有效摘除病变组织,解除神经根受压,但手术创伤大,且易发生并发症[1]。随着微创技术发展,充分减压、减小手术损伤、减少手术后遗症成为LDH外科治疗的重要原则。本研究以我院LDH患者为研究对象,行后路椎板间入路经皮椎间孔镜下髓核摘除术,观察对患者腰椎功能的影响,如下。
1 资料及方法
1.1 一般资料
选取2016年5月至2019年5月我院82例LDH患者,按照手术方法分组,各41例。观察组男24例,女17例;年龄28~64岁,平均46.13±8.52岁;病程6个月~7年,平均3.71±1.02年;突出间隙:L5S141例。对照组男25例,女16例;年龄29~63岁,平均45.87±8.16岁;病程5个月~8年,平均3.89±1.24年;突出间隙:L3~42例,L4~514例,L5S125例。两组患儿临床资料无统计学差异(P>0.05),具有可比性。
纳入标准:符合《外科学》中LDH诊断标准[2];经腰椎X线平片、CT、MRI检查确诊;患者签署知情同意书。排除标准:凝血功能障碍;恶性肿瘤;腰椎管狭窄;椎间盘骨化;脊柱畸形;骨肿瘤;腰椎滑脱。
1.2 方法
对照组行椎间孔侧后方入路经皮椎间孔镜下髓核摘除术,术前0.5 h予以抗生素,取俯卧位,胸腹部悬空,椎间后侧张开。棘突中线旁开6~8 cm左右、棘突中线旁开8~12 cm作L3~4、L4~5、L5S1穿刺点。以L4~5右侧为例,C臂机透视下标记穿刺部位,常规消毒、铺巾。穿刺点取棘突中线旁开8~10 cm,穿刺至L5右侧上关节突尖部,C臂机透视下明确正侧位。关节突周围注射1%利多卡因局麻。C臂机透视下穿刺针经椎间孔进入椎间隙,染色变性髓核组织。拔出针芯,放置导丝,穿刺针拔出后,穿刺点切皮约0.8 cm,沿导丝放置扩张套管,用环锯切除部分上关节突,扩大椎间孔,环锯最前端不可超过中线。取出环锯,放置工作套管,插入椎间孔镜。调整工作镜头,探查椎管,清除病变髓核组织,探查神经根、硬膜囊,观察神经根波动情况。神经根彻底减压后,用双极射频消融椎间盘内残留的髓核组织、止血,纤维环成形。拔出工作套管,包扎缝合切口。
观察组行后路椎板间入路经皮椎间孔镜下髓核摘除术,术前0.5 h予以抗生素,取俯卧位,胸腹部悬空,椎间后侧张开。棘突中线旁开0.5 cm作穿刺点,切开皮肤,扩张至黄韧带。用篮钳咬除黄韧带,向硬膜外腔开窗。辨认硬膜囊、神经根,工作套管经神经根滑至病变髓核组织,用髓核钳咬除髓核组织。用双极射频消融椎间盘内残留的髓核组织、止血,纤维环成形。拔出工作套管,包扎缝合切口。
1.3 观察指标
对比分析两组手术时间、手术失血量、住院时间。采用改良Macnab标准评估术后3个月疗效,优:腰痛、下肢放射痛等症状消失,活动正常,可正常工作生活;良:腰痛、下肢放射痛等症状明显改善,活动基本正常,可正常工作学习,偶有不适;可:腰痛、下肢放射痛等症状减轻后,又再次疼痛,需用止痛药,活动未恢复正常,无法胜任工作,自理受限;差:腰痛、下肢放射痛等症状未改善或加重,生活无法自理。优良率=(优+良)/总例数×100%[3]。对比分析两组术后3个月并发症(麻木加重、复发突出、下肢感觉异常、腰部疼痛)发生情况。
1.4 统计学分析
所有数据采用SPSS22.0软件进行统计学分析,计量资料以均数±标准差(±SD)表示,采用t检验;计数资料以例(n)及百分数(%)表示,采用χ2检验和秩和检验,P<0.05表示有结果显著差异。
2 结果
2.1 手术情况
观察组手术时间、住院时间较对照组短,手术失血量较对照组低(P<0.05),见表1。
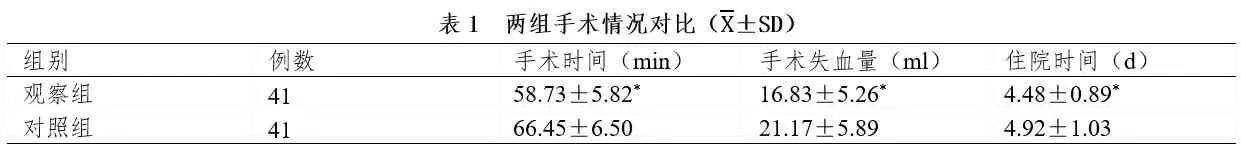
注:与对照组相比,*P<0.05。
2.2 术后3个月临床疗效
术后3个月观察组治疗优良率95.12%与对照组90.24%对比,差异无统计学意义(P>0.05),见表2。

表2 两组术后3个月临床疗效对比(例(%))
2.3 术后3个月并发症发生情况
术后3个月观察组并发症发生率4.88%与对照组7.32%对比,差异无统计学意义(P>0.05),见表4。

表3 两组术后3个月并发症发生情况对比(例(%))
3 讨论
近年来,微创技术在LDH手术中的应用逐渐增多。经皮椎间孔镜下髓核摘除术术野清晰,可清楚了解硬膜囊、神经根、突出椎间盘间关系,避免神经根、硬膜囊损伤。
解剖研究表明L5S1椎板间隙是腰椎椎板间隙中最宽,达21~40 mm,且表面仅黄韧带覆盖[4]。S1神经根与L5S1椎间盘存在约18~26°的出射角,肩型或腹型椎间盘突出患者,S1神经根向内下走行,在神经根肩部进行手术操作较安全;腋下型椎间盘突出将S1神经根被挤压到外侧,硬膜与神经根间隙增加,手术可在此空间操作。椎板间入路无需进行椎间盘穿刺、磨削上关节突、造影等操作,仅切除部分黄韧带,对脊柱结构破坏较小,且穿刺容易,有利于减少术中透视。有研究发现,经椎板间入路椎间孔镜下治疗巨大LDH,疗效肯定,可明显缓解患者临床症状,减轻疼痛,安全有效[5]。临床常行椎间孔侧后方入路经皮椎间孔镜下髓核摘除术治疗LDH,手术适应范围广,可治疗各种类型LDH。但部分LDH患者解剖异常,存在髂嵴较高、横突肥大等情况,经侧后方椎间孔入路可能穿刺困难,影响通道建立[6]。本研究结果显示,后路椎板间入路经皮椎间孔镜下髓核摘除术治疗LDH,可缩短手术时间,减少术中出血,加快患者康复。本研究还显示,术后3个月观察组并发症发生率4.88%与对照组7.32%对比,无显著差异,可见,椎间孔侧后方入路与后路椎板间入路经皮椎间孔镜下髓核摘除术治疗LDH,并发症均较少。但手术均需注意,术前7 d停止使用抗凝药物,避免术中出血增多;告知患者术中出现下肢过电样疼痛或疼痛加重时,及时告知医生,避免造成神经损伤。
综上所述,椎间孔侧后方入路与后路椎板间入路经皮椎间孔镜下髓核摘除术治疗LDH,均可有效改善患者腰椎功能,疗效良好,且并发症少,而后路椎板间入路经皮椎间孔镜下髓核摘除术手术时间短,术中出血少,有利于患者康复。
