改良寰枕减压术+枕颈内固定术治疗Chiari I畸形合并脊髓空洞症及寰枢椎脱位的短期随访
2021-06-10赵仕博林岿然马龙王林杰曹进王高锋贾小飞
赵仕博 林岿然 马龙 王林杰 曹进 王高锋 贾小飞
(平顶山市第一人民医院,河南 平顶山467000)
Chiari I畸形(Chiari malformationI,CM-I)是常见先天性发育异常,常伴有脊髓空洞症(Syringomyelia,SM),50%~70%的患者还可合并寰枢椎脱位、寰枢关节不稳等复杂骨性畸形[1-2]。手术是CM-I合并SM及寰枢椎脱位首选治疗方法,目前治疗方案多以单纯后颅窝减压术联合寰枢椎复位内固定术为主,然而术后出现神经损伤、感染、积液、粘连等并发症风险较大[3]。改良寰枕减压术+枕颈内固定术可避免硬膜切开引起的并发症,已逐步应用于临床,但其有效性仍存一定争议[4]。后颅脑发育畸形与小脑扁桃体下疝可引起后颅窝容积减小,导致枕骨大孔区蛛网膜下腔狭窄,进而影响脑脊液搏动,因此脑脊液动力学变化在CM-I发生发展中发挥重要作用[5]。本研究选取我院CM-I合并SM及寰枢椎脱位患者54例,从脑脊液动力学、血清S100B与神经元特异性烯醇化酶(Neuron-specific enolase,NSE)表达等方面探讨改良寰枕减压术+枕颈内固定术治疗效果,报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年2月至2020年1月期间收治的CM-I合并SM及寰枢椎脱位患者54例,根据手术方案不同进行分组,每组各27例。对照组患者中女9例,男18例,年龄24~65岁,平均年龄39.05±6.71岁,病程3~26 m,平均病程15.38±5.43 m;观察组患者中女8例,男19例,年龄23~66岁,平均年龄39.72±7.39岁,病程2~28 m,平均病程16.08±6.05 m。两组基线资料均衡可比(P>0.05)。
纳入标准:均经颈椎X片、CT及三维重建、MRI检查确诊;具有明显临床症状体征;无其他外科手术治疗史;患者及家属知情同意。
排除标准:心肝肾等主要脏器功能障碍;合并感染性疾病、恶性肿瘤、自身免疫性疾病;脑积水及其他先天发育畸形。
1.2 方法
1.2.1 小骨窗后颅窝减压术+小脑扁桃体切除术+颈后路融合内固定术
对照组患者给予小骨窗后颅窝减压术+小脑扁桃体切除术+颈后路融合内固定术治疗,具体如下:气管插管全麻,左侧卧位,于寰椎中心7 cm左右处做纵向切口,显露C1后弓及C2椎板。用颅钻于枕骨鳞部钻孔1枚,铣刀铣开骨窗3 cm×(3~4)cm,咬开枕大孔后缘,寰椎后弓2 cm宽,“一字”形或“Y字”形切开硬脑膜,对下疝扁桃体与周围组织粘连实施松解,并切除扁桃体,电灼使之皱缩。打开脊髓中央闩门,保证脑脊液流出通畅。人工硬脑膜扩大修补缝合硬膜后将硬膜悬吊于肌肉,逐层缝合,皮下置引流管。同时行颈后路融合内固定术。
1.2.2 改良寰枕减压术+枕颈内固定术
观察组患者给予改良寰枕减压术+枕颈内固定术治疗,具体如下:气管插管全麻,俯卧位,行后正中直切口(5 cm左右),显露枕外粗隆至C2棘突,将枕骨大孔后缘中线旁各2 cm、上约2 cm咬除,枕骨减压范围4 cm×4 cm,C1后弓咬除中线旁两侧2 cm。将颅颈交界区增厚的寰枕筋膜锐性去除。十字形切开硬膜外层,锐性剥离硬膜内外层至骨窗边缘,并将硬膜外层切除。在暴露的硬膜内层外面贴敷免缝合人工硬膜,防止术后粘连及瘢痕形成。C臂引导下通过颅骨牵引或侧快关节松解,行枕颈融合内固定术。
1.3 观察指标
1.3.1 手术指标
观察记录手术时间、术中出血量、术后卧床时间、术后住院时间、并发症发生率。
1.3.2 磁共振检查
所有患者于术前、术后6 m采用Philips 3.0T超导型磁共振机测定脑桥腹侧平面头端最大峰值流速(VD-max)、每搏出量(Stroke volume,SV)、平均流量(Mean flux,MF)、尾端最大峰值流速(VU-max)、ADI值、脊髓空洞直径。
1.3.3 预后评估
所有患者于术前、术后6 m分别采用芝加哥Chiari畸形预后量表(Chicago Chiari Outcome Scale,CCOS)对预后情况进行评估,CCOS:4~8分预后较差;9~12分改善不明显;13~16分预后良好。
1.3.4 酶联免疫吸附法检测血清S100B、NSE水平
所有患者于术前、术后6 m取静脉血3 mL,3500 r·min-1离心(半径8 cm)9 min后取血清,采用酶联免疫吸附法检测S100B、NSE。
1.4 统计学分析
所有数据采用SPSS23.0进行分析,计量资料以均数±标准差(±SD)表示,采用t检验;计数资料以例或率(n(%))表示,采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 手术指标及术后并发症
观察组手术时间、术后卧床时间、术后住院时间短于对照组,术中出血量均明显低于对照组(P<0.05),见表1;且并发症发生率明显低于对照组(P<0.05),见表2。
表1 两组患者手术指标对比(±SD,n=27)

表1 两组患者手术指标对比(±SD,n=27)
注:与对照组相比,*P<0.05。
组别 手术时间(min) 术中出血量(mL) 术后卧床时间(d) 术后住院时间(d) 观察组 138.25±15.43* 171.39±51.64* 7.62±2.18* 11.54±2.73* 对照组 169.84±19.47 285.76±75.89 11.76±2.29 15.63±2.91

表2 两组并发症发生率对比(例(%),n=27)
2.2 脑脊液动力学
术后6 m两组患者VD-max、VU-max低于术前,SV、MF高于术前(P<0.05);而组间对比均无显著差异(P>0.05),见表3。
表3 两组患者脑脊液动力学对比(±SD,n=27)
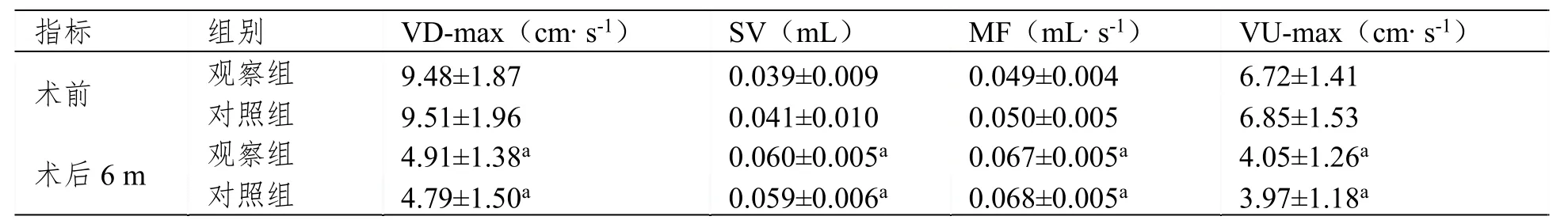
表3 两组患者脑脊液动力学对比(±SD,n=27)
注:与术前相比,aP<0.05。
指标 组别 VD-max(cm·s-1) SV(mL) MF(mL·s-1) VU-max(cm·s-1) 术前 观察组 9.48±1.87 0.039±0.009 0.049±0.004 6.72±1.41 对照组 9.51±1.96 0.041±0.010 0.050±0.005 6.85±1.53 术后6 m 观察组 4.91±1.38a 0.060±0.005a 0.067±0.005a 4.05±1.26a 对照组 4.79±1.50a 0.059±0.006a 0.068±0.005a 3.97±1.18a
2.3 ADI值、脊髓空洞直径、CCOS评分
术后6 m两组患者ADI值、脊髓空洞直径均明显低于术前(P<0.05),CCOS评分高于术前(P<0.05);而组间对比均无显著差异(P>0.05),见表4。
表4 两组患者ADI值、脊髓空洞直径、CCOS评分对比(±SD,n=27)
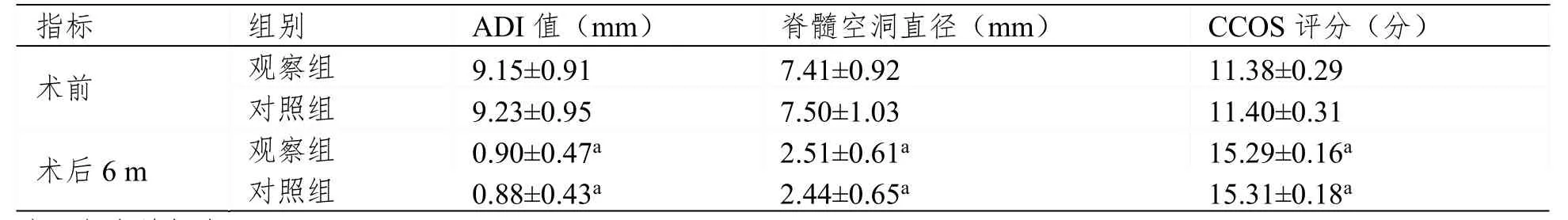
表4 两组患者ADI值、脊髓空洞直径、CCOS评分对比(±SD,n=27)
注:与术前相比,aP<0.05。
指标 组别 ADI值(mm) 脊髓空洞直径(mm) CCOS评分(分) 术前 观察组 9.15±0.91 7.41±0.92 11.38±0.29 对照组 9.23±0.95 7.50±1.03 11.40±0.31 术后6 m 观察组 0.90±0.47a 2.51±0.61a 15.29±0.16a 对照组 0.88±0.43a 2.44±0.65a 15.31±0.18a
2.4 血清S100B、NSE水平
术后3 d、术后7 d两组患者血清S100B、NSE水平均高于术前(P<0.05),但观察组明显低于对照组(P<0.05),见表5。
表5 血清S100B、NSE水平对比(±SD,n=27)
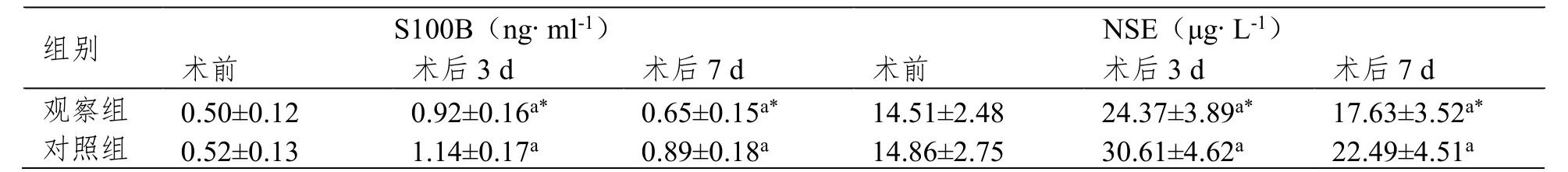
表5 血清S100B、NSE水平对比(±SD,n=27)
注:与术前相比,aP<0.05;与对照组相比,*P<0.05。
组别 S100B(ng·ml-1) NSE(μg·L-1) 术前 术后3 d 术后7 d 术前 术后3 d 术后7 d 观察组 0.50±0.12 0.92±0.16a* 0.65±0.15a* 14.51±2.48 24.37±3.89a* 17.63±3.52a* 对照组 0.52±0.13 1.14±0.17a 0.89±0.18a 14.86±2.75 30.61±4.62a 22.49±4.51a
3 讨论
CM-I治疗目的在于解除颅颈交界区延髓、上颈髓受压,恢复脑脊液循环通路、恢复寰枢椎解剖复位,降低手术并发症风险及病死率[6-7]。小骨窗减压及复位内固定对CM-I合并SM的疗效已得到认同[8],小骨窗后颅窝减压术+小脑扁桃体切除术+颈后路融合内固定术治疗CMI合并SM、寰枢关节不稳远期疗效显著[9]。然而对于硬膜是否打开、下疝小脑扁桃体是否切除等尚存争议[10]。
改良寰枕减压术+枕颈内固定术,即小骨窗寰枕减压,术中十字形切开并剥离硬膜外层,可见硬膜内层明显膨出,且术中彩超显示脊髓背侧脑脊液流速增快,且呈双向流动,说明减压充分、脑脊液循环通畅。免缝合人工硬膜敷贴的使用,可防止颈部肌肉延伸附着在硬膜上而引起硬膜瘢痕挛缩,降低复发风险。枕颈内固定术恢复寰枢椎解剖复位,促进脑脊液循环通畅,缓解脊髓空洞。若再切开硬膜、蛛网膜或行小脑扁桃体切除,并不能增强减压效果,却使粘连、损伤、出血、脑脊液漏、积液、小脑下垂、感染、脑干及颅神经牵拉移位等风险增加。李新军等[11]研究肯定了改良寰枕减压术+枕颈内固定术的临床效果,但未进行对比研究。本研究数据显示,两种术式均可取得良好寰枕区减压及寰枢椎解剖复位效果,有效缓解脊髓空洞,而改良寰枕减压术+枕颈内固定术具有手术时间短、术中出血少、并发症少、术后恢复快等优势。
S100B、NSE均为常见脑损伤指标,生理状况下,二者血清含量极低,脑组织创伤时,神经元诱导脑组织变性、坏死,破坏血脑屏障,导致血清S100B、NSE表达升高[12]。本研究数据显示,术后3 d、术后7 d两组血清S100B、NSE水平高于术前,但观察组低于对照组,提示改良寰枕减压术+枕颈内固定术可降低血清S100B、NSE水平,这可能与不切开硬膜减轻脑组织损伤有关。
综上可知,改良寰枕减压术+枕颈内固定术治疗CMI合并SM及寰枢椎脱位患者,可取得良好寰枕区减压及寰枢椎解剖复位效果,有效缓解脊髓空洞,且具有手术时间短、术中出血少、术后恢复快等优势,减轻神经功能损伤。
PROGRESS
Lipid-Associated Macrophages Control Metabolic Homeostasis in a Trem2-Dependent Manner
Diego Adhemar Jaitin, et al.
Immune cells residing in white adipose tissue have been highlighted as important factors contributing to the pathogenesis of metabolic diseases, but the molecular regulators that drive adipose tissue immune cell remodeling during obesity remain largely unknown. Using index and transcriptional single-cell sorting, we comprehensively map all adipose tissue immune populations in both mice and humans during obesity. We describe a novel and conserved Trem2+ lipid-associated macrophage (LAM) subset and identify markers, spatial localization, origin, and functional pathways associated with these cells. Genetic ablation of Trem2 in mice globally inhibits the downstream molecular LAM program, leading to adipocyte hypertrophy as well as systemic hypercholesterolemia, body fat accumulation, and glucose intolerance. These findings identify Trem2 signaling as a major pathway by which macrophages respond to loss of tissue-level lipid homeostasis, highlighting Trem2 as a key sensor of metabolic pathologies across multiple tissues and a potential therapeutic target in metabolic diseases.
Cell. 2019 Jul 25;178(3):686-698.e14. doi: 10.1016/j.cell.2019.05.054.
