同步加量调强放疗技术在直肠癌术前同期放化疗的应用效果
2021-06-09徐晓南孙俊旗高双全苗淑红
崔 磊 徐晓南 曾 星 孙俊旗 高双全 苗淑红
1.粤北人民医院放射治疗科,广东韶关 512026;2.粤北人民医院影像诊断科,广东韶关 512026;3.粤北人民医院病理科,广东韶关 512026;4.粤北人民医院产前诊断中心,广东韶关 512026
直肠癌是乙状结肠直肠交界处和齿状线之间发生的消化道恶性肿瘤之一,手术切除是目前最为有效的治疗方式[1]。但是由于其发生部位深入盆腔,手术操作难度较大,切除难以彻底,容易出现复发,因此临床上通常建议在术前进行同步放化疗治疗缩小肿瘤大小,再行切除以提高切除的彻底性,减少患者复发率,改善患者生存状况[2-3]。既往研究显示增加放射治疗的照射质量能够更好的提升患者肿瘤控制效果但也会明显增加患者的不良反应,因此考虑将能够提高局部治疗剂量但能够更好降低患者不良反应产生风险的同步加量调强放疗(simultaneous integrated boost intensitymodulated radiation therapy,SIB-IMRT)技术应用到术前放化疗治疗中。本院通过对使用常规调强放疗(Regulamodulated radiation therapy,R-IMRT)和SIB-IMRT技术治疗的患者临床治疗结果进行比较分析,探究SIB-IMRT技术的临床应用价值。
1 资料与方法
1.1 一般资料
选取我院2012年4月至2017年4月收治并随访60例接受新辅助放化疗且手术的直肠癌患者,术前分期综合多种临床检查,包括常规体检及直肠指检、电子纤维结肠镜、盆腔电子计算机断层扫描(CT)/磁共振成像(MRI)、超声内镜、胸部CT、上腹部B超/CT/MRI等。CT及MR影像分期为T3~4或N+。按照随机数字表法将其分为对照组和观察组,每组各30例。观察组中男17例,女13例,年龄28~69岁,平均(34.52±4.12)岁。患者临床病理检查分型为高分化腺癌5例,中分化腺癌16例,低分化腺癌9例。患者临床TNM分期情况为Ⅱ期13例,Ⅲ期17例。对照组中男16例,女14例,年龄30~70岁,平均(35.77±4.28)岁。患者临床病理检查分型为高分化腺癌6例,中分化腺癌18例,低分化腺癌6例。患者临床TNM分期情况为Ⅱ期12例,Ⅲ期18例。两组患者性别、年龄、病理类型及疾病分期等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已通过医院医学伦理委员会审核。
1.2 纳入及排除标准
纳入标准:患者均经临床病理学检查诊断确诊为直肠癌,符合《中国结直肠癌诊疗规范(2017年版)》[4]的诊断标准;患者在本研究治疗前未接受其他抗肿瘤治疗措施;患者生命体征稳定,预计生存时间在6个月以上;肿瘤患者美国东部肿瘤协作组体力状况(ECOG)评分为0~2分,未发现放化疗及手术禁忌证;既往无其他恶性肿瘤病史,除外已治愈的皮肤基底细胞癌和宫颈原位癌;患者均已签署书面知情同意书。
排除标准:患者肿瘤已经出现远处转移;患者合并有高血压、冠心病等严重的心血管疾病;患者存在严重的全身性感染疾病且未经控制;患者合并有严重的肝、肾等器脏疾病;患者为复发性直肠癌患者;患者位于妊娠期或哺乳期。
1.3 方法
两组患者均行术前放化疗治疗,对所有患者实施CT扫描定位:患者取仰卧位并使用真空袋或低温热塑体膜对其进行固定,进行CT增强扫描,设置扫描参数层厚为5 mm,扫描范围为L2到坐骨结节下5 cm,之后结合患者MRI图像进行靶区勾画并设计治疗处方剂量。靶区勾画参照国际辐射学单位委员会(ICRU)50号和62号报告,密集肿瘤区(GTV)为肿瘤原发病灶及盆腔转移淋巴结,计划肿瘤靶区(PGTV)为GTV前后、左右、上下方向各外扩10 mm,肿瘤临床靶区(CTV)为原发病灶高危复发区域和区域淋巴引流区,PTV为CTV前后、左右各外扩8 mm、上下方向外扩10 mm。OAR包括小肠、膀胱、股骨头、骨盆。
60例患者在Oncentra 4.0TPS上完成计划,全部采用5野调强照射(IMRT),逆向计划设计,五野共面照射,每个子野面积不小于10 cm2,跳数不小于10。治疗计划设计和处方剂量:处方剂量(95%靶区达到的剂量),观察组患者的剂量为PGTV 50 Gy/2.0 Gy/25次,PTV为45 Gy/1.8 Gy/25次,5次/周。对照组患者的剂量为PGTV 45 Gy/1.8 Gy/25次,PTV为45 Gy/1.8 Gy/25次,5次/周。对于可能危及器官的靶区使用剂量体积直方图进行评价并予以剂量限制。OAR限制剂量:小肠V30<40%、V15<120 cm3、V45<78 cm3、V50<17 cm3,膀胱V40<50%,股骨头V40<5%。放射治疗采用直线加速器6MV-X射线照射。

表1 两组患者术前疗效比较[n(%)]
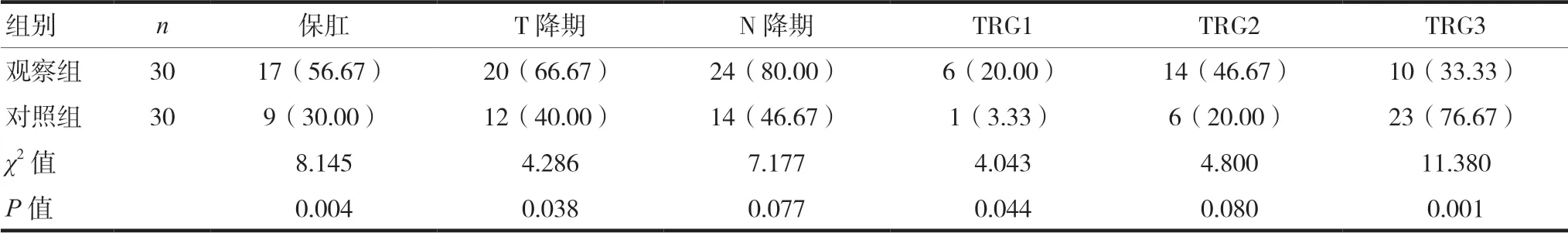
表2 两组患者手术保肛率、病理降期率及TRG比较[n(%)]
所有患者均采用相同药物化疗治疗,服用卡陪他滨(上海罗氏制药有限公司,国药准字H200730245),放疗当日每日2次口服(早晚各1次;每日总剂量1600 mg/m2),于餐后30 min以水吞服。放化疗结束后到手术间歇期为6~8周,期间不接受其他肿瘤治疗措施,术前进行相关疗效评估。手术结束后对所有患者实施随访,最近一次随访时间为2020年4月,所有患者均至少随访3年。
1.4 观察指标及评价标准
于患者术前进行相关检查评估患者临床疗效差异。肿瘤退缩分级TRG采用Wheeler等[5]提出的分级标准,TRG1:完全消退,无肿瘤细胞;TRG2:不完全消退,肿瘤细胞占比小于纤维化;TRG3:极少或无消退,残留肿瘤细胞占比超过纤维化。参考国际实体瘤疗效评价标准(RECIST)进行治疗总体疗效评价:患者肿瘤完全消失为治疗完全缓解(CR);肿瘤最大直径缩小30%为部分缓解(PR);肿瘤最大直径缩小范围在CR与PR之间为病情稳定(SD);患者肿瘤最大直径增加20%或出现新的肿瘤病灶为病情进展(PD)。客观缓解率(ORR)=(CR+PR)例数/总例数×100%;疾病控制率(DCR)=(CR+PR+SD)例数/总例数×100%。
对两组患者手术实施状况相关指标病理降期率、保肛率的差异进行比较。
依据最后一次随访结果比较两组患者术后无局部复发时间(local failure free survival,LFS):患者直肠癌术后原发肿瘤部位或手术野范围局部再出现的和原发癌病理性质相同的肿瘤时间;无进展生存期(progression-free survival,PFS):患者从直肠癌术后到肿瘤发生(任何方面)进展或(因任何原因)死亡之间的时间;卡氏评分(KPS):从患者的功能状态以及体力状态方面进行综合评价,评分越高患者生活质量越好。
放疗副作用采用RTOG放射损伤分级标准,比较两组患者术后产生胃肠道反应、骨髓抑制、放射性皮肤损伤以及泌尿系统毒性等不良反应的等级差异以及产生吻合口漏、肠梗阻、切口感染等不良反应的发生率。
1.5 统计学方法
使用SPSS 21.0统计学软件进行数据分析,计量资料以()表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术前疗效比较
两组患者术前检查,观察组患者中CR有6例,对照组患者中有1例,观察组CR率高于对照组(P<0.05),观察组患者ORR率高于对照组(P<0.05),DCR率与对照组比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组患者手术保肛率、病理降期率及TRG比较
观察组患者手术保肛率、肿瘤降期率、肿瘤退缩分级TRG明显高于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者术后生存状况比较
观察组患者LFS及PFS明显长于对照组,治疗后1年KPS评分明显高于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后生存状况比较(x ± s)
2.4 两组患者不良反应状况比较
观察组患者产生放化疗相关及手术相关不良反应发生率与对照组比较,差异无统计学意义(P>0.05),无明显严重不良反应。见表4~5。

表4 两组患者放化疗相关不良反应发生的分级比较[n(%)]

表5 两组患者手术相关不良反应发生情况比较[n(%)]
3 讨论
随着人们生活方式的改变,直肠癌患者的人数呈现出逐渐增加的趋势,对患者的生命安全及其家庭都产生了较大影响[6-7]。在临床上治疗直肠癌患者的方式仍然以手术切除病灶为主,但是在手术操作过程中存在较大的难度,不仅难以保证对患者的病灶彻底切除,增加其肿瘤复发转移的风险,还可能导致患者产生较为严重的术后并发症,对患者造成医源性伤害,对患者的临床治疗效果和预后恢复都造成了较为严重的影响[8-9]。随着临床研究的不断深入,发现在手术前对患者实施同期放化疗进行干预能够有效缩小患者肿瘤,控制肿瘤生长,使手术切除的成功率大大提升,这也是目前临床上治疗直肠癌患者尤其是中晚期直肠癌患者的有效方式[10-11]。由于需要在放射治疗过程中保护周围危及器官,导致放疗剂量难以提升,这也大大限制了放射治疗的效果,SIB-IMRT技术的使用能够有效提高放射剂量,提升患者的治疗效果,同时还不增加常规调强治疗过程中对患者造成的伤害,不会增加患者不良反应的发生,提升治疗的安全性[12-13]。
本研究结果显示,观察组患者在应用SIBIMRT技术进行术前同期放化疗中取得了良好的效果,获得了明显的术前疾病控制和缓解效果,有6例患者达到完全缓解的效果。但是放化疗患者的临床完全缓解与患者病理学上的完全缓解存在一定的差异,因此患者仍然应该接受手术治疗进行彻底切除病灶[14-15]。观察组患者的保肛率及术后病理降期率也明显更高,术后对患者进行随访的过程中发现,观察组患者在术后随访中的无局部复发时间以及无进展生存时间均明显较对照组长,说明患者预后效果良好,疾病得到了更加有效的控制,患者的生活质量也更高。直肠癌患者在放化疗过程中以及手术切除后难以避免产生一些不良反应,可能会增加患者的痛苦程度,对其造成一定的心理压力,从研究结果来看,观察组患者产生放化疗相关不良反应未明显增加,手术相关不良反应与对照组基本相似,表明SIB-IMRT技术的应用在提高疗效的同时并不会增加患者不良反应,对患者使用的安全性较高。
综上所述,SIB-IMRT技术在直肠癌术前同期放化疗中获得了满意的临床效果,提升了患者治疗的有效性,能够在不增加患者产生不良反应的同时,有效延长了患者的无局部复发时间及疾病无进展生存时间,且提升患者的生存质量。
